Overzichtelijk model kan concentratie longzorg stroomlijnen
Verschillende belangen maken invoering in de praktijk moeilijk
Plaats een reactie
Ook in de longgeneeskunde is concentratie van zorg actueel. Zonder heldere afspraken dreigen echter al snel oeverloze discussies en domeinstrijd. Met een aantal relatief eenvoudige stappen kan dat voorkomen worden, legt longarts Thomas Macken uit.
Op het gebied van longgeneeskunde zijn de laatste jaren behandelingen mogelijk die niet elk ziekenhuis beschikbaar heeft. Soms is dit omdat de ziekte zo weinig voorkomt dat niet overal voldoende ervaring is opgebouwd. Of de medicatie of ingreep is duur en complex, zodat kennis en ervaring gebundeld moeten worden om kwaliteitsvol en efficiënt te kunnen werken.
Voorbeelden hiervan zijn onder andere: de opkomst van medicamenteuze fibroseremmers voor de behandeling van IPF (idiopathische longfibrose), de beschikbaarheid van nieuwe astmamedicatie voor specifieke groepen patiënten (IgE- of eosinofiel gemedieerde ziekte), en de toelating voor het geven van nieuwe immuuntherapie voor het behandelen van longkanker. Maar ook ingrepen zoals het endoscopisch plaatsen van eenrichtingsventielen voor de behandeling van longemfyseem, of de endoscopische thermoplastiek bij bronchiaal astma.
Natuurlijk, het ligt voor de hand dat een arts voldoende ervaring moet hebben om een ziekte te diagnosticeren of te behandelen. Maar wat is voldoende? Het is moeilijk om op basis van evidence te bepalen hoeveel patiënten behandeld moeten worden om bekwaam te zijn in een bepaalde aandoening. Daarom is het beter om de kwestie om te draaien en een nieuwe behandeling op voorhand enkel te starten in een klein aantal gespecialiseerde centra. Vaak zijn dat de ziekenhuizen waar, voor de registratie van een nieuw medicijn, ook de studies zijn verricht. Andere omliggende centra kunnen geleidelijk aansluiten door een netwerk met multidisciplinair overleg in te richten, en zo al kenniservaring op te doen. Geleidelijk wordt duidelijk hoeveel patiënten behandeling nodig hebben en welk kennisniveau daarvoor nodig is, en kan een deel van de behandeling of diagnostiek van het expertisecentrum naar de omliggende behandelcentra verschuiven.
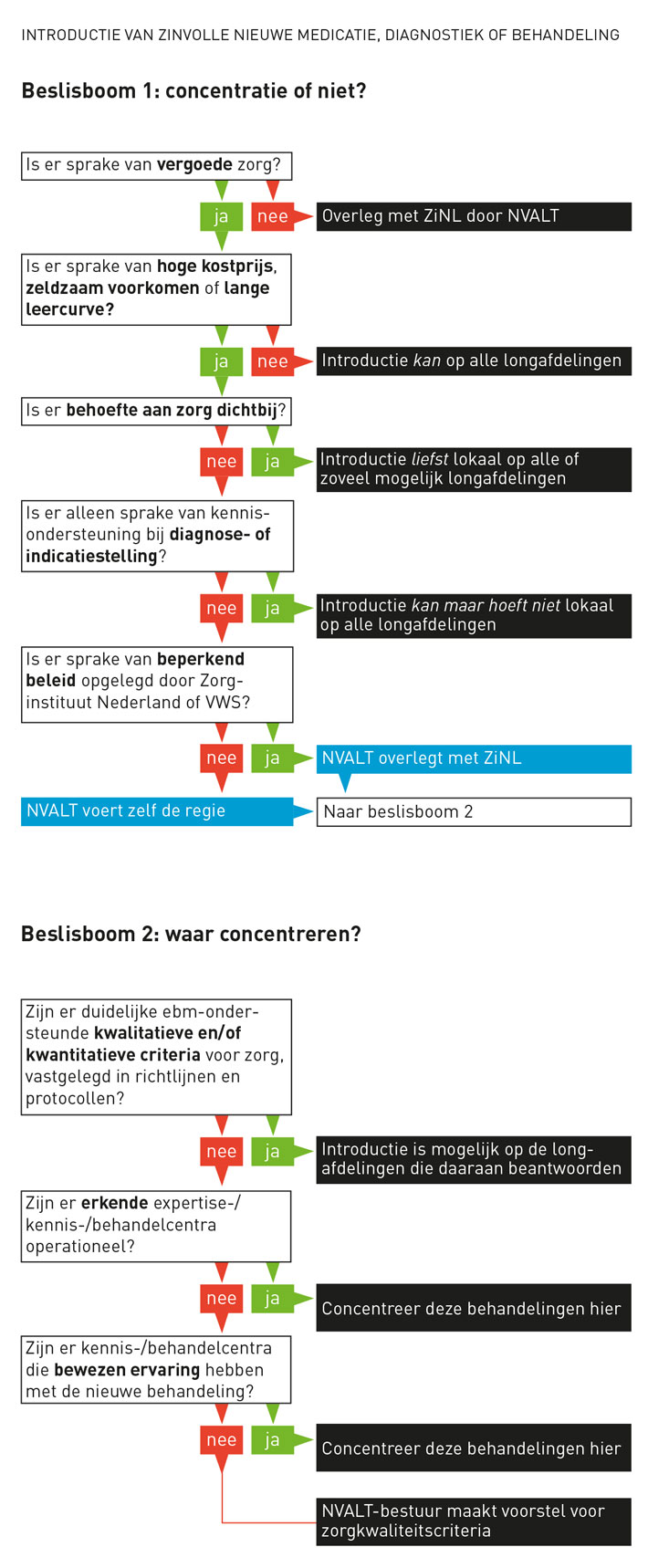
Dit kan in een aantal overzichtelijke stappen.
Model
Hoewel het voor alle betrokken partijen meestal duidelijk is dat concentratie van complexe en dure zorg voor de hand ligt, is het werkelijk invoeren ervan, dus ook het bepalen van de criteria en centra, in de praktijk erg moeilijk. Patiënten, artsen en ziekenhuizen kunnen verschillende visies hebben over waar de zorg moet worden geleverd, en hun belangen kunnen tegengesteld zijn. Bovendien is meestal sprake van tijdsdruk: als een behandeling of ingreep mogelijk wordt door vergoedingstoelating, willen patiënten graag snel weten waar dat mogelijk is, zeker bij een potentieel dodelijke ziekte.
Daarom hebben we als NVALT-bestuur (Nederlandse Vereniging van Artsen voor Longziekten en Tuberculose) een eenvoudig model ontwikkeld waarbij elke nieuwe zorgvraag beoordeeld kan worden op basis van complexiteit, kostprijs en noodzakelijk kennisniveau van de behandelend arts. De uitkomst hiervan kan zijn dat de zorg in elk ziekenhuis kan worden aangeboden, dat de behandeling overal mogelijk is, maar alleen na overleg met een expertisecentrum, of dat de behandeling alleen in een expertisecentrum kan plaatsvinden.
Ook beschrijven we in ons model waar de kwaliteitscriteria worden vastgelegd, waar de zorg wordt ingekocht en wie de criteria toetst (zie ook beide beslisbomen op blz 19).
Criteria
Uiteraard is het eerste doel van concentratie de kwaliteit van zorg, maar dit is niet de enige randvoorwaarde. Voor ons model zijn we gestart met de volgende uitgangspunten – zoals die ook al elders worden toegepast, bijvoorbeeld door het ZorgInstituut:
•Zinnige zorg: zorgvuldige toepassing, kwaliteitsvol, patiëntgericht en tijdig.
•Zuinige zorg: zorgvuldige besteding van gemeenschapsgeld.
•Gedragen beleid: ondersteund door de leden van de NVALT.
•Rekening houdend met ieders belang: kwaliteit van zorg voor patiëntenbelang, vakgroep, zorgverzekeraar, ziekenhuis en overheid.
Betaalbaarheid en bereikbaarheid zijn andere parameters.
Met deze uitgangspunten als basis zijn we in diverse stappen tot een aanpak gekomen. Soms waren er voor het bepalen van de kwalitatieve en kwantitatieve criteria van zorg al duidelijke evidencebased richtlijnen of protocollen, in andere gevallen werden ze opgesteld door de betrokken sectie, conform de huidige inzichten. Voor de toepassing van zorg bestonden soms al erkende expertisecentra (NFU, STZ of categorale instellingen), en andere keren gingen we af op bewezen ervaring (kenniscentra: deelname trials, publicaties, opinion leaders). Voor expertise- en kenniscentra hebben we omschreven wat de eisen zijn om deze geconcentreerde zorg uit te voeren. Hieronder valt onder andere deelname aan wetenschappelijk onderzoek, opzetten van een dataregister, transparantie in aantallen en uitkomst, opzetten van samenwerking (netwerken) met regionale behandelcentra, contact met de patiëntenvereniging, onderhouden van bereikbare consultfunctie, verzorgen van deelvisitaties, bereidheid tot ondergaan van audit, en organiseren van nascholing en opleiding. Hierbij moet leidend zijn dat de patiënt alleen naar het expertise- of kenniscentrum gaat indien nodig: kennisconcentratie in plaats van patiëntconcentratie.
De andere partners van dit netwerk zijn de behandelcentra: ziekenhuizen die gedocumenteerde samenwerking hebben met een expertise- of kenniscentrum, deelnemen aan de scholing en audit, en zo de kennis hebben om de diagnose van zeldzame of moeilijk te behandelen ziektebeelden bij hun patiënten te herkennen en door te verwijzen of te bespreken met het expertise- of kenniscentrum.
Minder discussies
Een praktisch voorbeeld van dit model is de invoering van immuuntherapie voor de behandeling van uitgezaaide longkanker: begonnen in een klein aantal expertisecentra met ervaring in de studies werd deze behandeling nadien in meerdere ziekenhuizen gestart indien voldaan werd aan de kwalitatieve en kwantitatieve criteria zoals beschreven in de Sectie Oncologie van de NVALT. De uitbreiding van centra bleek terecht, gezien de grootte van de patiëntengroep en het belang van zorg dichtbij de patiënt.
Uiteindelijk is het de zorgverzekeraar die de zorg, indien van goede kwaliteit, al dan niet inkoopt in een centrum, met als gevolg dat de NVALT dus geen eigen lijst van toegelaten centra meer bijhoudt.
In de opbouw van ons model hebben longartsen uit algemene, topklinische en universitaire ziekenhuizen inspraak gehad en hebben we contact gehad met de Federatie Medisch Specialisten (en via de FMS met de andere zorgpartners). Het model is door onze ledenvergadering geaccordeerd in april 2017 en wordt sindsdien gebruikt.
Wij zien als NVALT-bestuur de voordelen van dit eenvoudige model. Sinds de invoering hiervan zijn er beduidend minder discussies over de concentratie of spreiding van zorg.
Het model (in uitgebreide versie) is online toegankelijk.
auteur
Thomas Macken
longarts, secretaris NVALT-bestuur, Jeroen Bosch Ziekenhuis, ’s-Hertogenbosch
Geen belangenverstrengeling gemeld door de auteur.
contact
t.macken@jbz.nl
cc: redactie@medischcontact.nl
download dit artikel (pdf)- Er zijn nog geen reacties



















