Nierdonatie kan eerder
5 reacties«« genomineerd voor de Zilveren Zeepkist 2011
Bij infauste prognose, met expliciete toestemming en bij één nier
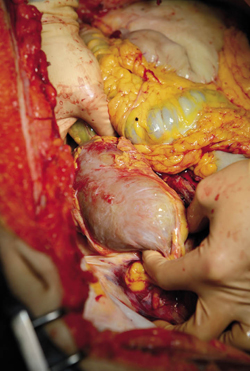
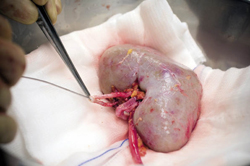
Als een potentiële nierdonor op de ic ligt en er is besloten de behandeling te staken, valt te overwegen om op dat moment al een nier uit te nemen. Meer en betere nieren komen dan beschikbaar voor transplantatie.
Er is een groot tekort aan organen voor transplantatie. Dit heeft twee oorzaken. Ten eerste is er een aanhoudende daling zichtbaar in de incidentie en sterfte van aandoeningen die aan hersendood en non-heart-beating orgaandonatie voorafgaan. Dit komt onder meer doordat de incidentie van verkeersongevallen waarin de patiënt een traumatisch schedelhersenletsel heeft opgelopen gestaag daalt: een wenselijke oorzaak voor het donorentekort.
De tweede reden voor het lage aantal orgaandonaties is het weigeren van orgaandonatie door nabestaanden van potentiële orgaandonoren. Dit weigeringpercentage ligt volgens de beste schattingen in Nederland op ongeveer 50 procent. Dit is mogelijk wel beïnvloedbaar.
Niet geëffectueerd
Een van de problemen die onderbelicht is gebleven in de discussie over het potentieel aan orgaandonoren, is het feit dat niet elke potentiële donor een geëffectueerde donor wordt, ook al heeft de patiënt zelf of diens naasten toestemming gegeven tot uitname van de organen en wordt de patiënt op de ic als potentiële donor behandeld. Dit wreekt zich vooral bij orgaandonatie na cardio-pulmonale dood, en minder bij de hersendode donoren. Een recentelijk gepubliceerd onderzoek uit Engeland naar de tijd tussen staken van de behandeling en circulatiestilstand bij 191 potentiële non-heart-beating orgaandonoren liet zien dan 83 patiënten (43,5%) een uur na het staken van de beademing nog in leven waren, 69 patiënten (36,1%) waren dit nog twee uur na het staken. Uiteindelijk konden van 99 van de 191 potentiële donoren (51,6%) organen worden verkregen.1
Non-heart-beating orgaandonoren zijn naast levende donoren een zeer belangrijke bron van organen geworden. Van deze donoren kunnen de nieren en lever worden getransplanteerd, en bij het verlagen van de hands-off periode ook harten en longen.
Naasten
Als bij een patiënt op een ic wordt vastgesteld dat verder doorbehandelen zinloos of disproportioneel is geworden, bestaat er de morele plicht om de behandeling te staken. De sterfte op een Nederlandse intensive care bedraagt tussen de 15 en 20 procent. Bij ongeveer 80 procent van de patiënten die op de ic komen te overlijden, is voorafgaande aan het overlijden de behandeling, in de meeste gevallen de mechanische beademing, gestaakt. Het leeuwendeel van de patiënten overlijdt binnen 1 à 2 uur na het staken. Bij sommige patiënten, meestal zij die een ernstige geïsoleerde beschadiging van de hersenen hebben, kan non-heart-beating donatie van nieren en lever worden overwogen. Hiervoor wordt het donorregister geraadpleegd en op basis van de gevonden registratie wordt toestemming gevraagd aan de familieleden. Dit vindt plaats voorafgaande aan het staken van de beademing. In veel gevallen zijn de naasten aanwezig bij het staken van de behandeling en het sterven. In andere gevallen wordt de beademing op de operatiekamer gestaakt en het sterven daar afgewacht. Op het moment dat er een circulatie- en ademhalingstilstand (en dus de dood) wordt vastgesteld wordt een vijfminuten-hands-off in acht genomen. Hierna wordt het lichaam van de overledene naar de operatiekamer gebracht voor uitname van de organen. De belangrijkste ethische winst ligt in het feit dat er organen vrijkomen voor transplantatie. Het grootste nadeel is dat de naasten niet in rust bij de overledene kunnen zijn. Zeer snel na het intreden van de dood wordt het lichaam van hun geliefde immers afgevoerd. Daarnaast kan de normale palliatieve zorg conflicteren met de zorg voor bruikbare organen. De normale end-of-life care kan hierbij in het gedrang komen.
Donatie vóór overlijden
Er is een andere mogelijkheid. Stel dat een persoon in het donorregister heeft aangegeven orgaandonor te willen zijn. En stel dat deze persoon met een infauste prognose op de ic ligt en besloten is om de behandeling te staken en patiënt geschikt is voor non-heart-beating orgaandonatie. De kans dat de patiënt dan komt te overlijden binnen het tijdframe dat donatie haalbaar is, is ongeveer 50 procent. In de helft van de gevallen zal de patiënt niet kunnen doneren, ook al is dat zijn geregistreerde wil en is hij in principe medisch geschikt. Wat zou erop tegen zijn om voorafgaande aan het staken van de behandeling van deze persoon in alle rust en gepland een nier uit te nemen en daarna op de ic de behandeling te staken?
Er zijn argumenten tegen, maar zeker ook argumenten voor te noemen.
Tegenargumenten
Duidelijk is dat de huidige regelgeving en donatieprotocollen (nog) niet voorzien in deze vorm van orgaandonatie, hoewel het ook niet nadrukkelijk verboden is. Daarnaast is in het geval van uitname van een of beide nieren sprake van een grote medische interventie zonder dat daartoe een medische noodzaak bestaat.
Verder bestaat het risico dat de patiënt na het staken van de behandeling (en dus na uitname van een nier) niet snel overlijdt en door het ontbreken van de nieren pijn en ongemak zal ervaren.
De patiënten zullen door uitname van een of beide nieren niet direct komen te overlijden, maar uitname kan postoperatief wel degelijk aanleiding tot belastende symptomen vormen, zoals pijn, onrust, misselijkheid en insulten.2 Het uitnemen van beide nieren kan bij een langer sterfbed dus zorgen voor een groter lijden dan bij de uitname van één nier of geen nieren.
Ten slotte is een plausibel tegenargument dat orgaanuitname voorafgaande aan de dood het wantrouwen van de samenleving tegenover orgaandonatie kan vergroten.
Waardige dood
Toch zijn de ethische voordelen van vervroegde donatie minstens zo groot. Het aantal nieren van optimale kwaliteit dat voor transplantatie beschikbaar is, zal toenemen. De ontvangers van nieren die onder ideale omstandigheden zijn uitgenomen, zullen veel beter af zijn dan met de transplantatie van nieren van marginale kwaliteit. De wachtlijst zal krimpen.
Het sterven kan in alle rust plaatsvinden, iets waar de naasten van de patiënt veel baat bij hebben. Ook hulpverleners zullen dit zo ervaren.
Artsen en verpleegkundigen vinden zichzelf regelmatig in spagaat als zij goede palliatieve zorg willen geven, maar zij willen aan de andere kant ook organen van goede kwaliteit afleveren.3 4 Als vervolgens de helft van de potentiële donoren geen donor kan worden, is dat extra demotiverend. Ook blijkt dat artsen en verpleegkundigen de operatiekamer een verkeerde plaats vinden om end-of-life care te geven in geval van non-heart-beating donatie.5
Bovendien kan de nieruitname niet meer tot mogelijke belangenverstrengeling leiden: de zorg op de operatiekamer is vooral gericht op de zorg voor het donororgaan en de zorg op de ic is volledig gericht op palliatieve zorg voor de stervende.
Mensen die in het donorregister hebben aangegeven orgaandonor te willen zijn, zullen een grotere kans hebben dat hun wens wordt vervuld.
Dit alles betekent een waardige dood, in alle rust en met respect voor de autonomie van de patiënt.
Controversieel
De dead-donor-rule is een goede regel en vormt een geruststelling voor de samenleving dat geen organen worden uitgenomen voordat de patiënt is overleden en dat uitname niet de dood veroorzaakt. Toch staat deze ‘regel’ de laatste tijd ter discussie. Er zijn wetenschappers die stellen dat ‘hersendood als dood’ niet meer te verdedigen is, en dat in plaats van hersendood over brain failure gesproken moeten worden.6 Ook bij non-heart-beating orgaandonatie staat de dead-donor-rule op de tocht. Er gaan steeds meer stemmen op die zeggen dat de vaststelling van irreversibele hersenschade voldoende reden is om over te gaan tot orgaanuitname. Uitname van een of beide nieren voorafgaande aan het staken van behandeling, zoals door ons beschreven, past in deze trend van denken.
Wij realiseren ons dat orgaanuitname voorafgaande aan het staken van een zinloos geachte behandeling in plaats van na het intreden van de dood een zeer controversieel voorstel is. Intuïtief zullen velen het afwijzen. Er zijn belangrijke nadelen te benoemen, maar er zijn zeker ook niet te negeren voordelen. Een serieuze afweging hiertussen zou naar onze mening op professioneel niveau moeten plaatsvinden.
dr. Erwin J.O. Kompanje, klinisch ethicus en senior onderzoeker intensive care volwassenen Erasmus MC Rotterdam
drs. Yorick J. de Groot, arts-onderzoeker, promovendus intensive care volwassenen Erasmus MC Rotterdam
Correspondentieadres: erwinkompanje@me.com;
c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Donoren
Organen voor transplantatie kunnen worden verkregen van drie mogelijke bronnen:
1. donoren die doodverklaard zijn na formele vaststelling van de hersendood;
2. donoren die doodverklaard zijn op basis van cardio-pulmonale criteria (non-heart-beating donoren);
3. levende donoren.
Donoren uit de eerste twee bronnen moeten voldoen aan de zogenaamde 'dead-donor-rule'. Dit betekent dat organen pas mogen worden uitgenomen na vaststelling van de dood, en dat is in geval van orgaandonatie ofwel na formele vaststelling van de hersendood ofwel na de stilstand van de ademhaling en circulatie van het bloed. Over hoe lang die circulatiestilstand moet hebben bestaan, bestaat internationaal (nog) geen consensus, maar in Nederland wordt over het algemeen vijf minuten aangehouden. De tweede voorwaarde uit de dead-donor-rule is dat orgaanuitname niet tot de dood mag leiden.
Samenvatting
- Er is een groot tekort aan postmortale organen voor transplantatie.
- In geval van non-heart-beating nierdonatie wordt na het staken van de behandeling op de ic gewacht op de circulatiestilstand. In deze periode gaan organen kwalitatief achteruit en de helft van de potentiële donoren komt uiteindelijk niet tot werkelijke donatie.
- Een mogelijkheid om meer kwalitatief goede nieren te krijgen zou bij infauste prognose uitname van een nier voorafgaande aan de dood zijn.
Meer artikelen van Erwin Kompanje in Medisch Contact:
Referenties
1. Suntharalingam C, Sharples L, Didley C, Bradley JA, Watson CJE. Time to cardiac death after withdrawal of life-sustaining treatment in potential organ donors. American Journal of Transplantation 2009; 9: 2157-65.
2. Germain MJ, Cohen LM, Davison SN. Withholding and withdrawal from dialysis: what we know about how our patients die. Seminars in Dialysis 2007; 20: 195-9.
3. D’Alessandro AM, Peltier, JW, Phelps JE. Understanding the antecedents of the acceptance of donation after cardiac death by healthcare professionals. Critical Care Medicine 2008; 36: 1075-81.
4. Hardison J, Schears RM. Organ donation after cardiac death: A reexamination of helathcare provider attitudes. Critical Care Medicine 2007; 35: 2666-7.
5. Mandell MS, Zamudio S, Seem D. National evaluation of healthcare provider attitudes toward organ donation after cardiac death. Critical Care Medicine 2006; 34: 2952-8.
6. The President’s Council on Bioethics. Controversies in the determination of death. A White paper of the President’s Council on Bioethics. Washington DC, 2008.
http://www.bioethics.gov/reports/death/index.html




















,
Als we de letter van de wet strikt toepassen is er tenminste nog één andere situatie waarin het voorstel van Kompanje en De Groot mogelijk is en dat is (volgens art. 4 wet op de orgaandonatie) bij een wilsonbekwaam persoon ten behoeve van een eerste ...of tweede graad bloedverwant, met instemming van de rechtbank.
Mw. mr.drs. J.A. Dekker, co-assistent ErasmusMC
P.J.E. van Rijn
,
Met verbijstering las ik dit. Hierin pleiten de auteurs voor het verwijderen van een donornier bij een nog in leven zijnde patiënt. Het betreft hier een wilsonbekwaam individu.
Zoals zoveel mensen die iets voor hun medeburgers zouden willen betekene...n, heeft deze donor ooit besloten organen voor transplantatie ter beschikking te stellen. Dit evenwel na te zijn overleden. Stel u zich eens voor: de donor ligt daar comateus en hulpeloos, overgeleverd aan zijn artsen. En een stel utilitaristen heeft verzonnen dat het beter is voor hun patiënt om de donor al vóór zijn dood van zijn organen te beroven!
Hoe is het mogelijk dat er – naast het noemen van serieuze tegenargumenten, zoals een grote medische interventie zonder medische noodzaak, het risico dat patiënt niet snel overlijdt, pijn en ongemak, onrust, misselijkheid en insulten – toch óók nog aan wordt gedacht dat een dergelijke manier van handelen het wantrouwen van de samenleving tegen orgaandonatie zou kunnen vergroten.
Wat een gotspe! En dan durven ze nog te melden dat de ethische voordelen van vervroegde donatie toch minstens zo groot zijn. Ook zou de familie beter afscheid kunnen nemen.
Welke ethiek? Wat blijft er over van de autonomie van patiënt? Als deze persoon eerder gedacht zou hebben aan de gevaren van Big Brother die met je organen aan de haal gaat door een in naïviteit getekend codicil, dan zou hij niet in deze onmenselijke positie zijn terechtgekomen.
Ten slotte, van een leek kun je nog verwachten dat hij nog nooit van Hippocrates heeft gehoord, maar dat collega-artsen zich niet aan zijn eed houden, is zonder meer schrijnend.
Rheden
P.J.E. van Rijn, huisarts n.p.
Mw. mr.drs. J.A. Dekker
, Rotterdam
Kompanje en de Groot stellen dat nierdonatie eerder kan. Zij hebben het dan over de theoretische mogelijkheid van orgaanuitname voorafgaande aan het staken van een medisch zinloos geachte behandeling. Zij stellen dat deze mogelijkheid niet nadrukkeli...jk verboden is. In het verleden kon men in het donorcodicil aangeven of iemand non-heartbeating of heartbeating donor wilde worden. In de huidige donorregistratie is deze keuze niet meer mogelijk. Donatie is een bijzondere medische handeling. De (overleden) patiënt die de donoroperatie ondergaat, ondergaat een medische behandeling zonder dat deze patiënt daar zelf profijt van heeft. Donatie moet daarom zo eerlijk en zo transparant mogelijk zijn. Wat mij betreft moeten mensen die orgaandonatie overwegen, zelf een keuze kunnen maken over de situatie waarin dat gebeurt. Ik zou voor een donorregistratie zijn waarin mensen kunnen kiezen voor 1) donatie na hartdood, 2) donatie na hersendood, 3) donatie wanneer medisch handelen zinloos is geworden, want dat is de ultieme zelfbeschikking.
Mw. mr.drs. J.A. Dekker, co-assistent ErasmusMC
Politiek Commissaris Zorg & Welzijn JOVD
E.A. Badings
, ZWOLLE
Nog afgezien van de ethische bezwaren: ik ben bang dat het uiten van dit soort wilde plannen de bereidheid tot donorregistratie niet ten goede zal komen. Misschien was het verstandig geweest dit eerst te onderzoeken.
Sophie van den Berge
,
De volgende stap is dat men besluit de behandeling te staken, omdat men graag wil transplanteren