Kosten van de zorg
3 reacties
De Nederlandse zorguitgaven zijn hoog en zullen de komende jaren blijven stijgen. Een handvol kengetallen.
Prestaties
De Nederlandse zorg functioneert goed, maar is niet goedkoop. Zo staat Nederland in de ranglijst van de European Health Consumer Index al jarenlang bovenaan. De lijst is gebaseerd op 48 indicatoren – zoals patiëntenrechten, uitkomsten, wachttijden, en samenstelling van het zorgpakket – maar zonder de bijbehorende kosten in acht te nemen.
Het Amerikaanse Commonwealth Fund houdt wel rekening met de kosten, en ook met de equity (dat is: gezondheidsverschillen in de samenleving) en publiceert regelmatig een vergelijkend warenonderzoek, op basis van gegevens van de OESO, de Organisatie voor Economische Samenwerking en Ontwikkeling, waarin Nederland het ook goed doet – we staan op de zesde plaats. Je zou dus kunnen zeggen, de Nederlanders krijgen waar voor hun geld.
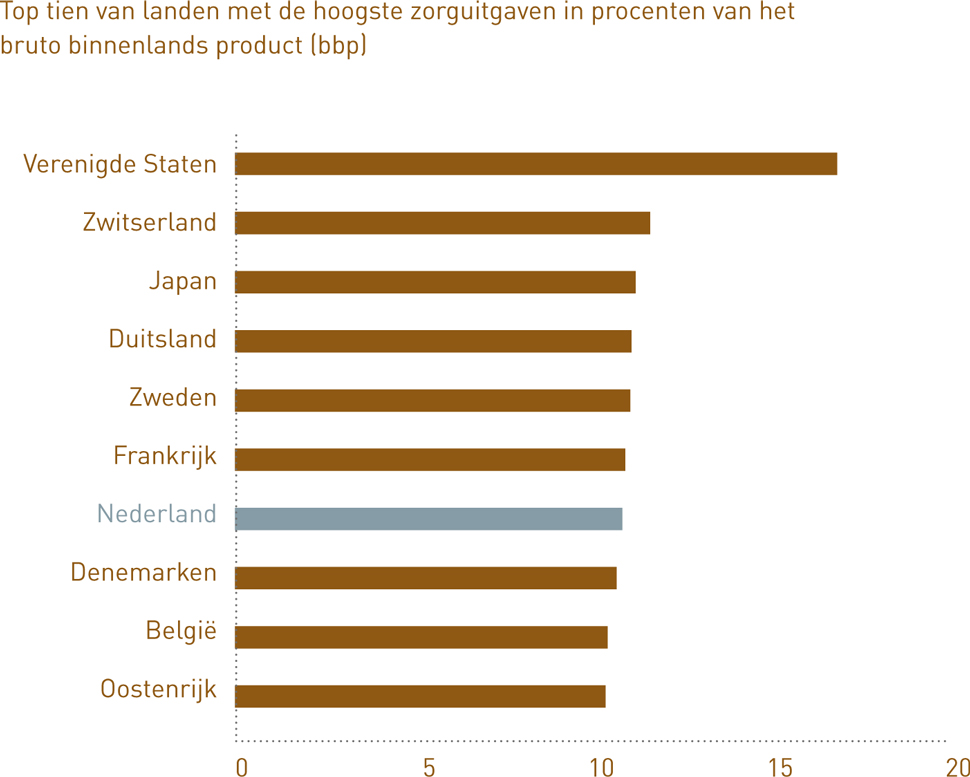
Nederland behoort tot een groep landen met vergelijkbare zorguitgaven: 10 tot 11 procent van het bruto binnenlands product. Het staat als zodanig zevende op de ranglijst en op grote afstand van de nummer één, de VS, die ruim 16 procent van het bruto binnenlands product (bbp) besteedt aan zorg. Ziekenhuisbestuurder, zorgeconoom en MC-columnist Hugo Keuzenkamp vatte het onlangs in het economenvakblad ESB zo samen: ‘Misschien is de Mayo Clinic in de VS beter dan het gemiddelde Nederlandse ziekenhuis, maar wie een goed en doelmatig ziekenhuis wil zien, moet in de VS lang zoeken.’
Overigens is het maken van dit soort rankings geen sinecure; er is weinig (vergelijkbare) informatie over de kwaliteit van zorg. Bovendien geeft Nederland betrekkelijk veel uit aan langdurige zorg via de publieke middelen, terwijl dat type zorg in andere landen veel minder publiek gefinancierd wordt.
Uitgaven
| Zorgverzekeringswet | 63 % |
| Wet langdurige zorg | 27 % |
| Begrotingsgefinancierd (Jeugdwet, Wmo en overig) | 10 % |
Er bestaat enige verwarring over het totaal van de zorguitgaven: het Centraal Planbureau (CPB) heeft het over ruim 66 miljard, VWS over ruim 73 miljard, het Centraal Bureau voor de Statistiek (CBS) over meer dan 90 miljard. De reden is dat het CPB uitsluitend kijkt naar de premiegefinancierde zorg (de collectieve uitgaven), VWS neemt ook nog een deel mee dat wordt gefinancierd uit de begroting, het CBS neemt ook posten mee als jeugdzorg, kinderopvang, GGD, en de zorg die valt onder aanvullende verzekeringen. Het grootste deel van de collectieve uitgaven – 90 procent – gaat naar zorg die valt onder de Zorgverzekeringswet en de Wet langdurig zorg.
kostenstijging
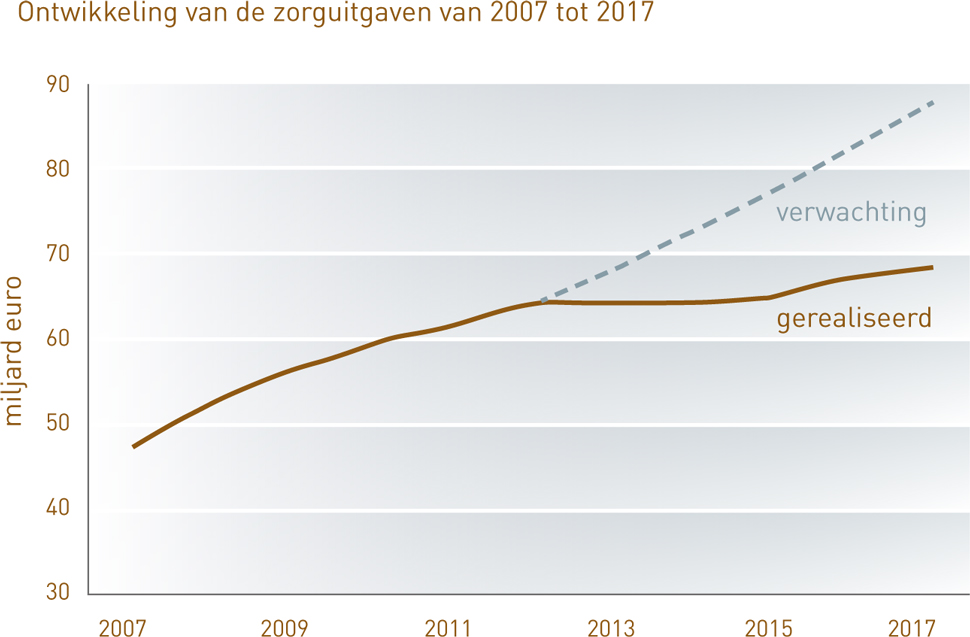
Tussen 2000 en 2010 stegen de reële zorguitgaven in Nederland jaarlijks met 4,6 procent. Na 2012 was de stijging van de zorguitgaven relatief beperkt en daalde deze zelfs licht als percentage van het bruto binnenlands product (bbp). Sinds 2010 zijn de zorguitgaven 12 miljard minder gestegen dan verwacht. Daar zijn volgens onder meer de Rekenkamer en het CPB de hoofdlijnenakkoorden mede debet aan. Het CPB neemt aan dat zonder die akkoorden en andere ingrepen de reële groei van de zorguitgaven was versneld van gemiddeld 1,1 procent per jaar over de periode 2010 tot 2017 tot 3,4 procent per jaar vanaf 2018.
Behalve de vergrijzing zijn de toenemende welvaart, prijsstijgingen en technologische ontwikkelingen de belangrijkste aanjagers van de uitgavenstijging. De voortdurende ontwikkeling van nieuwe behandelmethoden is vooral in de curatieve zorg belangrijk. En in de langdurige zorg leidt de combinatie van een hoge arbeidsintensiteit met geringe productiviteitsstijgingen tot bovengemiddelde prijsstijgingen. Ten opzichte van de rest van de economie wordt de langdurige zorg daardoor steeds duurder.
Van technologie wordt wel verwacht dat ze ook arbeidsbesparend en dus kostenbesparend zou kunnen werken. Maar een verlaging van de kosten per eenheid betekent echter niet noodzakelijk een verlaging van de totale zorgkosten. Want nieuwe technologieën leiden vaak ook tot nieuwe toepassingsmogelijkheden voor voorheen onbehandelde of onbehandelbare aandoeningen.
Het is bekend dat hoge zorguitgaven in de VS samenhangen met de ruime toepassing van medische technologieën waarvan het effect voor brede groepen van patiënten slechts gering is of niet bewezen. Gepast gebruik van technologie kan dus wel onnodige groei van de zorguitgaven voorkomen.
Kostenbeheersing per partij
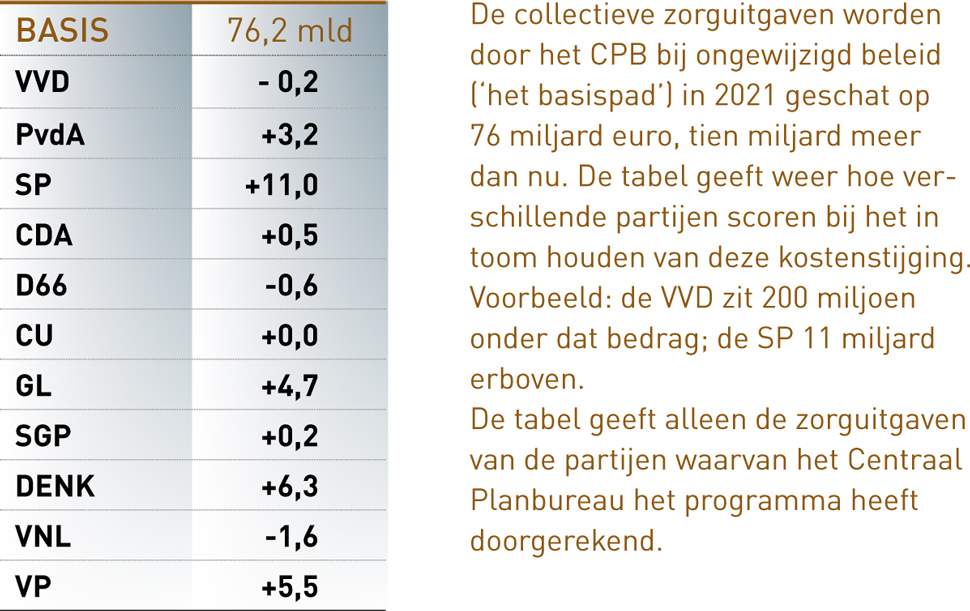
De collectieve zorguitgaven beslaan in 2017 volgens de miljoenennota bijna 29 procent van de totale rijksuitgaven. Het idee van de meeste insiders is dat de overheidsfinanciën houdbaar zijn als de zorguitgaven even hard stijgen als het bruto binnenlands product (bbp). Het CPB doet over de wenselijkheid daarvan geen uitspraken; het is een politieke kwestie. Het planbureau laat alleen zien dat langjarige groei van de zorgkosten met 3 tot 4 procent een veel groter deel van het nationaal inkomen zal opslokken dan nu het geval is.
Hoe je het ook wendt of keert: bij meer groei zal meer herverdeling van de lasten nodig zijn, want een groter deel van het inkomen gaat dan naar de zorg en dat zet de lagere inkomens onder druk. Die moeten dus worden gecompenseerd. Anders gezegd, bij verdere groei van de zorg – mits op dezelfde manier als nu bekostigd – zullen de kosten voor een relatief groot deel bij jongeren en hoge inkomens terechtkomen, terwijl zij de minste zorg nodig hebben. Er is in dat geval wel leeftijdsafhankelijke financiering geopperd: ouderen, met name die met hoge inkomens, zouden dan relatief meer bijdragen.
Om de kosten te beheersen, kan de politiek aan vier knoppen draaien:
1. Het eigen risico. Politieke partijen kijken verschillend aan tegen de wenselijkheid van eigen betalingen in de Zorgverzekeringswet. De PvdA, SP, GroenLinks, DENK en de Vrijzinnige Partij (VP) schaffen het verplicht eigen risico af. Enkele andere partijen, CDA, ChristenUnie, SGP en Voor Nederland (VNL) verlagen het verplicht eigen risico met respectievelijk 105, 100, 100 en 50 euro. De VVD en D66 passen het eigen risico niet aan. De SP en GroenLinks schaffen naast het verplicht eigen risico ook de mogelijkheid om voor een vrijwillig eigen risico te kiezen af. Tot slot voeren de ChristenUnie en VNL eigen betalingen in voor paramedische zorg en dieetadvisering.
Overigens: afgaande op de beschikbare data zijn momenteel de eigen betalingen onder de 31 OESO-landen nergens zo laag als in Nederland.
2. Pakketverkleining. Wat dit betreft zijn de verschillen tussen de diverse politieke partijen klein, althans naar het budgettair effect van de maatregelen. De VVD, ChristenUnie en VNL kiezen voor beperking van het basispakket. Zo beperkt de VVD de aanspraken op basis van het zogeheten ziektelastcriterium, beperkt de ChristenUnie de aanspraken op het gebied van hulpmiddelen en beperkt VNL de aanspraken op het gebied van genees- en hulpmiddelen. De SP breidt het basispakket juist uit, en verhoogt daarmee de collectieve uitgaven met 4 miljard euro.
3. Budgetmaatregelen. Bijna alle partijen willen via hoofdlijnenakkoorden de volumegroei in de ziekenhuiszorg en de ggz met 1 procent beperken. Verder heeft de minister nog het zogeheten ‘macrobeheersinstrument’ als stok achter de deur, waarmee overschrijdingen van de (macro)budgetten in de zorg bij zorgaanbieders teruggehaald kunnen worden door ze te korten naar rato van hun marktaandeel.
4. Maatregelen om het zorgsysteem efficiënter te maken. Daarvan zijn de effecten moeilijker in beeld te krijgen. Zo wil de SP het huidige stelsel omvormen tot een publiek stelsel met centrale aansturing en regionale uitvoerders. Curatieve zorg wordt daarbij een voorziening in plaats van een recht. Zorgeconomen zijn sceptisch over het effect. Zo’n fundamentele aanpassing van het stelsel zou substantiële transitiekosten – en onzekerheid – met zich meebrengen. Verder is er onderzoek van de OESO dat laat zien dat er geen causaal verband is tussen de institutionele vormgeving van zorgstelsels (op marktwerking gericht of publiekgestuurd) en de resultaten, bijvoorbeeld in termen van efficiëntie. Overigens zien die economen wel in dat het ‘concurrentiemodel’ niet altijd werkt. Voorbeeld: als de minister toestemming geeft aan vier zorgaanbieders om protonentherapie aan te bieden en verzekeraars van de mededingingsautoriteit niet mogen samenwerken bij het contracteren van deze heel dure zorg, komen er dus vier van die centra.
In de doorrekening van de partijprogramma’s heeft het CPB per partij gekeken naar het effect van voorgestelde maatregelen op deze vier punten. De resultaten staan in de tabel:


















Anton Maes
huisarts, Dieren
In ogen van overheid is het enige wat betrouwbaar gemeten kan worden de daadwerkelijke uitgaven. Daarom ligt (blijkbaar) de keuze voor zoals Henk Maassen terecht schetst. Niet alleen nu, maar al 10 jaar. Vaak voorbij komende discussiepunten, ook bij ...mij, als kostprijs van zorg, materiële en immateriële opbrengsten van zorg, kwaliteit van leven, van zorg etc zijn te vaag. Want stel, je hebt een kostprijs, dan bepaalt het volume het budget: geen enkele minister en/of verzekeraar gaat hier garant voor staan.
G K Mitrasing
Vogelvrije Huisarts, Amsterdam
Veel te veel gewicht wordt toegekend aan de berekeningen van het CPB. Serieus materiaal over een medisch zorgstelsel staat op https://gijsvanloef.nl/2017/03/13/een-publiek-medisch-zorgstelsel-bespaart-4-miljard-jaarlijks-joop-nl/
Anke Schuitema
kinderarts, 's-Hertogenbosch
Waarom kijkt iedereen toch steeds alleen maar naar de kosten van de gezondheidszorg, maar vraagt niemand zich af waardoor mensen een beroep doen op deze gezondheidszorg?
Als een leerkracht overspannen is, worden leerlingen naar de dokter gestuurd voo...r ADHD-medicatie.(bijlessen worden betaald vanuit de PGB's) Als een fabriek sluit en mensen hun baan kwijtraken worden ze daar letterlijk ziek van. Hoeveel functionele klachten zien we niet als dokters? Waarom trekken ministers niet samen op om de kosten in de gezondheidszorg te verminderen? Waarom maakt niet iedereen zich hard voor preventie? Iedereen met bestuurlijke macht moet zich afvragen wat zijn/haar handelen voor effect heeft op het welzijn/gezondheid van de bevolking. Dat is niet alleen de verantwoordelijkheid van de gezondheidszorg.