‘Den Haag weet niet wat mevrouw Jansen in Emmen nodig heeft’
1 reactieACHTER HET NIEUWS
Het ‘veld’ heeft kritiek op het extra geld voor de verpleeghuiszorg. Laat de instellingen zelf besluiten over de besteding van ‘deze sigaar uit eigen doos’.
Het kabinet wil geld vrijmaken om de kwaliteit van de verpleeghuiszorg te verbeteren. Volgens de toelichting bij de begroting gaat het in 2016 om een bedrag van 140 miljoen euro. In de jaren daarna loopt dit op tot 210 miljoen euro. Het leeuwendeel hiervan gaat naar opleiding en bijscholing van medewerkers, zodat hun kennis beter aansluit op de wensen, behoeften en mogelijkheden van cliënten. Daarnaast wordt de dagbesteding uitgebreid, met gemiddeld een uur per dag.
Nienke Nieuwenhuizen, voorzitter van Verenso, is blij dat het kabinet de noodzaak van verbetering ziet, maar tegelijkertijd is ze niet erg onder de indruk. ‘Dat bedrag is alleen maar minder bezuinigen: de voorgenomen bezuiniging van 500 miljoen op de Wet langdurige zorg staat immers nog altijd in de planning.’
Ook bij brancheorganisatie ActiZ kan de vlag niet uit, aldus woordvoerder Bernadet Naber. Volgens haar gaat het om ‘een sigaar uit eigen doos’. ‘Bovendien staat in de begroting dat het feitelijk om 132 miljoen euro gaat in 2016, oplopend tot ongeveer 200 miljoen in 2020. Daarbij: als de voorgenomen bezuiniging van 500 miljoen euro doorgaat in 2017 is het extra geld alweer verdampt.’ De vraag is verder waarom het geoormerkt geld moet zijn, zegt Naber. ‘Den Haag weet echt niet wat mevrouw Jansen in Emmen nodig heeft. Ik bedoel: van tevoren weet je niet van alle cliënten en alle medewerkers waar ze in termen van aandacht en opleiding behoefte aan hebben.’
‘Laat de instellingen daarom zelf besluiten over de besteding van het geld’, zegt ook Nieuwenhuizen. Ze leest in de toezeggingen van het kabinet een ‘oversimplificering van de problematiek die we in verpleeghuizen tegenkomen’. ‘De nadruk ligt te veel op welzijn, terwijl het moet gaan over individuele aandacht voor mensen met ernstige stoornissen en bijbehorende gedragsproblematiek. Dat is wel wat meer dan een wandelingetje of voorlezen: dat gebeurt al jaren door vrijwilligers. Hier gaat het om schrijnender zaken. Patiënten in het verpleeghuis hebben 24 uur per dag zeer intensieve zorg nodig. Een uurtje extra aandacht is echt onvoldoende.’
Dat er geld naar bijscholing en opleiding moet, staat voor haar buiten kijf. ‘We hebben nu een grote groep medewerkers die moet leren omgaan met steeds hulpbehoevendere patiënten. De medewerkers moeten worden opgeleid en daarvoor hebben ze misschien intervisie nodig, of een tweewekelijkse nascholing. In ieder geval ben je er niet met een cursus dementie.’
Toenemende complexiteit
ActiZ-woordvoeder Naber wijst verder op de groeiende groep kwetsbare ouderen die nog thuis woont. ‘De toenemende behoefte van zorg van deze mensen en de toenemende complexiteit daarvan verdienen een structurele oplossing, en dus om te beginnen een reëel budget. Daarom is het zo vreemd dat de geplande bezuiniging op de wijkverpleging van 500 miljoen euro in 2016 nog steeds in de kabinetsplannen staat. Terwijl we nu al een overschrijding van het budget voor wijkverpleging ramen van ten minste 242 miljoen euro. Het zal onvermijdelijk leiden tot cliëntenstops. We weten dat zorgverzekeraars in hun inkoopbeleid voor 2016 al rekening houden met de geplande bezuiniging. Zo komt de financiering van de wijkverpleging in gevaar. Wij zeggen daarom tegen de verzekeraars, ga vooral niet drukken op het tarief. Dat betekent dat we die hbo’ers die we ook in de thuiszorg voor de zwaardere gevallen brood-nodig hebben, niet kunnen betalen.’
Medische begeleiding
Ook Nieuwenhuizen ziet het probleem. Volgens haar moet de groeiende groep kwetsbare ouderen kunnen rekenen op voldoende mogelijkheden voor dagbehandeling en toegang tot kortdurende opnames. ‘Die groep vraagt om zwaardere medische begeleiding. Als ik naar de kengetallen voor gezondheidsbevordering in de begroting kijk, dan zie ik cijfers over alcoholgebruik, obesitas en sportblessures. We zouden ook eens het aantal heupfracturen op de Spoed-eisende Hulp moeten meten. Of het aantal mensen dat zich daar met “een zorgprobleem” – meestal een delier of dehydratie – meldt. Dat is namelijk een goede maat voor kwetsbare mensen die het thuis niet redden. Ik denk dat het aantal opnames groeit.’
Nieuwenhuizen ziet veel in meer samenwerking tussen de specialist ouderengeneeskunde en de huisarts. ‘De suggestie is dat financiering van de specialist ouderengeneeskunde van het huisartsenbudget af moet. Dat is onzin, dat moet helemaal niet. Het vraagt om een politiek besluit: er moet een zelfstandige betaaltitel komen voor de specialist ouderengeneeskunde. Tot nu toe komt die betaaltitel niet van de grond, terwijl ik denk dat we de noodzaak goed kunnen onderbouwen. Wij doen veel aan behandeling en besparen daardoor veel. Maar wat we werkend in de care buiten de cure houden, is nooit gemeten. Dat is ook niet eenvoudig, want het gaat om een complexe doelgroep. We moeten dat samen met ziekenhuizen, huisartsen, en de verpleeghuissector oppakken. En VWS moet daarin de leiding nemen.’
Groeiende zorgkloof
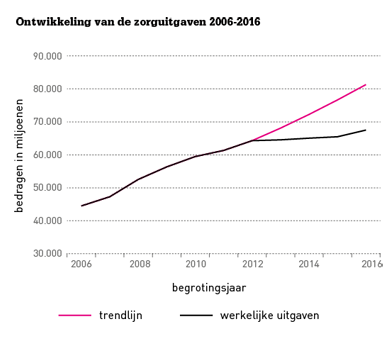
De uitgavengroei in de zorg lag volgens de begroting van VWS jarenlang hoger dan op de lange termijn houdbaar was. Dat is nu veranderd: voor het eerst in ruim tien jaar ontwikkelen de zorguitgaven zich beheerst en groeien de uitgaven minder hard. In 2015 zullen de zorguitgaven naar verwachting zelfs nauwelijks stijgen. Ook de komende jaren blijven de uitgaven ruim onder de eerder voorspelde trend. Voor 2016 is een groei van de netto-uitgaven voorzien van 3,6 procent. Die ‘netto-uitgaven’ zijn de uitgaven van de overheid minus de eigen bijdragen door burgers en inclusief prijs- en loonstijgingen. Het gaat dan om 67,8 miljard euro in 2016. De groei tot en met 2017 ten opzichte van 2015 wordt op 5,6 procent geraamd (zie figuur).
Uit die groei moeten loonstijgingen, volumestijgingen, demografische ontwikkelingen en autonome groei worden betaald. Dat gaat niet lukken, vreest gezondheidseconoom Guus Schrijvers. Hij legt uit: ‘Voorzien is een loonstijging van 5,0 procent over 2016 en 2017. Resteert een groei van 0,6 procent voor demografische ontwikkelingen zoals groei van de bevolking en vergrijzing. Dat is laag. In het verleden was daarvoor een groei nodig van ongeveer 1,2 procent.’
Schrijvers wijst verder op de komst van dure geneesmiddelen – waarvan de kosten volgens de Nederlandse Vereniging van Ziekenhuizen al met ongeveer 10 procent per jaar zijn gestegen – en dure apparatuur (denk aan protonenbestraling). Vroeger was voor deze ‘autonome ontwikkelingen’ altijd meer groei nodig dan voor de demografische ontwikkelingen. ‘Misschien is dat nu iets minder omdat ziekenhuizen minder omzet maken in 2016. Maar je mag aannemen dat dit in de voorspellingen van de netto-uitgaven in 2016 en 2017 al is meegenomen.’
Ten slotte is er extra geld nodig om de decentralisaties in de zorgsector minder ingrijpend te maken, bijvoorbeeld om meer wijkverpleegkundigen aan te stellen.
Al deze factoren maken volgens Schrijvers de ‘zorgkloof’ in 2016 en 2017 groter: dat is het verschil tussen de begrote kosten en de kosten die nodig zijn om die ontwikkelingen zonder kwaliteitsverlies en verhoging van de werkdruk van professionals te compenseren.
auteur
Henk Maassen
h.maassen@medischcontact.nl




















W.J. Duits
Bedrijfsarts, HOUTEN Nederland
Een kostenaspect dat ook mee gaat tellen is het toenemende ziekteverzuim in de zorg. Als het werk in telkens kortere tijd moet dan ontstaan er problemen, vooral ook omdat de fysieke belasting voor de verzorging daardoor toeneemt. Een aspect wat wordt... vergeten in de discussie is dat zorg thuis vaak onder slechtere omstandigheden kan plaatsvinden dan zorg in een instelling, de meeste Nederlandse huizen zijn niet ingesteld op tilliften en andere hulpmiddelen ook zijn sanitaire voorzieningen vaak veel te klein. De combinatie van sneller en zware fysieke belasting geeft een groot risico op lichamelijke klachten van ernstige aard en grotere kans op blijvende arbeidsongeschiktheid. Daarnaast hebben we te maken met de geestelijke belasting, mensen in de zorg willen goede zorg bieden, dat betekent ook aandacht kunnen geven, door de huidige werkindeling komt dan in de klem. Verzorgers raken geestelijk uitgeput, omdat ze de emotionele druk niet meer aan kunnen. Dat leidt tot verloop, mensen "vluchten weg" uit de zorg, of ziekteverzuim als gevolg van psychische klachten, vaak langdurig.
Dan hebben we nog te maken met de mantelzorgtaken, veel verzorgenden hebben vaak ook in hun omgeving nog zorgbehoeftigen, eigen ouders, kinderen, ook daar moeten ze alles geven. Kortom het huidige beleid is veel te veel bedacht vanuit een soort hokjesgedachte, alsof een maatregel op detail kan worden uitgevoerd, zoals hier geld voor de opleiding. Alsof opleidingsniveau het grootste probleem is.
Het is jammer dat de Haagse politiek niet in zorgketens kan denken, of in gevolgen van demografische ontwikkelingen. Het is politiek voeren op het oppervlak van een postzegel, in plaats van een visionaire aanpak.
Sommige ontwikkelingen zijn er gewoon de gemiddelde leeftijd zal nog vele jaren toenemen, maar de babyboomers zullen op een gegeven moment zijn "uitgestorven", dus op de lange termijn zullen waarschijnlijk de zorgkosten ook weer gaan dalen, alleen nu nog niet.