Het labyrint van de regelgeving
3 reacties
De zorg voor ouderen wordt door drie wetten in goede banen geleid. Maar het systeem kent rafelrandjes: het is niet altijd helder welke wet van toepassing is en – ingewikkelder nog – het vangnet blijkt niet waterdicht.
De zorgval: zo heet het fenomeen dat ouderen die op de wachtlijst staan voor een plaats in een verpleeghuis thuis minder zorg krijgen. Zodra mensen een indicatie krijgen voor een plek in een verpleeghuis gaan ze namelijk over van de Zorgverzekeringswet (Zvw) naar de Wet langdurige zorg (Wlz). Bij die overgang kan het aantal uren zorg dat iemand aan huis ontvangt, teruglopen. Dat komt doordat de Wlz-zorg thuis in omvang is begrensd. Zvw-zorg thuis en Wmo-steun (Wet maatschappelijke ondersteuning) zijn dat in beginsel niet (zie kader hieronder en figuur 1).
Drie wetten
Ouderen kunnen met drie wetten te maken krijgen: de Zorgverzekeringswet (Zvw), de Wet langdurige zorg (Wlz) en de Wet maatschappelijke ondersteuning (Wmo). Driekwart van de ouderen krijgt alleen zorg uit de Zvw. Slechts een kleine groep thuiswonende ouderen (8%) maakt aanspraak op zorg uit de drie wetten gezamenlijk.
Zorgverzekeringswet (Zvw)
regelt de gebruikelijke medische zorg in eerste en tweede lijn en verder de wijkverpleging – zodat ouderen thuis verpleging en verzorging kunnen krijgen –, de geriatrische revalidatiezorg, het tijdelijk eerstelijnsverblijf en casemanagement voor complexe aandoeningen zoals dementie.
Wet langdurige zorg (Wlz)
regelt verpleging en verzorging thuis, soms ook eerstelijnszorg zoals zorg van de huisarts of fysiotherapeut, maar vooral verpleeghuiszorg.
Wet maatschappelijke ondersteuning (Wmo)
maakt het mogelijk dat ouderen via de gemeente ondersteuning krijgen, bijvoorbeeld een boodschappendienst, huishoudelijke hulp, hulpmiddelen, woningaanpassingen en vervoer.

Robbert van Hasselt, huisarts te Velp, weet er alles van. ‘Aan zo’n plaatsing gaat niet alleen een heel circus van tijdrovende indicatiestelling vooraf, het geeft bovendien veel onzekerheid, waarbij in de tussenliggende periode veel kunst- en vliegwerk nodig is. Het is een riskante tijd: het kan zomaar gebeuren dat je een patiënt vanwege een medische crisis of een onhoudbare thuissituatie toch moet insturen naar het ziekenhuis omdat er niet tijdig passende zorg geboden kan worden.’
Op 1 juli moet het probleem tot het verleden behoren, heeft het ministerie van VWS onlangs aangekondigd. Maar niet alles is geregeld: Wlz-zorg aan huis valt duurder uit voor de patiënt dan zorg die onder de Zvw valt, omdat voor Wlz-zorg een eigen bijdrage moet worden betaald. Om dat op te lossen is een wetswijziging nodig.
Die zorgval is – of beter dus: was – maar één van de fricties die het gevolg kunnen zijn van de combinatie van wetten of de overgang van de ene naar de andere wet waar ouderen en hun zorgverleners tegenaanlopen. De nationale ombudsman deed er in mei van dit jaar een boekje over open. Zo meldde hij dat burgers die tevreden zijn met de zorg en ondersteuning vanuit Zvw en Wmo, maar die gaandeweg meer uren thuiszorg nodig hebben om zelfredzaam te blijven, ongewild door de gemeente worden overgeheveld naar de Wlz. ‘Afwentelgedrag’ noemt de ombudsman dat, en het komt zelfs voor bij mensen met beginnende dementie, bij wie permanente zorg vanuit de Wlz vaak nog helemaal niet nodig is terwijl de gemeente dat toch voorstelt. Extra risico daarbij is dat zij in de Wlz hun casemanager dementie kunnen kwijtraken, die meestal vanuit de Zvw wordt gefinancierd. Van Hasselt: ‘En andersom komt het ook voor: patiënten of hun naasten kiezen ervoor niet in de Wlz in te stromen en in de Zvw-zorg te blijven hangen terwijl adequate dementiezorg in de huidige eerste lijn niet meer voldoende kan worden geleverd. Dit kan leiden tot heel schrijnende situaties waarbij soms zelfs juridisch ingrijpen noodzakelijk wordt.’
Complex
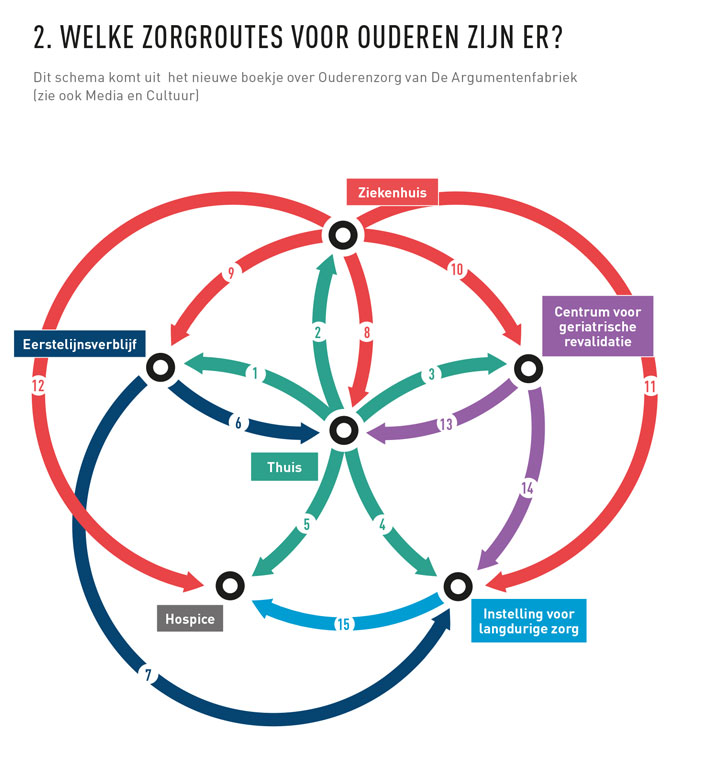
De regelgeving blijkt in de praktijk complex en de ‘schotten’ tussen de verschillende vormen van zorg zijn niet altijd even helder. Voorbeeld: een huisarts bezoekt op vrijdag laat in de middag een kwetsbare oudere thuis wegens een pneumonie. De man is bekend met milde cognitieve stoornissen, een mantelzorger is niet beschikbaar en de thuiszorg kan het niet langer bolwerken. Ofschoon de patiënt alweer opknapt, kan hij voorlopig niet thuisblijven. De huisarts meent dat opname in een zorginstelling het beste is. Maar welke instelling? Het ziekenhuis is eigenlijk geen optie: de aandoening is dankzij antibiotica immers goed onder controle. Dus is de vraag waar de man het beste terechtkan (zie figuur 2). Crisiszorg misschien? Dan valt hij onder de Wlz en is er mogelijk tijdelijk plaats in een verpleeghuis. Is een ‘eerstelijnsverblijfbed’ (ELV-bed) een optie of gaat het om geriatrische revalidatiezorg – beide gefinancierd door de zorgverzekeraar? Dat het uiteindelijk een ELV-bed wordt, is niet bij iedereen op voorhand duidelijk.
Robbert van Hasselt kent dat soort vragen en problemen. Zijn praktijk bestaat voor ongeveer 32 procent uit ouderen boven de 65 jaar. Een niet onbelangrijk deel van die ouderen heeft bovendien een lage sociaaleconomische status met veel ziektelast. Hierdoor zijn vaak meerdere zorgverleners vanuit verschillende disciplines betrokken bij deze patiënten. Van Hasselt: ‘Wij besteden hierdoor steeds meer tijd aan overleg en coördinatie. Ook bijvoorbeeld het regelen van zo’n ELV-bed is vaak tijdrovend, alhoewel regionale coördinatie op gang komt. Regelmatig is er een groot tekort aan ELV-bedden. We hebben meegemaakt dat een patiënt vanuit Velp in Oldenzaal moest worden geplaatst, een afstand van 94 km! Ook wordt soms om oneigenlijke redenen een ELV-bed aangevraagd. Het afgelopen jaar is mij meerdere keren gevraagd een verklaring te schrijven om een oudere vitale patiënt in aanmerking te laten komen voor een ELV-bed nadat hij of zij een geplande knie- of heupoperatie had ondergaan. Deze patiënten waren een dag of drie na de operatie ontslagen, zonder dat hun nazorg voldoende was geregeld. Ze kunnen dan op eigen kosten gebruikmaken van een zorghotel. Een eerstelijnsverblijf wordt dan soms als een soort verzekerde revalidatie c.q. tussenoplossing gepresenteerd vanuit de tweede lijn en bovendien betrekkelijk enthousiast gestimuleerd. Maar een ELV-bed is niet bedoeld voor dit soort nazorg. Ik signaleer een toenemend probleem in de afstemming tussen tweedelijns medisch-technisch handelen enerzijds en eerstelijnsnazorg en revalidatie anderzijds. Dit sluit steeds vaker onvoldoende goed op elkaar aan door gescheiden bekostiging, maar ook door capaciteitsproblemen.’



Keuzes maken
Van Hasselt ziet zijn Velpse praktijk als een voorafschaduwing van hoe het over tien, twintig jaar bij ongewijzigd stelsel, beleid en capaciteit in de rest van Nederland zal toegaan. Hij heeft een MBA voor zorgprofessionals op zak, en heeft misschien daarom ook wat meer oog voor het ‘grote geheel’. Van Hasselt: ‘Als er een economische neergang komt – en dat is niet ondenkbaar – dan hebben we meteen een groot probleem. We moeten daarom nu al kritisch kijken hoe en welke zorg we verzekeren; we moeten keuzes maken. Dat gebeurt nu niet: de politiek zou aan de knoppen moeten zitten, maar schuift de verantwoordelijkheid steeds weer naar het veld. Terwijl ik denk dat we er niet aan ontkomen om bepaalde zaken niet langer te verzekeren of van een forse eigen bijdrage te voorzien. Wat niet altijd wordt gezien, is dat dit er zelfs toe kan leiden dat prijzen dalen. Kijk naar de afschaffing van de vergoeding voor de rollator, waarvoor je indertijd een beroep kon doen op de AWBZ (de voorloper van de Wlz, red.). Toen kostten die apparaten tussen de 240 en 500 euro, nadien kon je ze kopen voor pakweg 40 euro.’
Voorwaarde is een mentaliteitsverandering, meent Van Hasselt: ‘Er heerst met name bij de oudere populatie een idee dat alles van de wieg tot het graf geregeld is. Dus als er eigen middelen worden ge-vraagd, ontstaat er meteen veel weerstand, althans daar wordt stil op gemopperd. Ik begrijp dat wel: die generatie is opgegroeid toen de verzorgingsstaat gestalte kreeg. Inmiddels heeft echter 52 procent van de Nederlanders en meer dan 90 procent van alle 75-plussers een chronische aandoening. Dat wetende zou de introductie van zorgsparen geen gek idee zijn.’
Geen pilletjes
Het grootste probleem, constateert Van Hasselt, is dat de verzorgingshuizen zijn afgeschaft. ‘De aanname is dat veel ouderen thuis kunnen blijven met al hun problemen, maar dat klopt dus niet. Ik schat dat ongeveer 15 procent van de ouderen in mijn praktijk vroeger in een verzorgingshuis zou hebben gewoond. Het gevolg: de meest voorkomende ‘ziekte’ in Velp is eenzaamheid en daar heb ik geen pilletjes voor.’ (zie interview op blz. 40) Van Hasselt en zijn collega-huisartsen prijzen zich mede daarom gelukkig met een specialist ouderengeneeskunde in de eerste lijn, die overigens niet structureel door de zorgverzekeraar wordt gefinancierd (zie het artikel op blz. 36). Bekend is dat ongeveer 17 procent van alle 65-plussers kwetsbaar is; voor Velp komt dat neer op circa 850 kwetsbare ouderen. De meest recente cijfers laten zien dat in de periode 2011 tot begin 2015 320 patiënten door huisartsen in Velp zijn verwezen naar de praktijk ouderengeneeskunde. Hun gemiddelde leeftijd was ruim 83 jaar met een range van 61 tot 104 jaar oud; 60 procent was vrouw en 40 procent man. Al die patiënten hadden enige tot een grote mate van multimorbiditeit. Van Hasselt: ‘En niet zelden zijn die multimorbiditeit en de thuissituatie zo complex – zeker als er ook cognitieve problemen in het spel zijn – dat we daar als huisarts niet de tijd en niet de expertise voor in huis hebben. Als de specialist ouderengeneeskunde in de eerste lijn zou wegvallen, zou mijn praktijk binnen een halfjaar volledig vastlopen.’ Die financiering van de specialist ouderengeneeskunde in de eerste lijn moet wat hem betreft dus structureel worden, ook in de rest van het toekomstige, vergrijsde Nederland.
Download dit artikel (pdf)















Jessica van der Bol
Klinisch Geriater, Rotterdam
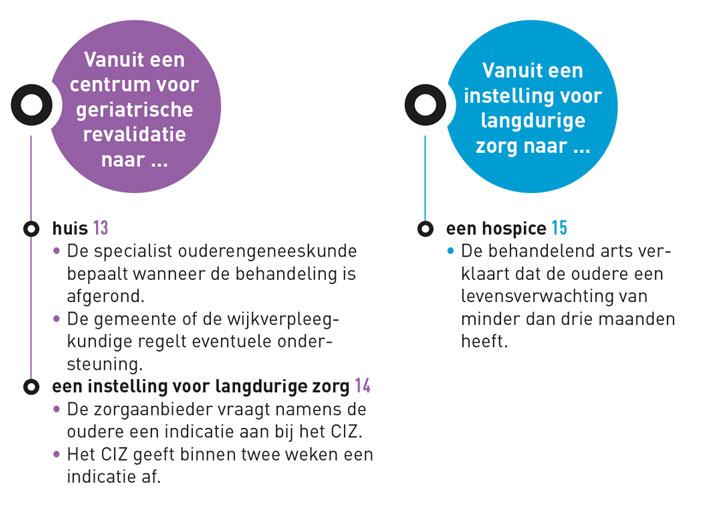
Ik lees deze editie wat later, vandaar latere reactie. Het geheel is nog wat ingewikkelder dan wordt weergegeven in het mooie overzichtsschema. De informatie over toegang tot geriatrische revalidatie (GRZ) klopt namelijk niet in het schema. GRZ is to...t op heden helaas alleen toegankelijk vanuit huis (pijl 3) na consultatie van een klinisch geriater of internist ouderengeneeskunde en niet rechtstreeeks aan te vragen door een huisarts of specialist ouderengeneeskunde (wat iets anders is dan een geriater en internist-ouderengeneeskunde). Vanuit het ziekenhuis (pijl 10) kan wel rechtstreeks worden doorverwezen naar GRZ, maar niet door tussenkomst van een specialist ouderengeneeskunde (die ook niet in een ziekenhuis werkt; dat is namelijk geriater of internist-ouderengeneeskunde). Er moeten revalidatiestoelen zijn gesteld tijdens opname en pt moet leerbaar en trainbaar zijn (wat vaak niet zo is bij bijv cognitieve stoornissen).
W.J. Duits
bedrijfsarts, Houten
Het is heel illustratief en het is bewonderenswaardig hoe onze collega huisarts de situatie in zijn praktijk beschrijft.
Het maakt duidelijk dat er niet vanuit de patiënt gehandeld kan worden, want er zijn te veel instanties die zich er meer moeten ...bemoeien, lees hun toestemming moeten geven om de stap gefinancierd te krijgen.
Zoals collega Algra aangeeft mag de zorg in zijn ogen meer initiatief tonen en gewoon "doen", dat klinkt leuk. Maar het risico wat er dan wordt gelopen is dat het niet wordt betaald. Het is inmiddels al jaren duidelijk dat "participatie maatschappij" betekent dat je bij voorkeur je maximale inspanning levert aan inzet en arbeid en dat op vrijwillige basis.
Het is goed voorstelbaar dat je als zorgverlener je werk ook betaald wilt zien.
Het georganiseerde wantrouwen moeten we zien kwijt te raken. Het is toch eigenlijk van de gekke dat een ervaren huisarts niet een indicatieorgaan kan overrulen. Het is toch van de gekke dat een dure kracht als een huisarts, zich moet bezig houden met het zoeken naar een plek voor een patiënt die het in zijn of haar ogen nodig heeft? Het is toch eigenlijk te gek, dat een indicatieorgaan de mening van artsen terzijde kan schuiven, omdat er een een of ander idioot protocol dat vereist?
Nederland is ziek, de Tweedkamer is ziende blind, de regering is horende doof. Maar ook de Nederlandse bevolking, wij allen, zijn stekeblind en doof, want we hebben wel gekozen voor deze Tweedekamer.
dolf algra
commentator, opiniemaker zorg en sociale zekerheid, rotterdam
Heldere beschrijving van ondoorzichtig labyrint. Alleen van het lezen van dit - overigens mooie - artikel wordt ik al heel erg moe. Het betreft niet alleen het labyrint van regelgeving. Ook de zorg zelf blijkt labyrint aan (on)mogelijkheden.
Kort...om: het vraagt een heel veel kunst (en vliegwerk) om maatwerk te (kunnen) leveren. Met alleen een beetje goede wil kom je hier dus never nooit door heen.
Van het kastje naar de muur situaties dus. Van hier naar daar en weer terug. Dat vergt ander soortige oplossingen, technieken, maar ook instelling.Een quick and dirty oplossing lijkt niet onder handbereik.
Chapeau voor redactie van Medisch Contact om dit middels ‘casus Velp’ zo aan te kaarten en te agenderen. Mooi themanummer om te bewaren. Zo ingewikkeld is het dus onderhand geworden. Dat stemt tot nadenken.