De teloorgang van de klassieke huisartsgeneeskunde
Veel verwijzingen naar tweede lijn zijn nergens op gebaseerd
63 reacties
Wat zijn de uiteindelijke diagnoses die patiënten met een verwijzing van de huisarts naar de tweede lijn krijgen? Neuroloog Jan Bonte turfde dit voor drie eenvoudig te duiden aandoeningen. Zijn conclusie: het gaat de verkeerde kant op met de huisartsgeneeskunde.
In Nederland is de huisarts de spil in de gezondheidszorg én de poortwachter voor de toegang tot de tweedelijnszorg. Hoe goed dit systeem werkt, ontdek je pas als je in een systeem werkt waar de toegang tot de medisch specialist niet op deze manier geregeld is, zoals in Duitsland, waar patiënten onbeperkt toegang hebben tot het ziekenhuis en de medisch specialist. Dit werkt bijzonder inefficiënt en leidt regelmatig tot volstrekt zinloze consultaties en hiermee tot verkwisting van tijd, geld en energie met een suboptimale zorg als gevolg.
Het gaat echter niet goed met de huisartsgeneeskunde. Ik heb sterk de indruk dat de kwaliteit van de verwijzingen sinds lange tijd een neerwaartse trend vertoont. Diverse collega-neurologen hebben dezelfde indruk, maar durven dit niet altijd kenbaar te maken, niet in de laatste plaats omdat de huisarts onze ‘broodheer’ is en onze patiëntenstroom garandeert.
Relatief eenvoudig
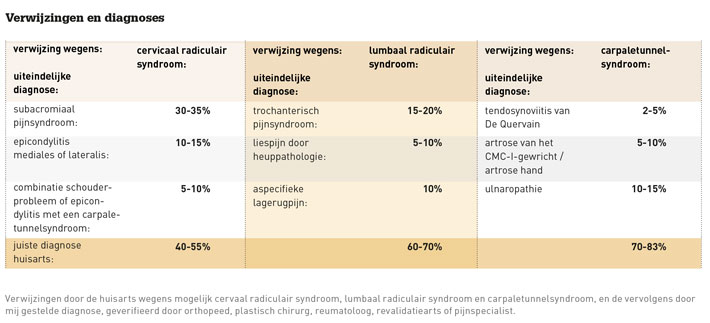
Zo heb ik in de afgelopen jaren tijdens waarnemingen in verschillende regio’s bijgehouden wat de uiteindelijk diagnoses zijn na verwijzingen voor een cervicaal radiculair syndroom, een lumbaal radiculair syndroom en het carpaletunnelsyndroom; voor ons frequent voorkomende neurologische aandoeningen op de polikliniek, waarbij het gaat om medisch-inhoudelijk relatief eenvoudig te duiden klachten en symptomen.
Van de honderd verwijzingen met als vraagstelling ‘cervicaal radiculair syndroom’, hebben in mijn eigen registratie van de afgelopen twee jaar ongeveer 30 tot 35 patiënten een klassieke anamnese en dito bevindingen bij het lichamelijk onderzoek wijzend op een subacromiaal pijnsyndroom. Dit is een diagnose die met enkele screenende vragen en een gericht onderzoek van de schouder kan worden gesteld, zonder dat hiervoor aanvullend onderzoek nodig is. Bij een groot deel van de patiënten had de huisarts echter niet de moeite genomen om de schouder daadwerkelijk te onderzoeken. In sommige ziekenhuizen nam de huisarts daarentegen wel de moeite om een MRI van de cervicale wervelkolom aan te vragen, die niet zelden allerlei afwijkingen laat zien. Vervolgens mag ik de patiënt uitleggen dat deze afwijkingen geen enkele relatie met zijn of haar klachten hebben, ook al omdat de huisarts de door de radioloog beschreven afwijkingen niet op waarde kan schatten.
De kwaliteit van de verwijzingen vertoont een neerwaartse trend
Klassieke anamnese
Verder werden tien tot vijftien per honderd patiënten verwezen met als vraagstelling een cervicaal radiculair syndroom, maar qua anamnese de typische klachten van een epicondylitis lateralis of medialis, of een combinatie van een schouderaandoening en een epicondylitis. Ook zijn er steeds weer patiënten met de combinatie van een subacromiaal pijnsyndroom en een carpaletunnelsyndroom die verwezen worden met de vraagstelling ‘cervicaal radiculair syndroom’. Ook dit zijn eenvoudig met anamnese en gericht lichamelijk onderzoek te diagnosticeren aandoeningen, waarvoor uitstekende NHG-Standaarden beschikbaar zijn.
Van alle verwijzingen voor een lumbaal radiculair syndroom blijken in mijn registratie vijftien tot twintig patiënten een klassieke anamnese en bevindingen bij het lichamelijk onderzoek te hebben die wijzen op een trochanterisch pijnsyndroom. Ook deze aandoening is met enkele screenende vragen op te sporen, en het lichamelijk onderzoek kan zich in dit geval beperken door met de wijsvinger de meest pijnlijke plek over de trochanter major te zoeken. Ook hier heeft bij navraag de huisarts in de meeste gevallen niet de moeite genomen om bij patiënten een gericht lichamelijk onderzoek te verrichten en zich beperkt tot de verwijzing: ‘pijn in het been’.
Chronische lumbago
Nog eens vijf tot tien van de honderd patiënten blijken als belangrijkste symptoom liespijn te hebben, zonder radiculaire pijn, wat allereerst pathologie van de heup zou moeten suggereren. Dan is er helaas ook nog altijd een tiental verwijzingen in verband met een chronische lumbago, zonder bijkomende klachten, waarvoor ik als neuroloog geen andere behandelmogelijkheden heb dan de huisarts. Niet voor niets wordt in de NHG-Standaard Aspecifieke lagerugpijn de neuroloog niet eens genoemd onder het kopje ‘consultatie/verwijzing’.
Wat betreft de verwijzing carpaletunnelsyndroom, is het grootste deel van de verwijzingen juist. Toch blijkt bij een kwart een andere en eenvoudig te stellen diagnose de juiste verklaring voor de klachten te zijn. Zo zie ik regelmatig een tendosynoviitis van De Quervain, met over het algemeen een klassiek en vooral een heel ander klachtenpatroon dan dat van een carpaletunnelsyndroom. Verder is er met enige regelmaat sprake van paresthesieën in de pink en ringvinger en juist niet in de andere vingers. Ook zie ik met enige regelmaat patiënten met pijn aan de basis van de duim als gevolg van artrose van het CMC-I-gewricht, met een afwijkende grindtest. Ook hier gaat het om aandoeningen die met enkele screenende vragen en een zeer beperkt lichamelijk onderzoek gemakkelijk gediagnosticeerd kunnen worden.
Teloorgang
Verder wil ik u vier verwijzingen schetsen die mijns inziens eveneens een uiting zijn van de teloorgang van de klassieke huisartsgeneeskunde:
Wegraking na het ontbijt
De huisarts van een 87-jarige patiënt belde omdat de man volgens hem eerder gezien zou moeten worden dan op de geplande poliklinische afspraak. De patiënt had in toenemende frequentie ‘absences’. Hij zou na het ontbijt in de stoel zitten en vervolgens even wat friemelen en staren en vervolgens tot drie kwartier niet reageren op aanspreken. Ik vroeg de huisarts naar de bloeddruk, maar deze had hij niet gemeten. Patiënt zou volgens hem niet bekend zijn met orthostatische hypotensie, zou ook geen antihypertensiva gebruiken, ‘alleen een bètablokkertje’, en niet bekend zijn bij de cardioloog.
Patiënt bleek bij nader inzien bekend te zijn bij de cardioloog met een matige decompensatio cordis, gebruikte furosemide, telmisartan in maximale dosering, hydrochloorthiazide, sotalol in een hoge dosering, alfuzosine en Combodart (met daarin ‘verstopt’ tamsulosine, eveneens een alfablokker). Bij een bloeddruk van 60/30 bleek hij nog prima in staat tot communiceren, en de heteroanamnese vermeldde dat hij vrijwel elke morgen ongeveer een uur na het ontbijt een wegraking doormaakte, waarbij hij inbleek zag, zweetdruppeltjes op het voorhoofd had, en ook een keer incontinent was geweest. Na een halfuur tot drie kwartier herstelde het bewustzijn zich, en af en toe had hij een dergelijke wegraking ook na het avondeten. Overigens nam hij vrijwel al zijn medicatie bij het ontbijt.
Pijn in schouders en bovenarmen
Een 64-jarige vrouw werd verwezen met als vraagstelling: ‘cervicaal radiculair syndroom?’ Bij het betreden van de spreekkamer bleek patiënte nauwelijks de jas te kunnen uitdoen door de hevige pijn in beide schouders en bovenarmen, waarbij ze de armen vrijwel niet kon optillen. Zij liet ze het liefst rustig op haar schoot liggen. Actieve abductie en anteflexie van de armen was vrijwel niet mogelijk en ook passief was dit extreem pijnlijk. Ze was enigszins afgevallen, voelde zich voor het overige ook niet erg fit, rookte fors en had een bezinking van 56 mm/uur en een CRP van 88 mg/l. De huisarts had geen lichamelijk onderzoek verricht en ook geen laboratoriumonderzoek.
Verwarde 100-jarige
In de dienst belde de dienstdoende huisarts van de huisartsenpost over een 100-jarige man bij wie zij geroepen werd in het verzorgingshuis. Patiënt was al een tijdje minder fit, maar die dag was hij gevallen. Hij gebruikte acenocoumarol, maar had geen hoofdwond. Wel was hij erg in de war. Op mijn vraag wat de consequentie zou zijn van een verwijzing naar het ziekenhuis, vertelde de huisarts dat zij toch wel moeite had om hem palliatief te behandelen zonder duidelijke diagnose, en dat ook de familie graag een diagnose wilde. Ik vroeg specifiek naar andere oorzaken van verwardheid, maar die waren er niet volgens de huisarts. Zij wilde uiteindelijk specifiek een subduraal hematoom ‘uitsluiten’ omdat patiënt acenocoumarol gebruikte. In arren moede liet ik patiënt komen, die inderdaad fors verward en onrustig was. Hij had een urineretentie van 1600 ml. Na katheterisatie nam de onrust en verwardheid in korte tijd af, en kon patiënt terug naar het verzorgingstehuis met een CAD in situ.
‘Hypochondrisch aangelegd’
Een 27-jarige vrouw werd verwezen omdat zij ‘wazig in het hoofd’ was, met de vraag of er aanwijzingen waren voor ‘intracraniële pathologie’. Ze was bij 30 weken zwangerschap van haar tweede kind gaan samenwonen met haar nieuwe vriend, en ze had ook nog een zoontje van 4 jaar die een andere vader had. Kort nadat ze was gaan samenwonen beviel ze van haar tweede kind, dat ten tijde van het polikliniekbezoek ’s nachts nog maar sinds een aantal dagen doorsliep. Ze was dan ook fors vermoeid en had een chronisch tekort aan slaap, en lag ’s avonds vaak om 20.30 uur al in bed. Ze had de nodige stress, en vaak hevige ruzies met haar nieuwe vriend, over van alles en nog wat. Daarnaast werkte ze zeventien tot twintig uur als schoonmaakster en had bij het uitwringen van de doekjes af en toe paresthesieën in het verzorgingsgebied van de ramus superficialis van de nervus radialis. Ze begreep zelf niet waarom ze naar de neuroloog was verwezen, ook al omdat ze naar eigen zeggen nogal ‘hypochondrisch aangelegd’ was, en zich door de verwijzing grote zorgen maakte over haar gezondheid.
Overvraagd
De maatschappij, de politiek en de huidige geneeskunde vragen erg veel van de huisarts, zeer waarschijnlijk te veel. Veel huisartsen voelen zich, en zijn waarschijnlijk ook, fors overvraagd. Desondanks wordt nog steeds gesproken over een verdergaande taakherschikking van tweedelijnszorg naar de eerste lijn. Dit terwijl het de huisarts nu al vaak niet meer lukt om zijn kerntaak als poortwachter voor de toegang tot de tweede lijn naar behoren uit te voeren. Sterker nog, al geruime tijd is er een stille verschuiving van taken van de eerste naar de tweede lijn merkbaar, waarbij de medisch specialist de zorg verleent die voorheen de huisarts verleende, simpelweg omdat de huisarts dit niet meer doet. Vermoedelijk omdat hem hiervoor de tijd ontbreekt, maar blijkbaar ook de noodzakelijke kennis en het eveneens noodzakelijke gevoel voor verantwoordelijkheid. Ik vrees dat dit de ongewilde nevenffecten zijn van alle veranderingen in de huisartsenopleiding en in de organisatie van de huisartsenzorg.
Ik weet niet of de huisartsgeneeskunde vooral gebaat is bij meer geld, een betere opleiding met vooral een grondige herwaardering van de medisch-inhoudelijke aspecten van de huisartsgeneeskunde, een betere inrichting van de organisatie van de huisartsenzorg of simpelweg meer tijd per consult. Misschien is het allemaal wel noodzakelijk. Ik ben bang dat als de huisartsgeneeskunde doorgaat op de ingeslagen weg, zij niet meer de centrale rol in de gezondheidszorg kan blijven vervullen zoals haar die wordt toebedacht, en die haar absoluut toekomt in het streven naar zinnige, efficiënte en goede gezondheidszorg. .
Jan Bonte, neuroloog
contact
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld door de auteur.
Lees ook:















GJ Bonte
Neuroloog, Dalfsen
Sinds mijn bekering tot stoïcijn maak ik me niet meer druk over de ”diversiteit” van de verwijzingen door de huisarts. ”Accept the things you cannot change”, nietwaar?
Af en toe is er een hoogtepunt in de verwijzingen dat zelfs mij nog vervult met... wanhoop…
Deze week gebeurd, ik verzin het niet:
Het gaat om een 91-jarige man, klein van gestalte en een verminderde nierfunctie, waarbij de waarnemend huisarts de volgende vraagstelling geeft bij de verwijzing
”Cerebrale pathologie bij aanhoudende duizeligheid?”. ?
Ik kijk de SOEP-rapportage door en zie dat er in de periode van eind maart tot half mei er zeven contactmomenten zijn tussen (waarnemend) huisarts en patiënt.
De duizeligheid begint op het moment dat captopril niet meer leverbaar is, en op advies van de apotheek wordt captopril 50mg 1dd1 vervangen door lisinopril in een dosering van 20mg 1dd1.
Daarna krijgt patiënt last van ”duizeligheid. Niet wanneer hij ligt, maar vooral bij opstaan en na een tijdje zitten. Die duizeligheid is ’s ochtends het meest uitgesproken na het ontbijt, nadat hij zijn medicatie heeft ingenomen. Hij gebruikt nog een betablocker in standaarddosering en amlodipine in een dosering van 5mg. Hij heeft al vele jaren diabetes, is bekend met coronairlijden en een decompensatio cordis.
GJ Bonte
Neuroloog, Dalfsen
Van de vijf contacten met de (waarnemend) huisarts in krap zes weken tijd gaan er vier over deze duizeligheid. Bij een van die contacten constateert de huisarts dat 20mg lisinopril wellicht geen goed advies is van de apotheker, en verlaagt dit naar 5...mg 1dd1. De duizeligheid verminderd hierop maar verdwijnt niet. Half mei belt patiënt omdat hij ”gek wordt” van de duizeligheid en vraagt om een visite. Dat is het laatste contactmoment. De waarnemend huisarts legt echter geen visite af maar verwijst hem naar de neuroloog met bovenstaande vraagstelling. Tijdens deze vijf contactmomenten meet de (waarnemend) huisarts eenmaal de bloeddruk in zittende houding, maar ziet blijkbaar geen kans om deze liggend, zittend en staand te meten. Niet eenmaal.
Ik vraag de anamnese uit, en leg de arme man, die na het laatste telefoongesprek half mei geen huisarts meer heeft gezien ondanks zijn duizeligheid, dat er hoogstwaarschijnlijk sprake is van orthostatische hypotensie, en dat het allemaal wel wat minder mag met de medicatie. Patiënt en zijn zoon verlaten tevreden mijn spreekkamer. Een duidelijke diagnose en waarschijnlijk ook een oplossing.
Ik schrijf de huisarts een vriendelijk briefje, maar kan enige ironie, zo u wilt sarcasme, niet onderdrukken. Ik ben tenslotte ook maar een mens.
GJ Bonte
Neuroloog, Dalfsen
”Het gaat om een 91-jarige (!) man met duizeligheid cq een licht gevoel in het hoofd bij opstaan en daarbij een zwaar gevoel in het achterhoofd en de nek.
Ik zet een aantal gegevens op een rij om u het mogelijk te maken om zelf de diagnose te ste...llen:
1. Patiënt is niet duizelig zo lang hij blijft liggen, maar dit treedt pas op als hij gaat zitten en nog meer als hij gaat staan. Hij moet ook voorzichtig opstaan omdat hij anders zijn evenwicht verliest en dreigt te vallen.
2. Bij het opstaan krijgt hij een zwaar gevoel in het achterhoofd en in zijn nek en schouders in een zogenaamde coat-hanger verdeling.
3. De duizeligheid is 's ochtends het hevigst na het innemen van de medicatie, en hij neemt alle medicatie, ook de de antihypertensiva 's ochtends in.
4. De duizeligheid fors toe na het switchen van de captopril naar de lisinopril in een niet geringe dosering van 20mg en verminderde na het verlagen van de dosering naar 5mg
5. Hij is bekend met coronairlijden en op zijn 91e levensjaar bij een kleine gestalte neemt hij een reguliere dosis acebutulol van 400mg per dag, amlodipine 5mg en zowaar ook nog lisinopril 5mg.
6. Hij is tevens bekend met een lang bestaande diabetes, en bij deze duur zijn er over het algemeen ook enige autonome stoornissen, waaronder orthostatische hypotensie.
GJ Bonte
Neuroloog, Dalfsen
Ik neem aan dat u uit deze gegevens wellicht kunt destilleren dat het wel om orthostatische hypotensie moet gaan. Mocht dat niet zo zijn wil ik u vriendelijk wijzen op de NHG-standaard "Duizeligheid" waar u het allemaal nog eens rustig na kunt lezen....
Nu heb ik altijd begrepen dat behandeling met antihypertensiva bedoeld is om het hart in goede conditie te houden en om mensen gezond oud te laten worden. Waar het het laatste aspect betreft, ik meen te kunnen zeggen dat dat redelijk gelukt is, patiënt is gezegend met zijn 91 jaar. Dat u zijn hart in goede conditie wilt houden is een loffelijk streven, maar als dit betekent dat patiënt de rest van zijn leven horizontaal moet doorbrengen schiet men het doel wellicht enigszins voorbij.
Ik wil u dan ook vriendelijk doch dringend vragen om de medicatie (drastisch) te saneren.
Aangezien ik geen verdenking heb onderliggende neurologische pathologie die behandelconsequenties heeft, sluit ik het consult af.”
GJ Bonte
Neuroloog, Dalfsen
De praktijkhouder kan er niet om lachen en stuurt een e-mail op poten. Hij beklaagt zich onder andere over het feit dat ik (1) geen neurologisch onderzoek heb verricht, dat hij (2) patiënt al ”heel lang kent”, en dat patiënt vast blij zal zijn met mi...jn opmerking dat het ”er op deze leeftijd allemaal niet meer zo doet”, (3) dat hij zijn waarnemend huisarts ”zeer waardeert”, en dat (4) het wellicht verstandiger is om patiënten niet meer naar het ziekenhuis te verwijzen waar ik werk. Ook beklaagd hij zich over mijn ”belerende toon” De aanhef vermeld ”geachte heer Bonte”, en de voornamen van twee oudere collega’s die al heel lang werkzaam zijn in het ziekenhuis. Dat maakt natuurlijk indruk.
Zie hier het resultaat van minstens 10 jaar ”medische opleiding”.
Je moet maar durven.
Jeffrey Bouwmeester
Huisarts-in-opleiding, Nijmegen
Met veel verbazing heb ik het stuk van collega Bonte gelezen. De voorbeelden die hij noemt laten inderdaad een laakbare inzet van anamnese en lichamelijk onderzoek zien leidende tot onterechte verwijzingen. Dit soort voorbeelden zal iedere arts beken...d voorkomen. Waar het mij tegen het zere been gaat is de generalisatie naar "de huisarts" en "de huisartsgeneeskunde". Of dat het waarschijnlijk in de opleiding fout zou gaan. Is er onderbouwing voor deze generalisatie of commentaar op de opleiding (waar ook de neuroloog is uitgenodigd)? Daarbij krijgt elke (huis)arts in opleiding nog steeds het belang van gezond verstand mee en het is maar hoe je dit inzet.
Ter overweging mijn eigen ervaringen: Cardiologen die het raar vinden dat de huisarts niet even een ECG of troponine ter overleg hebben (schoenmaker...). Een bozige KNO arts als je wil overleggen over een eisende patiënt die om de dag op het spreekuur is met inderdaad een duidelijke sinusitis die al 2mnd neusspray heeft? Patiënten die je na lange begeleiding en gesprekken verwijst voir een 2e mening (met een uitgebreide brief, dd (bovenaan solk) en voorgaande onderzoeken) omdat de patiënt zijn chronische spanningshoofdpijn steeds enger vind en dan een summier briefje terug krijgt met een patiënt die zich niet serieus genomen voelde.
Een hieronder ook genoemd panacee: kom eens meekijken. Zie bijvoorbeeld als neuroloog ook de vele hoofd-, rug-, en nekpijnen die niet verwezen worden. En de overredingskracht die dat soms kost. En laten we elkaar aanspreken zonder vilein of generalisatie.
GJ Bonte
Neuroloog, Dalfsen
@Moen en Warnier:
Als u mijn stuk goed gelezen had, had u hier uit af kunnen leiden dat ik de genoemde diagnoses stelde op basis van anamnese en lichamelijk onderzoek. Waarbij de door mij op basis van anamnese en lichamelijk onderzoek gestelde diagn...ose werd bevestigd door een ter zake deskundige collega. Ik laat geen MRi van de nek maken bij een subacromiaal pijn syndroom, zoals vele van uw collega's dat wel doen.
Ik ben geen academisch zwaargewicht, en pretendeer dat ook niet te zijn. Ik ben dokter, geen wetenschapper. Wellicht was het u ontgaan, maar Medisch Contact is een opinieblad, geen wetenschappelijke tijdschrift. Mijn stuk is slechts een sfeertekening, een sfeertekening waar vrijwel dagelijks nieuwe en bizarre details van worden ingekleurd. Zelfs de tabel was niet mijn idee, maar de vraag van de redactie. Ik beschouw deze opmerking van jullie dan ook maar als een uiting van uw beperkte blikveld: "If all you have is a hammer, all you see are nails".
Alleen vandaag al twee verwijzingen gehad van de huisarts waarin alleen de voorgeschiedenis en de medicatie vermeld stond. En één zin:"Gaarne uw beoordeling". Verder niets. Dit is de laatste trend in de verwijscultuur van de huisarts. Geen verslag van het SOEP systeem, geen reden van verwijzing, geen verwijsvraag. Niets.
Een van deze patiënten, een 87-jarige dame, had pijnscheuten in beide onderbenen. Daarbij stonden haar onderbenen letterlijk stijf van het oedeem, waar ik minstens de helft van mijn toch niet bijzonder poezelige wijsvinger in kwijt kon. Kunt u mij, als erkende academische zwaargewichten in de huisartsgeneeskunde, de diepere achterliggende, en ongetwijfeld wetenschappelijk goed gefundeerde gedachte bij een dergelijke verwijzing uitleggen? En als u toch in de pen klimt, kunt u mij ook de verwijsredenen schetsen bij de casuistiek die ik schetste?
Ik als simpele perifere neuroloog, erkend academisch lichtgewicht, snap deze namelijk niet. Het spijt me...
Bas Moen, huisarts
dr. Miriam Warnier, huisarts-epidemioloog
Collega Bonte stelt dat er sprake is van een teloorgang van de huisartsgeneeskunde. Om deze boude stelling te kunnen toetsen zou een daadwerkelijk wetenschappelijke onderbouwing op zijn plaats zijn. Bonte geeft met zijn registratie slechts zijn menin...g weer. Om te spreken van een trend is een gedegen wetenschappelijk onderzoek nodig. Daar is hier geen sprake van.
In de tabel staan diagnoses bij verwijzingen, een concrete diagnose wordt echter lang niet altijd benoemd bij verwijzing. Hoe is hiermee omgegaan? Dit is onduidelijk en daarmee is er een groot risico op vertekeningen. Wellicht verwijst een huisarts patiënten waarbij de diagnose helder is überhaupt niet. De neuroloog ziet een door de huisarts geselecteerde patiëntengroep.
Onze collega suggereert dat hij een groter aantal juiste diagnoses stelt. Deze bewering zou geloofwaardiger worden als er naast een diagnose van de huisarts een diagnose van de auteur uitsluitend gebaseerd op anamnese en lichamelijk onderzoek zou zijn genoteerd, nog voor allerlei aanvullend onderzoek is gedaan. Pas dan is er sprake van een redelijke vergelijking.
Bonte heeft het over ‘klassieke anamnese’ en ‘typische klachten’. Veel aandoeningen kunnen zich echter ook atypisch aandienen. Zo zwart-wit als Bonte het schetst is het vaak niet, zeker niet in de eerste lijn. Wederom: de neuroloog krijgt een selectie van de patiënten die zich aandienen in de huisartsenpraktijk.
De voorbeelden van falende huisartsen in de kaders zeggen ons niets. Wij kunnen moeiteloos allerlei casus opdissen waarin specialisten missers hebben gemaakt. Domme fouten maken, iets over het hoofd zien, slordig zijn, is zeker niet voorbehouden aan huisartsen. De indruk die wij vooral krijgen na het lezen van dit artikel is dat collega Bonte geen academisch zwaargewicht is. Conclusies kunnen wij echter niet trekken.
Maaike Willemsen
Huisarts, Heerenveen
Zo'n verwijzing waarbij geheugen problemen veroorzaakt worden door een depressie maar waarbij de huisarts neurologische pathologie wil uitsluiten kan ook onderdeel zijn van een tweestaps benadering. Ene kant gaan we aan de slag met de depressie ander...e kant neurologie uitsluiten. Vaak niet voor de huisarts maar juist voor de patiënt die daar toch op terug blijft komen vaak ingefluisterd door de omgeving. Het lukt dan soms eenvoudig weg niet om de patiënt te overtuigen dat dit erbij hoort. Het gewicht van dezelfde woorden uitgesproken door de neuroloog liggen anders. Dat heeft er niet mee te maken dat een patiënt geen vertrouwen heeft in een huisarts. Vaak schrijf ik deze nuancering ook wel in de brief en ik verwacht dat de specialist dat goed aanvoelt en hopelijk ook geen onnodig aanvullend onderzoek inzet en het bij een goed gesprek houdt. Dat wat we net even nodig hadden om de patiënt met volle overtuiging te laten deelnemen aan de behandeling voor zijn depressie.
Waardenburg
huisarts, Enter
Collega's, zullen we een eind maken aan deze eindeloze en zinloze discussie? We hebben vast wel iets beters te doen. Iedereen heeft zijn portie wel gehad en ik denk dat we deze hele affaire maar gewoon moeten vergeten. Werk ze allemaal!
Auke Tinselboer
Huisarts, Slagharen
Ook ik kan turflijstjes fabriceren van neurologen, waarbij de uitkomstmaat HNP-OK en het tijdstip waarop niet bepaald wordt door de trias anamnese, hamertje-tik en MRI, maar door luisteren naar en inschatten van de patiënt. Het is de motivatie eracht...er en niet het resultaat wat de kwaliteit bepaald. Dat is bij verwijsbrieven van huisartsen niet anders.
Ook ik gun mijn patiënten in alles het oordeel van de specialist. Helaas is het systeem in capaciteit in middelen en financieel daar niet op berekend en zullen ze het (deels) met mij moeten doen. Overigens kun zo beredeneerd het ook onverantwoord vinden dat een neuroloog zich met Parkinson bezig houdt i.p.v. een Parkinsonoloog.
De realiteit is overigens dat het belang voor de volksgezondheid omgekeerd evenredig is met de specialisatiegraad van de behandelaar. Daarin past bescheidenheid van de ziekenhuisspecialist t.a.v. de huisarts, zoals die weer bescheiden moet zijn t.a.v. de sociale geneeskunde.
GJ Bonte
Neuroloog, Dalfsen
@Backes: Het goed lezen valt waarachtig nog niet mee... Ik ben niet de Gouden Standaard, dat zijn de collega's waar ik deze patiënten naar verwees.
En in plaats van te jeremineren over wat die arme huisartsen wel niet aangedaan wordt met dit arti...kel, ga eens inhoudelijk in op mijn kritiek... Tenzij je de overtuiging hebt dat jij en je beroepsgroep boven alle kritiek verheven zijn, zoals ook een aantal van je collega's lijken te vinden. Gelukkig waren er ook andere huisartsen, waarvan er een schreef dat ie zich eigenlijk schaamde voor sommige van zijn collega's.
Blijf je ook vooral verbazen... Dat doe ik ook regelmatig, zoals je uit mijn stuk hebt kunnen leren! En laat pluis thuis bij de open haard. Daar hoort pluis thuis.
Daan Backes
Huisarts i.o., Utrecht
Met verbazing lees ik het opiniestuk van Jan Bonte en met dezelfde verbazing de reacties op dit stuk. Ik hoop dat de redactie van Medisch Contact zich nog een keer goed achter de oren krabt na het publiceren van dit opinie-artikel. Deze mening zonder... goede wetenschappelijke onderbouwing levert geen bijdrage aan een goede dialoog of aan het verbeteren van de zorg die we als huisartsen en specialisten SAMEN leveren aan onze patiënten. Met name de titel van dit artikel is ongenuanceerd, wat direct tegen de haren van een hele beroepsgroep instrijkt. De tabel in het artikel suggereert dat de auteur zijn standpunt een wetenschappelijke grondslag heeft, maar hierbij is de auteur zelf de Gouden Standaard. Daarnaast... n=1.
Een net zo onwetenschappelijke navraag bij collega’s en specialisten laat gelukkig ook tegengeluiden horen. Een zelfde soort opiniestuk zou je kunnen publiceren over het aantal terechte en/of onterechte verwijzingen naar de 1e, 2e en 3e lijn en vice versa.
Ik ben van mening dat wij een goede opleiding genieten met voldoende onderwijs op medisch-inhoudelijk gebied en op het gebied van communicatie en professionele attitude. Helaas kan ik dit niet hard onderbouwen, net zo min als Jan Bonte zijn stelling dat onze beroepsgroep aan teloorgang is onderheven hard kan onderbouwen...
Laten we elkaar als medische professionals a.u.b. persoonlijke feedback geven op al dan niet terechte verwijzingen, zodat we elkaar beter maken in ons werk.
Van modder gooien wordt de boel zo vies...
GJ Bonte
Neuroloog, Dalfsen
Het biopsychosociale model… Wat een fantastisch scrabble woord… Ik neem aan dat u zich op veilige afstand van patiënten bevind als u dergelijke fancy woorden in de mond neemt…
U schrijft dat ik me concentreer op de somatische benadering, en dat ik... voorbij ga aan uw biopsychosociale model… Ik zou zeggen, lees casus 4 er nog eens op na. En desgewenst heb ik nog wel een aantal. Alleen de afgelopen week heb ik al twee mensen met een floride depressie gezien die daarbij klachten van het geheugen hadden, toch niet bijster ongewoon bij een depressie...
Kunt u mij op uw beurt dan toch eens uitleggen waarom verschillende huisartsen mensen met een burn-out of een depressie, hoe je het ook wilt noemen, of mensen met evidente paniekaanvallen, mensen met een evidente hypochondrie, of mensen die rouwen om hun overleden partner waarmee ze 60 jaar getrouwd waren, mensen die ruzie met hun meerdere hebben en daardoor allerlei klachten ontwikkelen, om maar eens een dwarsstraat te noemen, door uw collega’s naar de neuroloog worden gestuurd met de vraag om “neurologie uit te sluiten”, ook al valt er in de anamnese in de verste verte niets te bespeuren wat op een neurologisch lijden zou kunnen duiden? Is dat niet een uiting van “somatische fixatie” van de huisarts, zeker als blijkt dat ik na een gesprek van 20 minuten er met patiënt op uit kom dat er hele andere zaken spelen? Past dat goed in uw bio-psycho-sociale model van de huisartsgeneeskunde? Of is dat toch gewoon defensief handelen, "just to be sure" naar de neuroloog, en geen verantwoordelijkheid willen nemen?
GJ Bonte
Neuroloog, Dalfsen
En waar het uw “niet-pluis” gevoel betreft, dat is inderdaad een belangrijk gegeven en daar maak ik zelf ook regelmatig gebruik van. Dat wil overigens nog niet zeggen dat het altijd een juist gevoel is. Ook heb ik regelmatig contact met huisartsen, d...ie niet zo’n goed gevoel hebben bij deze of gene. En graag willen dat ik meedenk of patiënt zonodig zelf beoordeel. Vaak kunnen deze huisartsen bij enigszins doorvragen heel goed vertellen wat het precies is waardoor ze het niet helemaal vertrouwen. Dan is het “niet-pluis” gevoel een goede indicator om patiënten te zien. Maar enige onderbouwing is wel prettig. Vervolgens zie ik dan patiënten ook met het grootste plezier en in dat geval heeft de huisarts niet zelden ook gelijk. Weliswaar is er niet altijd iets neurologisch aan de hand, maar dat vind ik niet erg. Er is vaak wel iets dat een verwijzing rechtvaardigt, en daar kom ik met de andere collega’s op de SEH dan ook wel uit. De huisarts hoeft echt niet alles te weten of zelf te doen, dat mag ook niet van hem of haar verwacht worden.
GJ Bonte
Neuroloog, Dalfsen
Het “niet-pluis” wordt echter ook niet zelden ingezet door de, laten we zeggen, kwalitatief wat mindere huisartsen, maar dan vooral als “machtsmiddel”. Zij hebben een “niet-pluis” gevoel, laten dat heel nadrukkelijk weten en vinden dat gegeven op zic...h al meer dan voldoende om een verwijzing te rechtvaardigen. Als ik bij deze huisartsen een beetje doorvraag, blijkt er achter het “niet-pluis” gevoel alleen maar één grote lege ruimte te zitten. De betreffende huisarts blijkt geen enkel argument te hebben waarom het daadwerkelijk “niet pluis” zou zijn, en gebruikt zijn “niet-pluis” gevoel vooral omdat hij òf geen zin heeft, òf geen tijd heeft, òf sowieso geen idee heeft waar hij of zij het over heeft. Het “niet-pluis” gevoel is dan niet meer dan een excuus om de casus bij de neuroloog over de schutting te kieperen, zonder enige achterliggende gedachten over de mogelijke oorzaken van de klachten. Eigenlijk met op de ongeschreven regel op de verwijsbrief:”Zoek het maar lekker uit!”
Een collega van mij werd altijd vreselijk boos en vroeg dan vaak de huisarts of dat het enige was dat hij of zij te vertellen had, na 10 jaar academische opleiding, als iemand niet kon uitleggen waarom hij of zij nu eigenlijk een “niet-pluis” gevoel had. Er zijn meer collega’s die er zo over denken. Wellicht niet de meest aardige reactie, maar ik kan het me inmiddels wel voorstellen.
Kortom, uw biopsychosociale modelletje doet het vast heel goed in allerlei schemaatjes en modelletjes van de ideale huisartsgeneeskunde, maar ik krijg er vooral veel psychosomatische klachten van, vooral in de vorm van duizeligheid, misselijkheid en braken!
Ariette Sanders
Beleidmedewerker NHG, Leersum
U stelt het adequate uitvoeren van de poortwachterrol door de huisarts ter discussie, waarbij u in uw redenering focust op de somatische benadering en grotendeels voorbijgaat aan het bio-psychosociale model van de huisartsgeneeskunde.
Huisartsen ve...rwijzen om diverse redenen. Bijvoorbeeld vanuit het tweesporenbeleid of om vertrouwen te winnen bij SOLK-klachten en zo ruimte te creëren bij de patiënt voor een meer contextuele duiding van de klachten. Ook kan een verwijzing gedreven worden door het niet-pluis-gevoel van de arts of de behoefte een ernstige diagnose uit te sluiten, zoals bv de nekhernia. Soms als een second opinion met name bij een langduriger afwachtend beleid.
Met het geven van een onderbouwing van uw visie door getallen, maakt u het voor de lezer inzichtelijke waar u over spreekt. De verwachtingen over de accuratesse van de diagnostiek is discutabel. Wat echter mist zijn de getallen over het aantal patiënten dat terecht (of ten onrechte) niet wordt verwezen naar de tweede lijn.
Bij een verwijzing die minder zorgvuldig is verwoord of waarbij de anamnese of het lichamelijk onderzoek niet voldoende worden beschreven in de brief, gaat u gelukkig het gesprek aan. Feedback wordt binnen de huisartsenopleiding en voor de herregistratie als huisarts, gezien als een zeer waardevol leerinstrument ten bate van het continue leren binnen ons vak. Met het richtlijnenprogramma en de instructiefilms (zoals over het injecteren van corticosteroïden) draagt het NHG bij aan het op peil houden van kennis en vaardigheden van huisartsen in tijden van snelle ontwikkelingen en druk op het vak. De poortwachterrol vraagt hiernaast vooral een adequate samenwerking waarbij arts, patiënt en de specialistisch collega elkaar kennen en respecteren.
GJ Bonte
Neuroloog, Dalfsen
@Waardenburg:
Als het u als huisarts niet meer lukt om de meest eenvoudige aandoeningen, zoals beschreven in "Kleine Kwalen in de Huisartspraktijk", te diagnosticeren, en u heeft hiervoor een neuroloog nodig, die vervolgens patiënten uit arren mo...ede dan zelf maar behandelt of doorstuurt naar de medisch specialist waar patiënt in eerste instantie naar toe gestuurd had moeten worden...
En als het u als huisarts niet meer lukt in een gesprek van pakweg 15 minuten te concluderen dat iemand "wazig in het hoofd is", of "vergeetachtig", of "een druk in het hoofd heeft" omdat iemand intens somber is, extreem angstig is, het helemaal niet meer ziet zitten, dit omdat het leven hem of haar aan alle kanten boven het hoofd groeit... Hetgeen mij dan blijkbaar wel lukt, zonder neurologisch onderzoek en zonder aanvullend onderzoek. En als u al deze patiënten naar de neuroloog stuurt omdat u "neurologie wilt uitsluiten", zoals u dat zo mooi verwoordt, en daarmee de psychiatrische zorg uitstelt, terwijl sommigen die heel hard nodig hebben...
Als het u als huisarts niet meer lukt, om een schouder of heup gericht te onderzoeken, of een elleboog, of een pols, dit na pakweg 10 jaar vermeende academische opleiding...
Denkt u dan niet dat sommige mensen op termijn zullen vinden dat het misschien tijd wordt dat u zich afvraagt waar de maatschappij u eigenlijk nog voor nodig heeft?
I.E. Waardenburg
huisarts, Enter
Wat een nare en misplaatste veeg uit de pan van collega Bonte. Je vraagt je af waar we dit aan verdiend hebben als huisartsen en welke frustratie er achter zit. Bonte vergeet in zijn met matig onderzoek onderbouwde opiniestukje over een hem kennelijk... onbekend vakgebied onder andere dat we niet alleen met een ziekte of symptoom te maken hebben, maar met een zieke en een klacht. Een zieke is iemand met een voorgeschiedenis, reeds ingestelde behandelingen, opinies van paramedici en familieleden en - niet in de laatste plaats - de hulpvraag (of eis) van de patient. Ik durf te stellen dat huisartsen niet voor niets naar de neuroloog verwijzen. Vaak om uitsluiten van neurologie en soms om aantonen van neurologie. Als neurologen dit soort verwijsredenen ook al overbodig vinden, waar hebben we ze dan nog voor nodig?
Ralph Laven
huisarts, Beek (L)
Uit het feit dat collega Bonte de tijd heeft om verwijzingen van de huisarts te turven en te boordelen op “juistheid”, blijkt dat hij het inderdaad niet zo druk heeft als de gemiddelde huisarts in Nederland.
Een aantal getallen wordt gepresenteerd i...n een tabel en het lijkt waarachtig geen opinie meer maar een wetenschappelijk stukje.
De uiteindelijk juiste diagnose is voor Bonte kennelijk een maat om te oordelen over ons mooie vak huisartsgeneeskunde, ik denk eerlijk gezegd niet dat hij goed begrijpt wat ons vak inhoudt.
Bonje vergeet namelijk dat hij verreweg de meeste van onze patiënten juist helemaal niet tegenkomt op zijn polikliniek, namelijk de patiënten die wij terecht niet verwijzen; ik zal u de bijbehorende tabellen besparen. En juist dat is nou precies de poortwachtersrol die wij vervullen. Bonte denkt echter dat het bergaf gaat met de huisarts en dat het vroeger allemaal beter was. Tevens is Bonte een dappere neuroloog, hij durft de teloorgang van ons vak te melden, daar waar zijn andere collegae kennelijk bang zij om inkomsten te verliezen.
En inderdaad, van alle patiënten die wazig zijn in het hoofd sturen wij enkelen door, niet omdat wij daar iets van verwachten, maar veel eerder om ernstige pathologie uit te sluiten. Het maakt meestal ook helemaal niet zoveel of wij patiënten met precies de juiste werkdiagnose verwijzen.
Het is dus vrij ongenuanceerd om op grond van niet wetenschappelijk gefundeerde getallen en onbegrip een oordeel te hebben over ons vakgebied.
Ik geef toe, de voorbeelden die hij noemt zijn niet altijd even fraai, maar soms herkenbaar. Ook ik ben niet feilloos, en collega Bonte waarschijnlijk ook niet.
GJ Bonte
Neuroloog, Dalfsen
@ Van Landschoot @De Wolde @Marco Krukerink: Ik heb u al geantwoord aangezien u de reactie naar mij persoonlijk had gestuurd. Zoals ik al zei, ik heb nogal een groot achterwerk, dus ik trek 's ochtends inderdaad een grote broek aan. En die past nog g...oed ook. Jammer dat jullie niet op mijn antwoord gereageerd hebben.
Zoals ik u al terug heb geschreven: Ik heb hartelijk gelachen om jullie reactie. Dat ik nog eens onderwerp van een leergesprek zou worden. En, komt er al een gecoördineerde actie van alle boze huisartsen naar mij als Geen-Stijl neuroloog? Moet ik al een safe-house regelen? Gaan huisartsen mij nu boycotten bij de verwijzingen? Moet ik al achterom kijken als ik het ziekenhuis in loop?
Ik vind uw reactie eigenlijk een zielige vertoning. Hoezo tendentieus, ongefundeerd en nodeloos kwetsend? Lees de casuïstiek! En zoals ik ook al zei: Kijk ook even over de grens waar je toch niet ver van verwijderd bent in Borne, naar wat de positie van de huisarts in Duitsland is in de gezondheidszorg, waar hij niet de poortwachter in de zorg is. En waar de huisarts in een overgroot deel zich beperkt tot het schrijven van verwijzingen, simpelweg omdat hij of zij nauwelijks nog serieus wordt genomen door zijn of haar patiënten. En geen genoegen meer nemen met het oordeel van diezelfde huisarts, und gerne erstmal ein qualifizierter Arzt ans Bett haben wollen. Zoals ik dat al diverse malen heb gehoord.
Als dat is wat jullie graag willen, het je beperken tot het schrijven van verwijsbriefjes, mijn zegen heb je... En met de ontkoppeling van de ANW zorg van de overige huisartsenzorg, waar sommigen voor pleiten, is men dan al aardig op weg.
GJ Bonte
Neuroloog, Dalfsen
@Emaus: Ik heb nooit beweerd dat huisarts een gemakkelijk vak is. En volgens mij benoem ik in het artikel dat ik vrees dat de organisatie van de huisartsenzorg ook tot ongewenste neveneffecten leidt.
32 patiënten per dienst van 8 uur is erg veel.... Maar laten we niet vergeten dat de huisartsenpost er gekomen is op initiatief van de huisartsen zelf. Die is jullie door niemand opgedrongen. En dat bij de invoering van de huisartsenpost genoeg kritische geluiden te horen waren die zeiden dat dit geen goed concept was voor de huisartsenzorg in de avond- en nachtdienst.
Polariserende, stigmatiserende en ongefundeerde meningen? Lees het artikel nog eens! En de reacties! U heeft de boodschap niet begrepen! Maar waarschijnlijk bent u te moe om dit goed tot u te laten doordringen. En het in de slachtofferrol kruipen gaat u niet helpen... Veel sterkte bij de volgende dienst!
Chantal Emaus
praktijkhoudend huisarts, Amersfoort
Zojuist weer een dienst op de huisartsenpost achter de rug. 32 patiënten in 8 uur, waarvan ik er 4 ingestuurd heb. Met tintelingen in hun hele armen, hevige hoofdpijn uitstralend naar hun navel, pijn in hun rug met spiertrillingen in hun oorlel, een ...kin die niet meer op de borst kan en even zo veel specifieke als aspecifieke klachten. De één wil naar de neuroloog, de ander gelijk een total body scan, maar allemaal zijn ze ongerust en laten ze zich in meer of mindere mate gerust stellen. Aan mij de dankbare taak om boven water te krijgen wie er acuut hulp nodig heeft en zo ja welke. Soms biedt overleg met een specialist uitkomst. Op de achtergrond een zeurend stemmetje over dat opruiende artikel van collega Bonte. De neuroloog in ons ziekenhuis deelt mijn frustratie. Neem ik de moeite om hierop te reageren? Laat ik het gaan, want verloren tijd? Ineens bedenk ik me dat eigenlijk niet het artikel is waarop ik zou moeten reageren, maar op het feit dat de redactie dit plaatst. Wil het Medisch Contact een podium zijn voor dit soort polariserende, stigmatiserende en ook nog ongefundeerde meningen? Wij tegen zij? Ik dacht dat we dit stadium eindelijk gepasseerd waren, maar blijkbaar is de ontschotting nog ver weg.. Het levert vast veel brieven op.
GJ Bonte
Neuroloog, Dalfsen
Ik had de reacties van Hans van Gestel en Frans Geels al veel eerder persoonlijk gekregen en was er erg blij mee. Niemand kan beter beoordelen hoe de stand van zaken is binnen de huisartsgeneeskunde dan de huisartsen zelf. Ik constateer slechts een v...an de symptomen van wat er mijns inziens niet goed gaat binnen de huisartsgeneeskunde.
Verandering zal ook uit de huisartsen zelf moeten komen, en ik heb na alle reacties sterk het gevoel dat dat besef er zeker is, en dat men die verandering uiteindelijk ook af gaat dwingen. Ik heb ze beiden ook al persoonlijk bedankt voor hun reactie en deze beantwoord. Die antwoorden zal ik hier niet herhalen. Ik wens ze beiden, en ook alle andere huisartsen die de moeite namen om een reactie te schrijven, negatief of positief, heel veel succes bij het uitoefenen van hun vak. En dat het een moeilijk vak is, zeker in de huidige tijd, staat absoluut buiten kijf!
Wat Frans van Geel zegt is een cliché maar o zo waar. Gezondheidszorg is teamsport. Maar dat betekent niet dat politiek, ziektekostenverzekeraars en 2e lijn alles maar bij de huisarts over de schutting kunnen gooien, als daar niet de mankracht, het geld, de tijd en de middelen voor beschikbaar worden gesteld. Dat is geen teamsport, dat is collega's in de steek laten. Ik vind de reactie van Hans van Gestel in dit opzicht veelzeggend en ook alarmerend!
Daar doen geen 1000 Emeriti Hoogleraren en Universitair Docenten iets aan af. Zeker niet als zij thuis "niet praktiserend" gerieflijk op de bank "provocerende reacties" schrijven om mij als irritant mannetje de les denken te moeten lezen, en zich daarna nog eens een lekker wijntje inschenken, nog nagenietend van hun briljante proza.
Frederike van Landschoot, huisarts in opleiding, Marjan de Wolde, huisarts en Marco Krukerink, huisarts
, Borne
Uw stuk in Medisch Contact van augustus jl. was een dankbaar discussiestuk voor ons dagelijkse leergesprek. Volgens ons trekt u met het schrijven van dit stuk een veel te grote broek aan. Inhoudelijk laat u zien dat bij uw eenmalig bijgehouden lijstj...e niet de meest briljante neurologische verwijzingen zitten. Dit interessante maar beperkte stukje informatie gebruikt u nadien als springplank om te constateren dit de teloorgang van de huisartsenzorg betekent. U suggereert dat dit komt omdat de huidige huisarts te weinig tijd heeft en de opleiding aan verandering toe is. Dit grasduinen zonder enige basis is niet het niveau dat wij van Medisch Contact gewend zijn en meer wat voor Geen Stijl: tendentieus, ongefundeerd en nodeloos kwetsend.
Ons leergesprek richtte zich op de vraag of je als individuele huisarts een rol hebt wanneer je als beroepsgroep zo ongefundeerd wordt aangepakt. Nu u dit leest begrijpt u welke rol wij gekozen
hebben.
Zo dit is gezegd, zullen we nu samen en constructief de zorg verbeteren?
Hans van Gestel
huisarts,
In Medisch Contact van 6 september jl. schrijft neuroloog Jan Bonte over de teloorgang van de klassieke huisartsgeneeskunde. Geen zachtzinnig proza. Een moedig artikel waar je vriendenkring niet groter van wordt. Wat kort door de bocht ? Misschien... wel, maar collega Bonte heeft wel een punt.
Hij noemt een gebrek aan kennis en tijd en daarnaast suggereert hij een verminderd verantwoordelijkheidsgevoel.
Wat de kennis betreft denk ik dat hij geen gelijk heeft. Wat tijd betreft zeker wel en ook het verantwoordelijkheidsgevoel is denk ik aan het veranderen.
Maar ook de belangrijkste factor laat hij niet onbenoemd. Huisartsen worden overvraagd en er blijven maar taken bij komen. Preventie in wijkverband, oncologische nazorg en medisch leiderschap zijn de laatste loten aan het uitdijende arsenaal.
Naar mijn idee zijn we van de ene kant doorgeschoten in het bewaken van werk-privé balans en begint een nine to five mentaliteit te gloren. Anderzijds laten we ons al 30
jaar alles aanleunen wat elders te duur is of wat anderen kwijt willen. En nu zijn we zo overbelast dat we bij sommige patiënten niet meer de tijd of puf hebben om een basale anamnese af te nemen of ze lichamelijk te onderzoeken voordat we ze verwijzen. We zijn moe, overbelast, willen naar huis en ook geen diensten meer doen. Ik schreef het al eens: We zijn artsen zonder grenzen geworden die klagen over hun eigen grenzeloosheid. En er is blijkbaar een neuroloog voor nodig om dat te benoemen. Waarvoor dank.
Dit najaar volgt een discussie over de toekomst van de huisartsenzorg. Alle huisartsen mogen meepraten. En dan in 2019 een nieuwe Woudschoten conferentie. Misschien wel een laatste serieuze kans om ons te bezinnen op wat er allemaal aankomt. Een laatste kans om regie te nemen en terug te keren naar de kern. Schrappen in onze taken in plaats van stapelen. Niet terug in de tijd, maar “back to basics” Daar worden we beter en gelukkiger van.
Frans Geels
huisarts, Leidschendam
Hoewel ik het met uw conclusie niet eens ben dat de klassieke huisartsgeneeskunde ten onder gaat, wil ik u toch complimenteren met uw artikel omdat u hiermee wel een hele belangrijke vraag opwerpt. Namelijk wie er uiteindelijk verantwoordelijk is voo...r de goede zorg aan de patiënt?
Misschien is de door u beschreven weerstand om de huisarts te confronteren met zijn inferieure verwijzing of zijn mindere beleid wel mede de oorzaak van deze kwaliteitsachteruitgang.
De verzuiling van de zorg waarbij er steeds minder overleg en contact is tussen de 1e en 2e lijn speelt hierin, naar mijn mening, een belangrijke rol. Er wordt geen gedeelde verantwoordelijkheid meer gevoeld voor de uiteindelijke kwaliteit van zorg. Patienten worden niet meer verwezen naar een collega, maar naar een specialisme.
Een goede 1e lijn kan niet zonder goede feedback uit de 2e lijn, net zomin als de 2e lijn zonder adequate verwijzingen vanuit de huisartsenzorg kan.
Gezondheidszorg is een teamsport.
GJ Bonte
Neuroloog, Dalfsen
Misschien moet ik mijn voornemen herzien, en toch af en toe een stukje blijven schrijven in Medisch Contact. Zeker als het er toe leidt dat zelfs mensen met meer dan twee titels er op reageren, zeker als die titels ook nog met hoofdletters geschreven... worden.
GJ Bonte
Neuroloog, Dalfsen
Als ik mijn eigen stuk teruglees, lees ik geen enkele triomfantelijkheid en ook lees ik niets over luie huisartsen. Dat is de karikatuur waar Snoek en Stolper bewust voor kiezen. Ik lees alleen maar treurigheid en verdriet in mijn verhaal en in de aa...ngeleverde casuïstiek. En ik benoem mogelijke oorzaken. Over luiheid wordt niet gesproken, integendeel.
Zoals ik al vaker in mijn reacties heb gezegd, Medisch Contact is een tijdschrift, en men stond mij niet toe om meer dan vier casu ter illustratie in het artikel aan te halen. Het had mij echter geen enkele moeite gekost om een boek te vullen met soortgelijke casuïstiek. En er komen dagelijks nieuwe voorbeelden bij. Er zijn regelmatig werkdagen dat meer dan de helft van de verwezen patiënten geen onderliggende neurologische aandoening heeft als verklaring voor de gerapporteerde klachten en symptomen. En er zijn zelfs dagen bij dat er geen enkele van de verwezen patiënten met klachten komt die zelfs in de verte maar doen denken aan een neurologische aandoening. Om dan deze casuïstiek als incidenten af te doen is een zwaktebod.
GJ Bonte
Neuroloog, Dalfsen
Als ik mijn eigen stuk teruglees, lees ik geen enkele triomfantelijkheid en ook lees ik niets over luie huisartsen. Dat is de karikatuur waar Snoek en Stolper bewust voor kiezen. Ik lees alleen maar treurigheid en verdriet in mijn verhaal en in de aa...ngeleverde casuïstiek. En ik benoem mogelijke oorzaken. Over luiheid wordt niet gesproken, integendeel.
Zoals ik al vaker in mijn reacties heb gezegd, Medisch Contact is een tijdschrift, en men stond mij niet toe om meer dan vier casu ter illustratie in het artikel aan te halen. Het had mij echter geen enkele moeite gekost om een boek te vullen met soortgelijke casuïstiek. En er komen dagelijks nieuwe voorbeelden bij. Er zijn regelmatig werkdagen dat meer dan de helft van de verwezen patiënten geen onderliggende neurologische aandoening heeft als verklaring voor de gerapporteerde klachten en symptomen. En er zijn zelfs dagen bij dat er geen enkele van de verwezen patiënten met klachten komt die zelfs in de verte maar doen denken aan een neurologische aandoening. Om dan deze casuïstiek als incidenten af te doen is een zwaktebod.
GJ Bonte
Neuroloog, Dalfsen
Niet dat het mij heel veel uitmaakt. De patiënten zijn even aardig, even gezellig en even tevreden als ze met de juiste diagnose en de bijbehorende uitleg mijn spreekkamer verlaten. Zoals een 80-jarige vrouw met een tenosynovitis van De Quervain, die... mij smeekte om zelf de injectie met triamcinolon en lidocaïne te zetten, aangezien ze er bij de reumatoloog twee maanden op moest wachten en de huisarts het niet kon of niet wilde doen. Dus de stoute (hand)schoenen maar aangetrokken, een boekje gelezen, en vervolgens onder echogeleide de injectie gezet. Ik vergeet nooit meer haar stralende gezicht toen ze me na twee weken persoonlijk kwam vertellen dat ze geen hevige pijn meer had, en dat ze sinds anderhalf jaar (!) haar eigen boterhammetje weer kon smeren en zonder pijn haar kopje thee weer kon drinken. Daardoor hoefde de thuiszorgmedewerkster ’s ochtends niet meer te komen, want ze kon ook zelf haar sokken weer aandoen. Het geeft mij meer plezier en voldoening dan het diagnosticeren van een zeldzame aandoening waar ik geen behandeling voor heb.
GJ Bonte
Neuroloog, Dalfsen
Dat de huisarts het volgens Snoek en Stolper best aardig doet in vergelijking met, ja, met wie eigenlijk? Met huisartsen in andere landen? Met neurologen? Met basisartsen? Met wie de prestaties ook vergeleken worden, dat wil nog niet zeggen dat het n...iet beter kan. En het is Snoek en Stopler blijkbaar niet opgevallen dat de door mij aangehaalde alternatieve diagnosen niet tot de neurologie worden gerekend, en uitstekend beschreven worden in het boek “Kleine Kwalen in de Huisartspraktijk”. Zeer lezenswaardig, overigens… Ik zit er nog regelmatig in te grasduinen.
Maar goed, zoals ik in mijn vorige reactie al liet weten; ik heb het helemaal mis. Excuus. De verzamelde menigte aan boze Universitaire Docenten en Emeriti Hoogleraren, al of niet praktiserend, al of niet met hoofdletter, kan weer zelfgenoegzaam naar huis. Het volk kan rustig gaan slapen. Het gaat namelijk Heel Goed met de huisartsen. Met hoofdletters, ook dat!
Erik Stolper
huisarts-onderzoeker, Heerde
Voorgaand: zie reactie Jos Snoek
Gegevens over de inter-rater agreement bij de diagnose cervicaal radiculair syndroom zijn niet beschikbaar. De literatuur over het lumbale radiculaire syndroom betreft vooral de slechte betrouwbaarheid van de versc...hillende diagnostische testen (zoals de proef van Lasègue), maar recent verscheen een artikel over de betrouwbaarheid van de klinische diagnose LRS (Stynes S, et al. Reliability among clinicians diagnosing low back-related leg pain. Eur Spine J 2016;25:2734-40). De overeenstemming bedroeg 72%. Bonte was het met de (verwijs)diagnose van 60-70% van zijn huisartsen eens, waarmee die niet opvallend slecht scoren. De Richtlijn Carpaletunnelsyndroom van de Nederlandse Vereniging van Neurologie uit 2016 gaat uitgebreid in op de betrouwbaarheid van de klinische diagnose CTS. De conclusie luidt: ‘op grond van empirische studies zijn er sterke aanwijzingen dat, indien de diagnose CTS op klinische gronden wordt gesteld door bijvoorbeeld de huisarts, deze in ruim 80% wordt bevestigd door zowel klinisch neurologische beoordeling als door zenuwgeleidingsonderzoek.’ Daarmee scoren de huisartsen met 70-83% overeenstemming met de ‘gouden standaard van Bonte’ ook bij dit ziektebeeld niet opvallend slecht.
Daar komt nog bij dat het tijdsinterval tussen de verwijzing door de huisarts en het neurologisch consult bij collega Bonte van invloed kan zijn geweest op de ontwikkeling van het klinisch beeld: de specialist zit aan het eind van de trechter.
Ons inziens is het artikel van Bonte ongenuanceerd, zijn zijn conclusies onvoldoende gefundeerd en is zijn beschuldigende toon over het vak huisartsgeneeskunde ongepast. Hij heeft de noodzakelijke dialoog tussen de eerste en tweede lijn hiermee geen dienst bewezen.
Jos Snoek
neuroloog niet-praktiserend, em. hoogleraar Klinisch Onderwijs Rijksuniversiteit Groningen, Groningen
Het is maar goed dat collega Bonte zelf dit artikel als ‘een van zijn laatste stuiptrekkingen’ beschouwt (zijn reactie 07-09-2018 13.09). Wij (neuroloog niet-praktiserend/em. hoogleraar klinisch onderwijs Rijksuniversiteit Groningen respectievelijk h...uisarts/onderzoeker aan de universiteiten van Maastricht en Antwerpen) hebben zijn stuk met verontrusting gelezen. Verontrust, omdat zowel de stijl als de voorbeelden een karikatuur schetsen van de kundige (en zorgvuldige) medisch specialist tegenover de onkundige (en luie) huisarts. Sommige specialisten scheppen er kennelijk nog steeds genoegen in om hun kennis (van een heel beperkt gebied van de geneeskunde – daarvoor zijn ze nu eenmaal specialist) triomfantelijk te vergelijken met die van de generalisten in de eerste lijn.
Het komt vast voor dat verwijzingen naar de tweede lijn nergens op zijn gebaseerd zijn, zie de 4 voorbeelden van Bonte. Het lijkt ons echter overtrokken om op grond van deze paar treurige verhalen te concluderen dat er sprake is van een ‘teloorgang van de klassieke huisartsgeneeskunde’. Er zijn ook genoeg treurige voorbeelden van medische missers in de tweede lijn, maar een dergelijke conclusie zullen maar weinig huisartsen over de specialistische geneeskunde trekken.
Wat is, naast de anekdotische stukjes, de getalsmatige onderbouwing voor de stelling van Bonte dat het erg slecht gesteld is met de verwijzingen van zijn huisartsen? Bonte beschouwt drie veel voorkomende ziektebeelden (het cervicale en lumbale radiculaire syndroom en het carpaletunnelsyndroom) en beschrijft in welk percentage de diagnoses in de verwijsbrieven overeenkwamen met zijn eigen uiteindelijke diagnoses (‘de gouden standaard van Bonte’, waarvan de juistheid overigens niet vast staat). Voor het cervicaal radiculair syndroom bedraagt de overeenstemming 40-55%; voor het lumbale radiculaire syndroom 60-70% en voor het carpaletunnelsyndroom 70-83%.
Vervolg: zie reactie Erik Stolper
Herman Schalkwijk
Huisarts., Kollumerzwaag
Het enige wat duidelijk wordt uit dit artikel is dat de auteur geen verstand heeft van huisartsgeneeskunde. Ik snap niet dat Medisch Contact dit artikel plaatst; het heeft nul en geen waarde.
GJ Bonte
Neuroloog, Dalfsen
@Kröner: Even een vraag: Hoeveel verwijzingen van de huisarts krijgt u als intensivist eigenlijk zelf?
Anke Kröner
Intensivist, Apeldoorn
Het is voor mij als specialist totaal niet herkenbaar wat collega Bonte hier schetst. Over en weer kunnen we incidentele casuïstiek beschrijven om
een andere vakgroep onder uit te halen maar daar zal de zorg niet beter van worden. Het opbouwen van e...en goede relatie met de huisartsen in je omgeving middels het organiseren van nascholingen, uitwisselen van ervaringen en intercollegiale activiteiten draagt heel goed bij aan een betere zorg voor de patient.
In een tijd waarin we steeds vaker tegenover elkaar staan (wel/niet vaccineren bijv) vind ik dit artikel niet bijdragen aan een betere samenwerking en derhalve ook niet aan betere zorg.
GJ Bonte
Neuroloog, Dalfsen
Ai. Ik weet niet of ik de goede snaar geraakt heb bij Rogier Vogelenzang, maar ik heb in ieder geval een gevoelige snaar geraakt.
Maar Vogelenzang heeft natuurlijk helemaal gelijk. Mijn excuses. Ik weet natuurlijk ook helemaal niet waar ik het ov...er heb. En wat betreft ”de verwijssituatie” waarin patiënten verwezen worden, daar weet ik inderdaad niets van. Het enige dat ik weet is dat een huisarts een patiënt verwijst, zoals dat wel eens vaker gebeurt bij de huisarts. Maar in welke kamer, met welk humeur van de huisarts of van patiënt, en met welke reden, dat weet ik inderdaad niet. Ook al omdat ik dat in de niet zelden zeer summiere verwijzing niet terug kan vinden. Ik mag al heel blij zijn als er het verslag van het laatste SOEP consult in staat. En als er een gerichte verwijsvraag in staat, maak ik niet zelden een vreugdedansje op de gang. En waar het de verwijzingen betreft, ben ik natuurlijk slechts ervaringsdeskundige. Dat is wel een modern en hip woord, maar zegt natuurlijk ook niet veel. Verder is het natuurlijk zo dat ik, als simpele perifere neuroloog, natuurlijk ook niet wist dat er een verschil is tussen wetenschappelijke en niet-wetenschappelijke tabelletjes. Ik weet niets van wetenschap of statistiek, ik kan alleen maar tellen.
GJ Bonte
Neuroloog, Dalfsen
En waar het de selectieve casuïstiek betreft, u heeft al weer gelijk! Het zijn er maar vier! Ik zal u proberen uit te leggen hoe dat komt: Medisch Contact is een tijdschrift, en heeft dus een in zekere mate beperkte ruimte. Ik had nog wel wat meer ca...suïstiek, maar dat paste niet in het tijdschrift. Ik beloof u, zodra Medisch Contact verschijnt als lijvig boekwerk, zal ik met soortgelijke casuïstiek een heel boek vullen. Dat zou me ook geen enkele moeite kosten, daarop kunt u mij ten volle vertrouwen. Op die diversiteit en veelheid aan casuïstiek baseer ik mijn uitspraak dat er af en toe ook een schrijnend gebrek aan verantwoordelijkheidsgevoel speelt bij de verwijzingen van de huisarts.
Maar, ik heb toch een klein puntje van kritiek: U, als Oud-Universitair Docent, u stelt dat u kunt vaststellen dat de huisartsopleiding in de loop der jaren alleen maar sterk gewonnen heeft aan professionaliteit, kwaliteit en aandacht voor medisch inhoudelijke vakken. U, als Oud-Universitair Docent, weet toch hopelijk wel dat aan de academie Het Geloof grotendeels is verlaten als basis voor ons handelen, zelfs aan de VU? Maar ik zie in uw stuk geen enkele referentie, geen enkele wetenschappelijke onderbouwing en zelfs geen niet-wetenschappelijk tabelletje. Alleen uw stelling als Oud-Universitair Docent. Moet ik u werkelijk op uw woord geloven, zoals dat vroeger gebruikelijk was als een Universitair Docent iets riep?
Echt?
Rogier Vogelenzang
Tot medio 2014 huisarts te Amsterdam en docent Huisartsenopleiding AMC/UvA, Amsterdam
Collega Bonte, neuroloog, stelt de teloorgang van de klassieke huisartsgeneeskunde vast. Hij doet dat met niet-wetenschappelijke tabelletjes, waaraan, vanwege de afwezigheid van allerlei gegevens over de verwijssituatie, geen conclusies kunnen worden... verbonden. Bovendien wil hij er zijn constatering mee staven dat de verwijskwaliteit vroeger beter was - zonder dat daar iets van is terug te vinden in zijn tabelletjes. Hij voegt ook nog eens vier casussen toe, waarin wordt toegelicht hoe stom die verwijzende huisartsen wel niet zijn. En dat alles zegt dat het slecht gesteld is met de staat van de huisartsgeneeskunde. Welnu, als ik op deze manier de staat van de neurologie of welk ander specialisme zou moeten aantonen, zou het met de hele geneeskunde treurig gesteld lijken. Nee, de state of the art lees je echt niet af aan selectieve casuïstiek. Tot slot vertelt Bonte waar het allemaal aan ligt. Daar ligt ik even 2 dingen uit: 1) 'alle veranderingen in de huisartsenopleiding'. Als oud universitair docent kan ik zonder aarzeling vaststellen dat de huisartsopleiding in de loop der jaren alleen maar sterk gewonnen heeft aan professionaliteit, kwaliteit, en aandacht voor medisch-inhoudelijke vakken. 2) Bonte vermoedt dat het noodzakelijke gevoel voor verantwoordelijkheid bij de huisartsen ontbreekt. Dat is een beledigende uitspraak en in het artikel wordt deze gefundeerd op de aangehaalde casuïstiek, terwijl de uitspraak een bewering is over de huisartsen in het algemeen. Ik vind het een slecht en niet-constructief artikel, dat lijkt te zijn geschreven door iemand die niet goed weet waar hij het over heeft.
TBJ Leuven
ANIOS ouderengeneeskunde, Maastricht
Inhakend op de laatste reacties, het klinkt voor mij als 'anderhalvelijnszorg' die hier in Maastricht sinds een tijdje loopt: https://www.mumc.nl/verwijzers/regionale-samenwerking/anderhalvelijnszorg
Voor de rest: kritisch stuk, als je de (al dan ...niet terechte) frustratie er van af schraapt heb je in de kern iets waar élke arts iets aan heeft. Niet alleen als huisarts.
GJ Bonte
Neuroloog, Dalfsen
@Vasbinder: De tranen schieten werkelijk in mijn ogen en dat is niet cynisch bedoeld. Dit is wat ik bedoel en zoals ik heel graag zou willen werken! Ik had dit niet kunnen bedenken, zo slim ben ik helaas niet, maar het komt heel dicht bij een ideaalb...eeld zoals gezondheidszorg er mijns inziens uit zou moeten zien!!
Overigens is men in Hardenberg voorzichtig begonnen met een systeem zoals dit. Er was ook nog een ander initiatief waarvan ik de naam vergeten ben, en waarbij de medisch specialist spreekuur draaide bij de huisarts in de praktijk, maar wellicht is dit initiatief al een stille dood gestorven.
Wie weet krijgt het toch voet aan de grond!
Maarten Vasbinder
médico familiar e comunitario, Ubon Ratchathani
Collega Bonte,
Dank voor uw uitstekende observaties. De problemen zullen erger worden als er niet een radiale wijziging komt in het systeem.
Zelf heb ik 25 jaar gewerkt in een groepspraktijk in Spanje, door mij opgericht en waar ik als médico de ...familia (huisarts) werkte. Het geheim van de uitstekende zorg die we hebben kunnen leveren, was het feit, dat specialisten van dermatoloog tot neurochirurg wekelijks consult hielden. Ze kwamen dus naar de patiënt en de huisarts vanuit de bescherming van de tweede lijn.
Op een röntgenapparaat en een echo(doppler), die door verschillende specialisten werd gebruikt, was er niet echt behoeft aan meer apparatuur. Een kleine OK voor kleine ingrepen door de specialisten was er ook. Daarnaast een tandarts en een oogarts met hun apparatuur. Er was zelfs een soort wachtlijst voor specialisten, die graag bij ons consult wilden draaien.
Deze samenwerking kwam zeer ten goede aan de kwaliteit van de zorg en iedereen leerde van elkaar, waardoor er gek genoeg steeds minder verwezen werd. Er was in principe sprake van een voortdurende na- en bijscholing
Daarbij was er een zeer goede verstandhouding en bij een spoedgeval was er direct contact.
Dat dit alles ook tijd en kostenbesparend (zeker voor verzekeringen) was, was mooi meegenomen.
De zachte sector was niet vertegenwoordigd, hoewel we ze niet actief buiten hielden.
Zo´n systeem zou makkelijk in NL kunnen worden opgezet, maar dat betekent wel het neerhalen van voetstukken en dergelijke. Laat een ieder zijn eigen huis¡je eens verlaten en dat van een ander bezoeken. Het werkt.
GJ Bonte
Neuroloog, Dalfsen
@Hamstea: U vraagt om medeleven en om begrip voor het feit dat het huisartsenvak het moeilijkste vak is in de geneeskunde. Mijn medeleven heeft u ten volle, en het begrip voor het feit dat u het moeilijkste vak heeft binnen de geneeskunde ook! Niet v...oor niets vraag ik alle jonge dokters die huisarts willen worden of ze het heel zeker weten. Dit omdat het hard werken is en dat ze het moeilijkste beroep kiezen. En toch doen ze dat, en dat op zich verdient al mijn respect!
Maar, er is altijd een maar: U gaat niet in op mijn kritische opmerkingen. Lees de casuïstiek!
Is het echt te veel gevraagd om de bloeddruk te meten en een blik op de medicatie te werpen alvorens te eisen dat patiënt eerder wordt gezien dan op de geplande afspraak en patiënt vervolgens maar gewoon op de SEH af te laten leveren?
Is het echt te veel gevraagd om naar een schouder te kijken of een "vinger op de trochanter te leggen", zoals de huisarts Willemsen het verwoord, alvorens de verwijzing te schrijven met als verwijzing: "pijn in de arm" of "pijn in het been"? Zeker als men zich realiseert dat de huisarts wel de moeite nam om een aanvraag voor een MRI van de nek of de lage rug te schrijven?
Is het echt te veel gevraagd om de tijd te nemen als de psychosomatiek van de consultvraag afdruipt, in plaats van de verwijzen met de vraag "intracraniele pathologie?" Is het tijdsgebrek in de 1e lijn het excuus om de vraag dan maar bij mij neer te leggen? Dat is toch een keus die de huisarts zelf maakt? En niemand gelooft toch nog dat je dergelijke consulten in 10 minuten goed kunt doen? Draag dat dan uit, en pak de ziektekostenverziekeraars en onze regering met zijn allen bij hun kloten, en zo hard en zo lang tot dat zij dat ook begrijpen!? En zeker de kloten van Ab Klink!
Met andere woorden: Is dit het beste dat de huisarts te bieden heeft na pakweg 9 jaar academische opleiding? Dat zou een erg treurige conclusie zijn, en vooralsnog weiger ik dat te geloven!
Nanja Danhof
Huisarts, Utrecht
Ik heb toch het idee dat ik minder snel verwijs dan mijn “oudere” voorganger. Ben wel bereid om te leren en ontvang graag feedback als een verwijzing niet terecht is. De 4 casussen heb je niet binnen 10 minuten in beeld, dus tijdgebrek speelt zeker m...ee, al zou het ook interessant zijn om eens een dagje mee te lopen in Kanaleneiland om te zien hoeveel mensen we juist niet verwijzen en hoeveel tijd we daar dan mee kwijt zijn. In mijn agenda staan tegenwoordig 15 minuten per consult, maar ik weet niet hoe lang ik dat financieel nog volhoud.
Robert Willemsen
Huisarts, Maastricht
Altijd leuk beetje olie op het vuur. Maar de kwaliteit van huisartsen is niet slecht. Noch vormt werkdruk volgens mij een excuus om geen vingers meer op trochanters te leggen. De oplossing is, zoals velen al aangeven, contact tussen huisarts en spec...ialist. Een telefoontje wanneer een verwijzing anders had gekund. Af en toe een lesuur samen. Het materiaal dat collega Bonte in dit MC stuk aanreikt is al een prima les op zich. Uitwerking daarvan in een goede onderwijssessie zal direct effect sorteren. Lesgeven is een betere reflex dan mopperen, wanneer de poli te veel gecontamineerd raakt. Het lijkt simpel. En dat is het ook. Dat wordt dus leuk en nuttig, daar in Twente. Werk ze!
Henk Vinke
Huisarts, Zwolle
Als huisarts ben ik me terdege bewust dat soms een verwijzing niet noodzakelijk lijkt en soms zelfs is. Maar het contact met een patiënt vergt soms iets meer dan een eigenwijze persoon die stellig blijft in eigen kennis en kunde.. ik denk dat elke hu...isarts wel eens verwijst zonder goede gronden danwel het iets te kort door de bocht is, maar geloof ook dat specialisten aanvullende onderzoeken doen waar bij lichamelijk onderzoek en anamnese niet altijd gronden voor zijn aan te wijzen? maar omdat het kan en de patiënt het vraagt? Iedereen hand in eigen boezem! Wees kritisch naar elkaar maar help elkaar ook vooral door feedback en samen werken aan samenwerken...
Nico Terpstra
huisarts, Hoorn
Prima stuk, laten we als huisartsen ook de hand in eigen boezem steken want het kan altijd beter.
De tijdsdruk en de stress die door de kongsi verzekeraars en politiek het huisartsenvak zo heeft vergiftigd, is uiteraard de 'dader'. Kleinere prakt...ijken met meer tijd per patiënt zijn een utopie, de verzekeraar die daarmee begint zal je verstikken in nieuwe regels, indicatoren, administratiedwang en vragenlijsten. Ab Klink (VGZ) dixit. Dezelfde Ab Klink die met het lokale ziekenhuis in Hoorn afspraken maakte om elk jaar 1 procent minder omzet te draaien (het werk wordt nu grotendeels bij de lokale huisartsen over de schutting gegooid).
Net als Bonte vind ik het mede daarom ook acceptabel om af en toe eens iemand door te sturen na tig onzinconsulten "om van het gedoe af te zijn". Heb een beetje medelijden, collega Bonte ;-)...
Jacob Jan Hamstea
Huisarts, Burgum
Geachte collega. Uw analyse doet iedere huisarts pijn. Ik durf te stellen dat de huidige generatie veel beter is opgeleid dan de oude hap.
Er is in de afgelopen tijd echter veel meer veranderd dan alleen de vermeende kwaliteit van de huisarts. Het ...is misschien ook wel doorgedrongen in de tweede lijn, maar de huidige generatie patiënt heeft minder geduld, is dwingender en eist veel vaker ‘zekerheid’. Maar goed, in de tweede lijn zijn de anamnese soms dodelijk ‘to-the-point’...(dat is ook wel een leuk stukje van de huisarts waard: het toegenomen geklaag van patiënten over het luisteren van de specialist). Ook door de enorme werkdruk die huisartsen ervaren, samen met de druk van de patiënt krijg ik in mijn max 10 min niet meer van elk specialisme de DD op tafel die de specialist oprakelt. Ik mis in het stuk ook maar iets van inleving dat ons vak zo veel moeilijker en breder is dan een mono-specialisme. Wij kunnen ons er niet afmaken met ‘dit valt buiten mijn vakgebied’ en ‘ik weet niets meer voor u doen, dus ga terug naar uw huisars’.
Er zijn in het land experimenten geweest die duidelijk hebben gemaakt dat het aantal verwijzingen afnam met de toename van de consult duur. Die dokters konden het wel, maar lukten het als ze voldoende tijd was gegund.
In mijn ogen heeft de auteur een goed punt met zijn artikel en hij kan kunnen volstaan met opmerking dat het vak vernield wordt door de huidige overvraging.
Jacob Jan Hamstea
Huisarts, Burgum
Geachte collega. Uw analyse doet iedere huisarts pijn. Ik durf te stellen dat de huidige generatie veel beter is opgeleid dan de oude hap.
Er is in de afgelopen tijd echter veel meer veranderd dan alleen de vermeende kwaliteit van de huisarts. Het ...is misschien ook wel doorgedrongen in de tweede lijn, maar de huidige generatie patiënt heeft minder geduld, is dwingender en eist veel vaker ‘zekerheid’. Maar goed, in de tweede lijn zijn de anamnese soms dodelijk ‘to-the-point’...(dat is ook wel een leuk stukje van de huisarts waard: het toegenomen geklaag van patiënten over het luisteren van de specialist). Ook door de enorme werkdruk die huisartsen ervaren, samen met de druk van de patiënt krijg ik in mijn max 10 min niet meer van elk specialisme de DD op tafel die de specialist oprakelt. Ik mis in het stuk ook maar iets van inleving dat ons vak zo veel moeilijker en breder is dan een mono-specialisme. Wij kunnen ons er niet afmaken met ‘dit valt buiten mijn vakgebied’ en ‘ik weet niets meer voor u doen, dus ga terug naar uw huisars’.
Er zijn in het land experimenten geweest die duidelijk hebben gemaakt dat het aantal verwijzingen afnam met de toename van de consult duur. Die dokters konden het wel, maar lukten het als ze voldoende tijd was gegund.
In mijn ogen heeft de auteur een goed punt met zijn artikel en hij kan kunnen volstaan met opmerking dat het vak vernield wordt door de huidige overvraging.
Martijn Möllers
Chirurg, Feanwalden
Collega Bonte is bezorgd over de teloorgang van de huisartsgeneeskunde in Nederland en hij snijdt hiermee een gevoelig punt aan, zo blijkt uit de reacties van enkele huisartsen zelf op dit artikel: ook binnen de eigen beroepsgroep zijn hierover grote... zorgen. Door onder andere gebrekkige kennis van (enkele) relatief eenvoudig te diagnosticeren aandoeningen daalt de kwaliteit van verwijzingen van huisartsen en daarmee ook het vertrouwen van patiënten in de 1e lijnsgeneeskunde. Bonte is bang dat de huisarts op den duur niet meer de rol van centrale spin in het zorgweb zal kunnen blijven vervullen, als dit zo doorgaat. Wat dit laatste punt betreft moeten wij echter als 2e lijns specialisten ook de hand in eigen boezem steken. Wat mij opvalt in dit artikel was de uitgebreide kennis van collega Bonte van de differentiaal diagnose van neurologische aandoeningen. Ook al krijgt de patiënt bij collega Bonte dan wellicht niet de verwachte neurologische diagnose, hij krijgt in ieder geval wel een diagnose, waar hij mee verder kan. Het opstellen van een uitgebreide differentiaal diagnose en het (her)kennen van de symptomen en oorzaken hiervan is tegenwoordig niet iedere (orgaan)specialist meer gegeven. Hoe vaak concludeert een specialist in het ziekenhuis na een (al dan niet terechte) verwijzing niet dat de klacht of de aandoening niet past binnen zijn (blijkbaar goed afgebakende) vakgebied, waarop het verder buiten de eigen kaders denken stopt? En hoe vaak wordt dan niet achteloos binnen de 2e lijn doorverwezen naar het volgende loket, waar een volgend orgaanspecialist mag bekijken of de aandoening in zijn, eveneens goed afgebakende, vakgebied past? Het bekende van het kastje naar de muur verhaal…
Door op deze manier geen terugkoppeling te geven aan de huisarts en de huisarts te bypassen verliezen we niet alleen de kans kennis uit te wisselen, maar ook de kans in woord en gebaar richting de patiënt de centrale en coördinerende rol van de huisarts duidelijk te benadrukken.
GJ Bonte
Neuroloog, Dalfsen
@Wegerif: Hoewel dit artikel al een tijdje geleden geschreven is, en ik dit beschouw als èèn van mijn laatste stuiptrekkingen, en ik ook voornemens was geen onderwijs meer te geven, maak ik voor jullie een uitzondering en kom graag een keertje onderw...ijs geven. Niet in de laatste plaats omdat Twente wel een speciaal plekje in het hart heeft.
Overigens draag ik de huisartsen een warm hart toe, ondanks dat het misschien anders lijkt. Het is mijns inziens de ruggengraat van de gezondheidszorg, maar mijns inziens de laatste tijd aan enige osteoporose onderhevig. En zonder ruggengraat zakt de gezondheidszorg als een plumpudding in elkaar, dus de huisarts klassieke stijl moet ook vooral blijven bestaan!
Jolien Wegerif
, AIOS huisartsgeneeskunde
Ik miste enige nuance in het stuk, maar de discussie lijkt mij zeer relevant.
Als huisarts in opleiding ben ik in elk geval zeer blij met concrete feedback op mijn verwijzingen. Hoe meer, hoe beter.
Of er een gebrek is aan medisch-inhoudelijk... onderwijs tijdens de huisartsopleiding is de vraag.
@JanBonte: komt u een keer onderwijs geven bij ons op de huisartsopleiding in Twente? Dan kunnen we hier in de regio in elk geval wat gaan verbeteren aan de kwaliteit van onze verwijzingen.
GJ Bonte
Neuroloog, Dalfsen
@Hamelink: U neemt mijn kritiek en zorgen blijkbaar niet serieus. So be it. Ik denk dat ik met beide dikke pootjes behoorlijk stevig op de werkvloer sta en heb geen prachtig uitzicht vanuit de ivoren toren. Integendeel...
Willemien Hamelink
Rotterdam, Den Haag
In de vorige praktijk waar ik werkte was er maandelijks een overleg met een commissie waarin specialisten uit het ziekenhuis en huisartsen uit de regio waren vertegenwoordigd. In dit overleg konden beide kanten hun frustraties danwel positieve ervari...ngen kwijt waarbij er aan beide kanten gezocht werd naar verbetering. Er werden dan bijvoorbeeld afspraken gemaakt over terugverwijzingen en wanneer/wat huisartsen beter wel of niet konden insturen. De huisartsen koppelden de uitkomsten van deze bespreking vervolgens weer terug naar de rest van de groep en de specialisten vice versa. Bovendien waren er ook nascholingen georganiseerd door specialisten waarbij je op een leuke manier met elkaar in contact kwam en veel van elkaar kon leren.
Mijn conclusie is: stom met wijzen, leer elkaar kennen en investeer in je behandelrelaties. Met blazen uit een ivoren toren wordt niemand beter.
GJ Bonte
Neuroloog, Dalfsen
@Frenken: Hoewel het anders lijkt is dit geen regionaal probleem, integendeel. Ik neem in heel Nederland waar en hoewel er grote verschillen zijn, is de tendens overal hetzelfde. Qua leeftijd heb ik sterk het idee dat de jonge garde erg defensief is ...en veel sneller verwijst, met soms de meest bizarre vraagstellingen. Het aantal voorbeelden is legio, maar ik mocht er maar vier opschrijven. Het had me echter geen enkele moeite gekost om er 40 op te schrijven!
Sommige oudere collega's kunnen het ook, maar over het algemeen heb ik de indruk dat de ervaren huisartsen gepokt en gemazeld zijn, en over het algemeen geen onzin verwijzen, uitzonderingen daargelaten. En soms wil de huisarts ook een week verlost zijn van een hardnekkige zeurkous, hetgeen ik ook wel weer kan begrijpen. Maar ik heb niet formeel geturfd op leeftijd omdat ik soms ook niet kon achterhalen wie nu eigenlijk de huisarts was die patiënt nu werkelijk had gezien.
Frenken
Huisarts , Goirle
Een neuroloog uit Dalfsen met een reactie van een dermatoloog uit Deventer. Je zou bijna denken, het lijkt een regionaal ding....
Wat mij nou interssant lijkt is hoe de leeftijdspreiding is van deze verwijzende collegae. Zijn dit jonge klare of bijn...a pensionado’s? Of een echte afspiegeling?
In ieder geval is het idd jammer dat Uw collegae neurologen ons geen feedback geven op ons handelen, dat maakt de inhoud op termijn beter lijkt me. Ik hoop op beterschap, ik doe m’n best.
GJ Bonte
Neuroloog, Dalfsen
@ Runhaar: En ik hoop uit de grond van mijn hart dat dat gaat lukken! Ik denk echt dat elke euro die in de huisartsgeneeskunde zich dubbel en dwars "terugverdient" in de 2e lijn. Dat kan ik helaas niet aantonen en politiek en ziektekostenverziekeraar...s lijken een andere mening toegedaan. Dit schreef ik ook aan een van uw collega's die rechtstreeks reageerde en wiens reactie ik hier helaas niet kan opschrijven.
Maar ik vrees dat er veel voor nodig is, zoals ik ook in het artikel schreef: Meer geld naar de huisartsgeneeskunde, meer tijd voor consulten, een betere opleiding waar de medisch-inhoudelijke aspecten niet langer ondergeschikt zijn aan de psychosociale (en soms zelfs geminacht lijken te worden in de geneeskunde), en misschien ook gewoon meer huisartsen om de continuïteit beter te waarborgen. Ook twee huisartsen in deeltijd kunnen samen hun pappenheimers goed kennen.
In ieder geval bedankt voor uw reactie! Ik ga het stuk lezen!
Derk Runhaar
huisarts, Oostzaan
Uw analyse doet pijn. Maar is helaas ook treffend en herkenbaar. Specialisten klagen wel vaker over het gebrek aan kennis van huisartsen. Daarom zijn specialisten specialist en huisartsen huisarts.
Maar uw analyse strekt veel verder dan dat. U st...elt terecht vast dat als we op de ingeslagen weg verdergaan we onze rol als poortwachter niet meer kunnen waarmaken. Ook binnen onze beroepsgroep zijn hierover grote zorgen. Vandaar een grondige herbezinning op onze kernwaarden: https://www.nhg.org/?tmp-no-mobile=1&q=node/77611
Soms is pijn nodig om te helen.
Rick van den Doel
aios huisartsgeneeskunde, Amsterdam
Elke zinloze, onterechte of te late verwijzing is er één teveel. Dat moeten wij ons als beroepsgroep aantrekken.
Toch is het jammer dat uw collega neurologen onvoldoende ruimte voelen om hun ongenoegens hierover kenbaar te maken. Huisartsen zijn ...namelijk bijzonder goed getraind in het ontvangen van feedback en zullen respectvolle feedback op hun verwijzingen doorgaans als zeer waardevol ervaren.
GJ Bonte
Neuroloog, Dalfsen
@Wegerif: Waar het smaak betreft, doet mijn vrouw wonderen met peper en zout. Maar ze weet dan ook waar de potjes met zout en peper staan, en weet ook dat de smaak niet beter wordt als ze die in de kast laat staan.
Verder weet ze hoe de potjes op...en en dicht moeten, en dat alles afhangt van de juiste balans tussen deze twee ingredienten. Hoewel er ook azijnzuur in de kast staat, weet ze dat dit niets toevoegt aan de goede smaak van de nasi.
En daarmee smaakt de nasi altijd weer erg goed, en hoef haar dus nooit excuses aan te bieden. Sterker nog, ik bedank haar iedere keer voor de heerlijk klaargemaakte nasi. En dat met alleen peper en zout!
Jolien Wegerif
, AIOS huisartsgeneeskunde
Tijdens het koken denk ik na over het stuk van Jan Bonte.
Ik heb er zin in, het wordt nasi.
Mijn man, kok van beroep en gespecialiseerd in Aziatisch eten raakt geirriteerd.
‘Waarom kun je die Nasi nou nooit eens goed op smaak maken? Ik kan ni...ks makkelijkers bedenken.’
Ik wijs hem erop dat ik thuis alleen peper en zout tot mijn beschikking heb.
En dat ik ondertussen mijn gezin tevreden probeer te houden, 50 eieren kook, 300 bonbons maak en een stampotbuffet op tafel zet.
Hij schrikt en biedt zijn excuses aan. Als professional heeft hij hier natuurlijk ontzettend veel respect voor.
Een huwelijk gered.
ronald houwing
dermatoloog, deventer
Als dermatoloog heb ik dezelfde ervaring als collega Bonte. Zijn de huisartsen nu veel slechter en verwijzen ze vaak te vroeg, onnodig of juist veel te laat? Of ben ik (te) lang monomaan bezig als dermatoloog en heb ik te weinig oog en begrip voor he...t brede vak wat huisarts is?
Ik vrees dat het ook aan de huisartsen ligt. Velen hebben niet eens een co-schap dermatologie gevolgd. Ook stuurt de praktijkondersteuner patiënten rechtstreeks naar de tweede lijn zonder dat de huisarts patiënt heeft gezien.
Het is niet vreemd dat steeds meer patiënten het vertrouwen in hun huisarts verliezen inzake zijn of haar kennis van huidziekten en liever direct naar de 2 lijn willen. Ziektekosten verzekeraars willen dat dermatologen de oncologische controles naar de huisarts terug verwijzen. Heel veel patiënten smeken of ze bij de dermatoloog onder controle mogen blijven. De huisarts herkende de vorige huidkankers al zo laat....
Zou het niet veel goedkoper zijn om sommige zaken over te laten aan de specialist in eerste of tweede lijnsetting? Snel, goedkoop , en betere diagnostiek!