Trombectomie is effectieve nieuwe behandeling van herseninfarct
Snelle inzet bepaalt het succes van endovasculaire behandeling
Plaats een reactie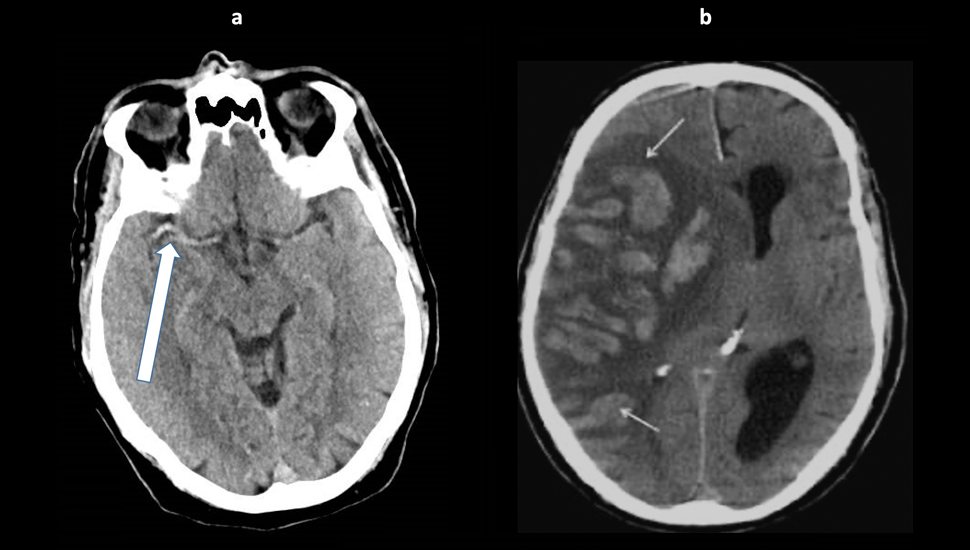
Endovasculaire trombectomie is een zeer effectieve nieuwe behandeling van het herseninfarct. Verbeterde diagnostiek met geavanceerde beeldvorming, plus betere samenwerking en ziekenhuislogistiek hebben daaraan bijgedragen.
De razendsnelle, wereldwijde verbeteringen in de behandeling van het herseninfarct leiden niet alleen tot betere uitkomsten van patiënten met een ernstig herseninfarct. De organisatie van de gehele zorg, voor en na ziekenhuisopname, verandert mee. De volgende patiëntengeschiedenis is een goede illustratie van de ontwikkelingen.
Zestien jaar geleden, op een ochtend in het voorjaar van 2005, wordt een 58-jarige vrouw onwel. Haar man ziet het even aan, maar belt dan de huisarts. Hij vertelt dat ze normaal uit bed is opgestaan, maar vlak daarna in elkaar zakte en onduidelijk sprak. Ze kan nu niet meer staan. De huisarts alarmeert de ambulancedienst en gaat meteen zelf naar het huisadres. Daar vindt hij de vrouw, liggend in de woonkamer op de bank. Ze spreekt niet alleen onduidelijk, maar heeft haar hoofd en ogen naar rechts gedraaid en kan haar linkerarm en -been niet bewegen. De bloeddruk bedraagt 170/100 mmHg. De ambulancemedewerkers arriveren en nemen de patiënte mee naar het dichtstbijzijnde ziekenhuis. Sinds het begin van de klachten is anderhalf uur verlopen.
In het ziekenhuis vangt de dienstdoende neuroloog haar op. De patiënte heeft een blanco voorgeschiedenis. Bij neurologisch onderzoek voert ze weliswaar eenvoudige opdrachten uit, maar naast de hemiparese, dysartrie en voorkeursstand van hoofd en ogen blijkt ze ook een hemianopsie en neglect voor de linkerlichaamshelft te hebben. Ze beseft daarbij niet dat ze eenzijdig verlamd is. Een halfuur later is de CT-scan gemaakt. Die toont geen afwijkingen, behalve een dense middle cerebral artery sign aan de rechterzijde (zie foto 1).
Behandeling met intraveneuze alteplase met als doel het bloedstolsel op te lossen wordt met spoed gestart en de patiënt wordt overgebracht naar de stroke unit. De behandeling heeft geen duidelijk effect, de conditie van de patiënt verslechtert, haar bewustzijn daalt snel, en besloten wordt tot een comfortbeleid. Twee dagen na opname overlijdt ze. Een herhaalde CT-scan van de hersenen toont een hemorragisch getransformeerd infarct. Onze patiënte behoort daarmee tot verdriet van haar familie en vrienden tot een van de meer dan twintigduizend mensen die in 2005 door een herseninfarct werden getroffen. Van deze twintigduizend was een vijfde nog geen 60 jaar en meer dan de helft was vrouw.
De enige behandeling bestond uit trombolyse met alteplase
Effectieve nieuwe behandeling
Ongeveer twee derde van alle herseninfarcten wordt veroorzaakt door een trombo-embolie. De bron van deze embolie is vaak het hart, een atherosclerotische laesie of een dissectie van de grotere slagaders in de hals. Op de plek waar de trombo-embolus een intracraniële arteriële afsluiting veroorzaakt, is meestal geen lokale vaatafwijking, zoals bij een hartinfarct meestal wel het geval is.
Naast behandeling in een stroke unit bestond de enige bewezen effectieve behandeling voor het herseninfarct uit trombolyse met alteplase. De vraag is of onze patiënte niet zou zijn overleden, en misschien zelfs zou zijn hersteld, als het jaar waarin ze haar herseninfarct kreeg niet 2005 maar 2021 was geweest. Sindsdien is er heel wat veranderd in de zorg. Een belangrijke katalysator was daarbij de ontdekking van endovasculaire trombectomie, een zeer effectieve nieuwe behandeling van het herseninfarct.
Het idee dat een trombo-embolie lokaal kan worden behandeld met een katheter bestond allang. Eind jaren negentig van de vorige eeuw werden patiënten behandeld met intra-arteriële lokale trombolytica. Het effect was veelbelovend, maar er traden als complicatie ook veel bloedingen op. Al in 2004 keurde de FDA een medisch hulpmiddel voor endovasculaire extractie van trombo-embolieën (trombectomie) voorlopig goed, op grond van observationele data. In Nederland werd behandeling met dit hulpmiddel niet opgenomen in de landelijke richtlijn, omdat het bewijs voor effectiviteit onvoldoende overtuigend werd geacht. Enkele centra in Nederland bouwden ervaring op door zeer geselecteerde patiënten toch met endovasculaire trombectomie te behandelen. Pas in 2013 werden de resultaten gepubliceerd van drie gerandomiseerde onderzoeken die trombectomie vergeleken met de conservatieve behandeling. Tot ontsteltenis van velen kon in geen van deze trials een effect worden aangetoond.
Stroke unit
Na de interventie is het belangrijk de vitale functies en neurologische toestand te controleren. De stroke unit is daarvoor de juiste plek, met gespecialiseerde verpleegkundigen en de benodigde knowhow. Alle patiënten met een herseninfarct of hersenbloeding hebben baat bij opname op de stroke unit met 24/7 observatie. De combinatie van het voorkómen van complicaties en vroege revalidatie heeft geleid tot een sterke verbetering van uitkomsten voor patiënten met een herseninfarct of hersenbloeding. Soms wordt iemand verwezen voor decompressieve craniotomie, als zwelling en inklemming dreigt. Ook voor onze patiënt uit 2005 zou dit een gunstige optie zijn geweest.
Groot effect
Ondertussen was in Nederland de MR CLEAN-trial gestart. Dit onderzoek paste een aantal nieuwe inzichten toe. Met behulp van CT-angiografie werd eerst vastgesteld of er inderdaad een proximale intracraniële slagader was afgesloten voordat de patiënt werd opgenomen in de studie. In het onderzoek werd ook gebruikgemaakt van een nieuw hulpmiddel voor trombectomie, de retrievable stent: deze stent wordt uitgevouwen op de plek van de afsluiting en daarna teruggetrokken met het afsluitend stolsel erin. Omdat alle ziekenhuizen in Nederland die in staat waren deze behandeling te doen (interventieziekenhuizen) aan het onderzoek deelnamen, kon het al in 2014 worden afgerond.
Het effect van de behandeling was groot: in de behandelde groep herstelden 13 procent meer patiënten dan in de controlegroep. Het positieve effect werd daarna snel bevestigd in vier soortgelijke onderzoeken. Binnen enkele jaren werd de endovasculaire behandeling van het herseninfarct de standaard en opgenomen in alle nationale en internationale richtlijnen. Het directe effect op populatieniveau is echter beperkt; in Nederland werd in 2019 pas slechts 5 procent van alle herseninfarctpatiënten endovasculair behandeld, omdat alleen degenen in aanmerking komen die een ernstige afsluiting hebben en binnen zes uur in het ziekenhuis zijn.
De verwachting is wel dat dit percentage flink zal stijgen omdat patiënten beter worden herkend, de diagnostiek en logistiek beter zijn, en het tijdvenster waarbinnen kan worden behandeld is uitgebreid. Voor de individuele patiënt die in aanmerking komt, kan de behandeling het verschil maken tussen een leven met een zware handicap in afhankelijkheid van derden en zelfstandigheid. Het langdurig effect van de behandeling is alleen gegarandeerd bij hoogwaardige vervolgbehandeling en revalidatie.
Trombectomie op lange termijn
Het vaststellen hoe patiënten met een herseninfarct hun gezondheidstoestand waarderen, is moeilijk omdat het schade aan de hersenen betreft, het orgaan waarmee we onszelf waarnemen en waarderen. Karakterveranderingen, moeite met concentreren en onthouden, moeite met taal en begrijpen, verlies van initiatief en overzicht zijn zaken die moeilijker zijn te vangen in een algemeen meetinstrument. Zelfs een parese van een arm of been ten gevolge van een corticaal herseninfarct is complex. Het gaat niet alleen om kracht, maar ook om willekeurig aansturen, intentie, coördinatie en precisie van de beweging. Desalniettemin heeft de MR CLEAN-groep aangetoond dat de effecten van trombectomie ook op lange termijn gunstig zijn voor de patiënt, zowel wat betreft sterfte en invaliditeit als kwaliteit van leven.
Tijdsafhankelijk
Het effect van behandeling met trombolytica is sterk tijdsafhankelijk. Van de patiënten die binnen een uur na het begin van de verschijnselen worden behandeld, herstelt een derde tot zelfstandigheid, maar dit effect van de behandeling neemt af tot nul na ongeveer vierenhalf uur. Het gunstige algemene effect van trombolytica heeft een schaduwrandje: bij 6 procent van de behandelde patiënten treedt een ernstige bloedingscomplicatie op, met 50 procent kans op overlijden en 50 procent kans op blijvende ernstige invaliditeit. Dat heeft geleid tot een discussie over de vraag of trombolytica voorafgaand aan trombectomie wel nodig zijn, en of de negatieve effecten niet de overhand krijgen als er toch een trombectomie wordt uitgevoerd. Een Nederlandse en enkele internationale trials vonden geen duidelijk verschil in uitkomsten tussen trombectomie met en zonder voorafgaande behandeling met trombolytica, maar voor een preciezer antwoord op deze vraag is het wachten op de analyse van alle data uit deze trials samen.
De kansen op herstel zijn dramatisch verbeterd
Voor trombectomie neemt het effect nog sneller af met de tijd. Behandeling na ongeveer zes uur heeft gemiddeld genomen geen effect meer. Ondertussen zijn er overtuigende aanwijzingen dat met behulp van geavanceerde beeldvorming (CT-perfusie of MRI-perfusie) toch patiënten kunnen worden geïdentificeerd die in het stroomgebied van de afgesloten hersenslagader nog levensvatbaar hersenweefsel bezitten, meer dan zes uur na start van de klachten. Reperfusie met trombectomie heeft in deze selecte patiëntengroep een even groot effect als in vroeg behandelde patiënten. Ook voor de behandeling met trombolytica geldt dat selectie met CT- of MRI-perfusie van patiënten voor behandeling in het late tijdvenster (meer dan vierenhalf uur na het ontstaan van de klachten) tot gunstig resultaat leidt.
Beter af dan in 2005?
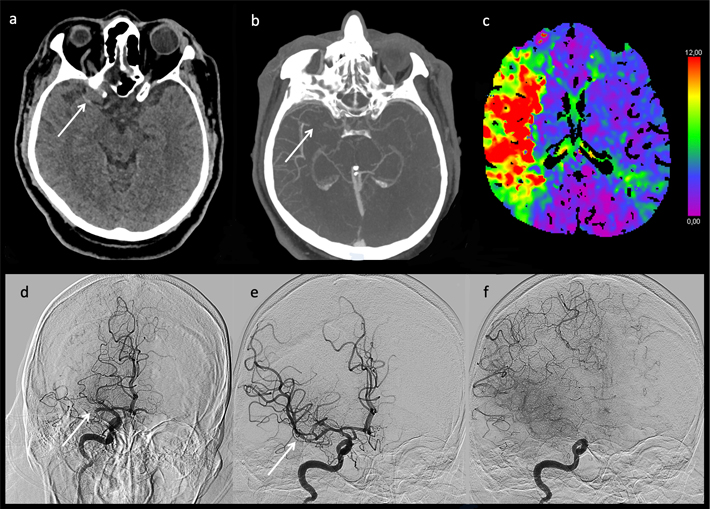
Nu is de belangrijkste vraag: zou onze patiënte nu beter af zijn geweest dan in 2005? Iedere behandeling gaat gepaard met onzekerheid over de uiteindelijke uitkomst. Maar het dense middle cerebral artery sign op de CT van onze patiënte suggereert een afsluiting van de middelste hersenslagader die goed benaderbaar zou zijn voor trombectomie. Door de verbeterde samenwerking en ziekenhuislogistiek, in gang gezet door de nieuwe ontwikkelingen, is in de meeste gevallen trombolyse al binnen 25 minuten en trombectomie binnen 45 minuten na het passeren van de deur van de SEH gestart. Deze ‘door to needle’- en ‘door to groin’- tijd is de belangrijkste indicator voor succes van de ingreep. De verbeterde diagnostiek met geavanceerde beeldvorming heeft daar substantieel aan bijgedragen (zie foto 2). De kansen op herstel van een patiënt zijn daarmee in 2021 dramatisch verbeterd.
Behandelteams
De nieuwe behandelmethoden hebben een intensievere samenwerking tussen verschillende specialismen sterk bevorderd. In het ziekenhuis zijn behandelteams opgericht waarin neurochirurgen, (neuro-)interventieradiologen en neurologen hechter zijn gaan samenwerken. Dit komt ook ten goede aan de behandeling van patiënten met andere neurovasculaire aandoeningen, zoals een intracranieel aneurysma, vasculaire malformatie of intracerebraal hematoom. Buiten het ziekenhuis worden de expertgroepen acute neurologie van de regionale organisaties voor acute zorg (ROAZ) steeds belangrijker. Daarin zijn naast de neurologen uit alle ziekenhuizen met spoedopvang, ook huisartsen, ambulanceorganisaties en (interventie)radiologen vertegenwoordigd. Zij stemmen de zorg onderling af in regionale protocollen. Daaronder valt ook de verbetering van de prehospitale triage, die gericht is op het snel mogelijk maken van reperfusietherapie, hetzij met trombolytica in het dichtstbijzijnde algemene ziekenhuis, dan wel trombectomie in het dichtstbijzijnde interventieziekenhuis.
Met dank aan Tychon Geeraedts, interventieradioloog Erasmus MC, voor het beschikbaar stellen van de beelden van foto 2.
auteurs
Diederik Dippel, neuroloog en hoogleraar acute behandeling neurovasculaire aandoeningen, Erasmus MC
Aad van der Lugt, radioloog en hoogleraar neuroradiogie en hoofd-hals radiologie, Erasmus MC
Yvo Roos, neuroloog, hoogleraar neurologie, Amsterdam UMC
Charles Majoie, interventie-neuroradioloog en hoogleraar neuroradiologie, Amsterdam UMC
Wim van Zwam, interventieradioloog en hoogleraar interventieradiologie, Maastricht UMC
Robert van Oostenbrugge, neuroloog en hoogleraar neurologie, Maastricht UMC
contact
d.dippel@erasmusmc.nl
cc: redactie@medischcontact.nl
Lees ook- Er zijn nog geen reacties
















