Leerzame cultuurverschillen just around the corner
Als specialist werken in Engeland is nuttige ervaring
1 reactie
Het arbeidsperspectief voor jonge klaren en jonge specialisten in Nederland is momenteel onzeker. Werken in het Verenigd Koninkrijk kan een goed alternatief zijn, vinden Stijn Gillissen e.a. Maar weet dat je grote cultuurverschillen tegenkomt.
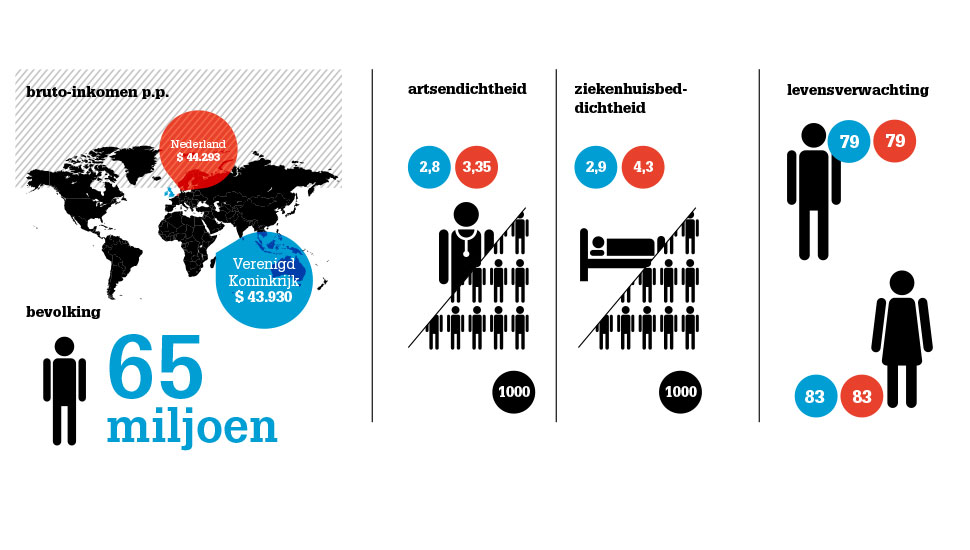
In het Verenigd Koninkrijk (VK) vallen organisatie en financiering van de meeste zorg onder de centrale overheid. Doel van deze National Health Service (NHS) is vrij toegankelijke zorg voor alle burgers. Daarnaast is 11,1 procent van de bevolking particulier verzekerd, en heeft daarmee toegang tot privéklinieken, waar – onder meer – de wachtlijsten minder lang zijn. Veel NHS-artsen, die in loondienst werken, vullen hun honorarium aan met additionele werkzaamheden in privéklinieken.
Vergelijkbaar met de Nederlandse huisarts heeft de Britse general practitioner (GP) een poortwachtersrol tot de tweedelijnszorg en coördineert de toegang tot welzijnszorg. GP’s zijn regionaal georganiseerd en hebben een stem in de Clinical Commission Groups, die verantwoordelijk zijn voor de aanbestedingen in de zorg van bepaalde publieke zorgpercelen, zoals diabeteszorg. Door deze zeggenschap hebben GP’s meer invloed en een centralere rol in de verdeling van zorg dan huisartsen hier. Wie in het VK gaat werken, komt dus nogal wat verschillen tegen met de Nederlandse situatie. Dat is niet altijd makkelijk, maar wat ons betreft toch aantrekkelijk.
Effect
Wat is het effect van deze verschillen in zorgstructuur op de kwaliteit? Om de zorg tussen Europese landen te vergelijken wordt de Euro Health Consumer Index (EHCI) gebruikt. Deze is gebaseerd op 48 indicatoren, waaronder patiëntenrechten en de dekkingsgraad van het zorgpakket. Sinds 2005 bekleedt Nederland hierin de top drie. Ons land valt op vanwege concurrentiestrijd tussen zorgverzekeraars en zorgverleners en shared decision making. In 2016 eindigde het VK op de vijftiende plek vanwege lange wachtlijsten, top-downmanagement en door kwaliteitsverschillen tussen regio’s.
Nederlandse zorg scoort dus goed, maar de kosten zijn relatief hoog. Deze bedroegen 10,5 procent van het bruto nationaal product (BNP) in 2017: omgerekend 4545 euro per persoon per jaar. 3675 euro hiervan werd uitgegeven in de publieke zorg, 870 in de particuliere zorg. In het VK bedroegen de zorgkosten 9,7 procent van het BNP in 2017: 3583 euro per persoon per jaar. Hiervan werd 2802 euro uitgegeven in de publieke zorg en 736 in de particuliere zorg. De afgelopen jaren stegen de zorgkosten in het VK sneller dan in Nederland. Voor 2018 wordt een gelijke groei verwacht in beide landen.1-2 Ook kan de HIP-index worden gebruikt ter vergelijking: deze berekent hoeveel uur een modaal verdienende werknemer moet werken voor een heupoperatie in dat land.3 Nederland voert deze ranglijst aan met het minste aantal arbeidsuren (304); in het VK is dit hoger (507).
In oktober 2016 rapporteerde de British Medical Journal (BMJ) over de alarmerende daling van de zorgstandaard binnen de NHS.4 Vrijwel nergens wordt de prioriteit van de NHS gehaald om 95 procent van de SEH-patiënten binnen vier uur te zien. Sinds 2007 is er chronische personele onderbezetting en groeien de wachttijden voor operaties. Sinds 1987 is het aantal bedden in verzorgingshuizen en geestelijke gezondheidszorg gereduceerd (respectievelijk met 56 en 70%).5 Dit leidt tot verminderde uitstroom uit ziekenhuizen, wat ondanks de dalende trend in beide landen, is terug te zien in de gemiddelde opnameduur: in het VK (7,4 dagen) vs Nederland (6,4 dagen).6 De ‘uitstroomproblematiek’ ondermijnt de totale zorgcapaciteit van de NHS met als gevolg langere wachtlijsten en tevens verschuiving van electieve naar spoedeisende zorg.
Een genot
Al met al loopt het Verenigd Koninkrijk dus op een flink aantal terreinen achter bij ons land. Waarom dan toch werken in het VK? Daar is zeker reden toe. We noemen een aantal van onze ervaringen.
Ten eerste is onze indruk dat er meer tijd per patiënt is. Binnen de ziekenhuizen waar wij hebben gewerkt was veel ruimte voor patiëntbesprekingen, zowel intercollegiaal als multidisciplinair. Misschien komt dit door de manier waarop het werk van specialisten is georganiseerd, namelijk niet in een vakgroep met overdraagbare verantwoordelijkheid voor patiënten, maar ieder in zijn eigen ‘firm’ met eigen assistenten. In deze verticale structuur worden tijdens de eigen dienst en electief opgenomen patiënten behandeld. Tijdens het spreekuur werkt de arts een stapel af; er zijn geen geplande tijden per patiënt. Als het spreekuur uitloopt, dan volgt daar zelden een onvertogen woord over: the English love queuing. Deze beleefdheid maakt het werk voor een arts in het VK een stuk aangenamer.
In de tweede plaats ligt het gemiddelde medische-kennisniveau van de artsen in het VK hoger dan in Nederland. Dit wordt veroorzaakt door de cultuur en het onderwijssysteem: kennis is alles in het VK. Een mooi voorbeeld: toen een van ons als fellow aan een Engelse anios vroeg naar wie de Lister-afdeling was vernoemd, viel de anios stil. Dit had hij niet voorbereid en een beleefde verontschuldiging volgde. De volgende dag vroeg diezelfde anios bij het betreden van alle zestien afdelingen of de fellow wilde weten naar wie de afdeling was vernoemd. Hij zou het niet nog een keer laten gebeuren dat hij iets niet wist.
Het scholingssysteem staat bekend als ratrace, en zorgt voor theoretisch sterke studenten en artsen. De score voor het landelijk artsexamen bepaalt waar je mag gaan werken. Hoog aangeschreven ziekenhuizen trekken de beste mensen aan. Werken in dergelijke ziekenhuizen is een genot. Het nadeel van deze medische ratrace is het verschil in kwaliteit van zorg tussen de ziekenhuizen en bepaalde regio’s van het land in het bijzonder. Een assistent neurologie wiens vader overleed aan een longontsteking in een ziekenhuis in Wales verzuchtte tegen een van ons dat dit niet gebeurd was als het niet Wales was geweest. Ook maakt de drang naar kennis dat er soms onnodige diagnostiek wordt verricht. Een voorbeeld is een patiënt die van zeer grote hoogte was gevallen. De CT-cerebrum toonde non-survival head injury. Uit respect voor de integriteit van het lichaam zouden wij in Nederland stoppen, in het VK werd de patiënt toch volledig door de CT gehaald.
Zonder inspraak
Iets waar het VK om bekritiseerd wordt in de EHCI is zijn top-downmanagement. In onze optiek heeft het sterke management in het VK ook een positieve kant. Het maakt grote veranderingen in korte tijd mogelijk. Het King’s College Hospital is in drie jaar uitgegroeid tot een van de grootste traumacentra van Europa (>700 multitraumapatiënten/jaar). Onderdeel zijn van een dergelijk groeiend project is leerzaam en inspirerend. De andere kant van de medaille is dat het management er per direct voor kan kiezen de trauma-afdeling om te bouwen tot intensivecareafdeling, om het tekort aan ic-bedden op te lossen. Speciaal opgeleide traumaverpleegkundigen worden zonder inspraak verdeeld over twee andere afdelingen en omgeroosterd, en dat een week voor kerst! Ic-beddencrisis opgelost, maar de incentive van je personeel voor het ziekenhuis verloren.
Een ander mooi voorbeeld van top-downmanagement is de witte jas. Door disfunctioneren van het facilitair bedrijf is er in een aantal ziekenhuizen van bovenaf besloten om de witte jas dan maar helemaal af te schaffen. Opvallend is dat intussen binnen de meeste ziekenhuizen in het VK geen witte jassen meer worden gedragen.⁷ De dokter loopt ‘in burger’ door het ziekenhuis met een tas vol attributen (veneuze boog, stethoscoop, reflexhamer). Op de afdeling liggen stapels schorten klaar en hangen overal pompjes desinfectans. Kortom nieuwe rijen, maar nu bij de pompjes op de afdeling en niet bij het facilitair bedrijf. Voor degene die zou vergeten deze pompjes te gebruiken is er een vriendelijk bandje bij de deuren van de zaal die eindeloos ‘please wash your hands’ roept en anders is er altijd wel een hoofdzuster die je erop aanspreekt.
In het VK is er inderdaad nog een hoofdverpleegkundige (matron). Zij is de spil tussen visite lopende artsen en de verpleging. Dit maakt de visite extreem efficiënt. Nederlandse naïviteit voor deze hiërarchie kan zomaar leiden tot een huilende verpleegkundige doordat een van de andere zusters in plaats van de ‘matron’ wordt aangesproken omtrent de huidige toestand van de patiënt. De duidelijke sturing en hiërarchie geven de dokter een helder aanspreekpunt voor vragen en opmerkingen. Waar het in Nederland vaak een zoektocht is naar de juiste verpleegkundige die bij een patiënt hoort.
Speciale herinneringen hebben wij aan de momenten waar de ethiek de werkvloer raakt. Voor de gemiddelde Engelse dokter is het niet voor te stellen hoe zorgvuldig euthanasie met de Nederlandse zorg is verweven. Ondanks veelvuldige uitleg over het uitgebreide proces voorafgaand aan euthanasie en over de wens van patiënten hiertoe, is het moeilijk om horrorscenario’s weg te nemen. Zo was er een Engelse 20-jarige patiënt die leed aan een extreem invaliderende neurologische aandoening en die al jaren slechts vier woorden bleef reproduceren: ‘I want to die.’ Hij kreeg moeilijk gehoor. Voor een Nederlandse dokter is het lijden dat hiermee gepaard gaat soms hartverscheurend.
Onze persoonlijke ervaringen zijn uiteraard subjectief, maar zijn gevormd in verschillende topklinieken in Londen (Kings College Hospital, University College London Hospital en Royal Free Hospital). Een eenduidig oordeel geven we er niet mee. Maar wat voor ons vaststaat is dat ons verblijf in het VK ons heeft verbaasd, verrijkt, geschokt en, vooral, completer gemaakt. Want door contrast ontstaat scherpte, door afstand ontstaat verbondenheid. Je ziet beter wat goed is aan het ene, als je het andere beleeft. We kunnen het dan ook van harte aanbevelen.
Stijn Gillissen, semiarts heelkunde, Haga ziekenhuis, Den Haag
Bart Geerts, cardio-anesthesioloog, Academisch Medisch Centrum, Amsterdam
Elizabeth Winter, internist-endocrinoloog, afdeling Interne Geneeskunde, Leids Universitair Medisch Centrum, Leiden
Alexander Greeven'trauma- en algemeen chirurg, staflid afdeling Heelkunde, Haga ziekenhuis, Den Haag
contact
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld door de auteurs.
Voetnoten
1. Euro Health Consumer Index 2016 report. (ISBN 978-91-980687-5-7). Marseille: Health Consumer Powerhouse Ltd.;2017
2. OECD (2017), Health at a Glance 2017. OECD indicators. (ISBN: 9789264280403). Parijs: OECD Publishing;2017
3. The Hip Index 2016.Is health care in the Netherlands expensive? Price Waterhouse; Den Haag: 2016 Cooper.
4. Smallwood C, Wrigley D. Could private top-up insurance help fund the NHS? BMJ. 2016; 355:i5424
5. Gates A. Crisis means crisis, Theresa May - and it’s caused by underfunding and ignorance. Mirror 13-01-2017.
6. OECD (2014), Health at a Glance 2014. OECD indicators. (ISBN: 9789264223578). Parijs: OECD Publishing;2014
7. Bathula A. Bare below the elbow dress code’ and ‘Good practice guide’ could be the answers. BMJ 2008; 337:a938
Download dit artikel (pdf)















GJ Bonte
Neuroloog, Dalfsen
Prachtig verhaal! En bijzonder herkenbaar welke cultuurschok men ondergaat als men in een ander land met een andere cultuur aan het werk gaat!
Wel jammer dat de auteurs zich hebben beperkt tot de "topinstituten". Wie een compleet beeld wil schetse...n, moet ook de andere kant meemaken. En ik kan uit eigen ervaring vertellen dat de zogenaamde "topinstituten" vooral zelfbenoemd "top" zijn, maar in de dagelijkse praktijk nogal eens wat minder "top" zijn...
Enne... In Nederland heeft een eng clubje van van de kliniek afgedwaalde laboratoriumbewoners bepaald dat wij allemaal in witte jassen moeten lopen onder het mom van infectiepreventie. In de UK zijn de witte jassen op! Mijn vraag is dan ook: Sterven de patiënten daar nu als ratten aan de door die vieze dokters veroorzaakte epidemieën van infectieziekten? Ik denk dat ik het antwoord wel weet...