Beter zorgen na coma
Plaats een reactieKWALITEIT
Patiënten en hun naasten belanden in medisch niemandsland
Wie met ernstig hersenletsel de acute fase overleeft, loopt het gevaar tussen wal en schip te raken. Er is veel misdiagnose, gespecialiseerde revalidatie is niet voor iedereen toegankelijk en de chronische zorg is versnipperd en onderbelicht. Een dringend pleidooi voor een samenhangend expertisenetwerk.
Voor wie na een ongeval, hersenbloeding of hartstilstand in coma raakt, staat direct na het incident geavanceerde middelen ter beschikking, zoals traumahelikopters, defibrillatoren, complexe operaties en intensive care units. Daarmee is de kans op overleving toegenomen. Maar met als keerzijde dat men vervolgens soms niet meer of slechts minimaal bij bewustzijn komt.
Als de ogen opengaan zonder tekenen van bewustzijn, spreekt men van een vegetatieve toestand, sinds 2010 niet-responsief waaksyndroom genoemd (VT/NWS).1 Dat kan een tijdelijke of een blijvende toestand zijn. Tijdelijk betekent dat VT/NWS overgaat in een laagbewuste toestand, dat wil zeggen met minimaal, maar toch duidelijk gedragsmatig bewijs van zelfbewustzijn of omgevingsbewustzijn.2
Echter als de dood is afgewend en de medische situatie gestabiliseerd valt het medische circuit stil. Terwijl families na een periode van wanhoop weer hoop op herstel koesteren, ontstaat in het ziekenhuis een afwachtende fase. De vraag is dan wat er moet gebeuren en waar. Het ontbreken van een antwoord op die vraag was voor familieleden reden om de stichting Zorgen na Coma op te richten. Deze is kort geleden geïntroduceerd in een televisieprogramma van het IKON, wat leidde tot Kamervragen aan de minister van VWS.3
Vanwege de lage prevalentie van enkele tientallen mensen in VT/NWS, onlangs vastgesteld als de laagste ter wereld, kunnen slechts weinig hulpverleners expertise ontwikkelen om de benodigde regie te voeren.4 Recentelijk werd duidelijk dat in 2012 in totaal 24 tot 33 patiënten in VT/NWS verbleven, met een misdiagnose van 39 procent, waarbij meer dan de helft van die patiënten geen revalidatie heeft ontvangen.5 Hoe vaak een laagbewuste toestand voorkomt is onbekend, terwijl juist in die groep verder herstel mogelijk blijkt.
Juist in de afwachtende fase bestaat er dus grote behoefte aan sturing en adequate behandelprogramma’s, toekomstscenario’s en kennis over vervolgtrajecten. En die ontbreken grotendeels. Uit jarenlange expertise en onderzoek in de postacute en chronische fase weten wij welk zorgtraject voor deze kwetsbare patiënten en hun naasten passend en mogelijk is. Wij doen een voorzet.
Niet uit te leggen
Voor mensen in niet-responsieve of in laagbewuste toestand met een leeftijd tot 25 jaar is vanaf eind jaren tachtig het behandelprogramma Vroege Intensieve Neurorevalidatie (VIN) ontwikkeld en wetenschappelijk onderzocht.6 Dit is een integraal programma, waarin naast de aanpak van medische complicaties, vooral een actieve revalidatiebehandeling van sensorische, motorische en communicatieve functies plaatsvindt én intensieve educatie en begeleiding van de naasten. De resultaten van het onderzoek waren voldoende om VIN voor patiënten tot 25 jaar op te nemen in de basisverzekering. Inmiddels blijkt elders dat eenzelfde soort behandelprogramma bij volwassenen tot vergelijkbare herstelcijfers leidt.7
Uit recente literatuur en praktijkervaringen concluderen wij dat meer neurologisch en functioneel herstel mogelijk is dan decennia lang werd gedacht. Inmiddels is ook duidelijk dat snelle overplaatsing naar gespecialiseerde neurorevalidatie tot grotere herstelkansen van de patiënt leidt én tot kostenreductie in het ziekenhuis. Met name voor de mensen in laagbewuste toestand zijn er goede mogelijkheden tot volledig herstel van het bewustzijn.
Echter, wie ouder is dan 25 jaar wordt verwezen naar de langetermijnzorg, waar, op twee verpleeghuizen na, geen behandelaanbod is voor revalidatie. Soms zoeken families daarom hun heil in het buitenland, wat af en toe ook door Nederlandse verzekeraars, op basis van coulance, wordt vergoed. Dat is bijvoorbeeld gebeurd bij een 32-jarige patiënte voor wie een Nederlandse verzekeraar een VIN-behandeling van 180.000 euro vergoedde in België, terwijl die behandeling in Nederland vanwege de leeftijd niet mogelijk is.3 8
Wij pleiten ervoor om de beste diagnostiek, behandeling en begeleiding voor iederéén mogelijk te maken die er mogelijk baat bij heeft, onafhankelijk van leeftijd, postcode, verzekeraar of assertieve familieleden. Want het is niet uit te leggen dat een VIN-programma op basis van dezelfde wetenschap in het buitenland voor iedereen en in Nederland alleen voor jongeren tot 25 jaar mogelijk is.
Engelengeduld
Niet alleen mensen in laagbewuste toestand, ook patiënten die wél langzaam bij bewustzijn zijn gekomen, maar nog ernstige cognitieve of communicatieve beperkingen hebben, komen in Nederland niet in aanmerking voor revalidatie, ondanks aantoonbare herstelmogelijk-heden. De behandeling van deze patiënten is intensief en voor functioneel herstel is tijd nodig, met als uiteindelijk gevolg een hoger niveau van functioneren.9 Zo’n behandeling vereist een gespecialiseerd team dat de compassie en expertise voor deze doelgroep combineert met engelengeduld. En bijpassende financiële en organisatorische voorwaarden om dat mogelijk te maken. Voor dit behandel-programma introduceren wij de term Stap-voor-stap Intensieve Neurorevalidatie (SIN, Slow Intensive Neurorehabilitation). Dit is wat in sommige verpleeghuizen al gebeurt, maar slechts incidenteel, versnipperd, afhankelijk van toevallige omstandigheden en met onvoldoende financiële randvoorwaarden. Veel mogelijke patiënten komen niet in zo’n setting terecht.
Chronische fase
Als na het benutten van alle mogelijkheden tot herstel een eindtoestand is bereikt, treedt de chronische fase in. Maar de langetermijnzorg voor mensen met niet-aangeboren hersenletsel (NAH) is een black box. Uit de praktijk blijkt dat lang niet iedereen op de goede plek terechtkomt, voor zover die al te vinden is. Er is vanuit alle betrokkenen behoefte aan duidelijkheid, waarbij instellingen beschrijven en naar buiten treden met wat zij wel en niet bieden qua persoonsgerichte zorg, behandeling, begeleiding en ondersteuning van mensen met NAH en hun naasten. Het in januari van dit jaar gepubliceerde prevalentieonderzoek van VT/NWS laat zien dat er nog steeds patiënten langdurig worden doorbehandeld, soms langer dan 25 jaar.5 Wij zijn ervan overtuigd dat een betere identificatie van (minimaal) bewustzijn, gekoppeld aan een integraal behandel- en begeleidingsprogramma, voor iedereen die kans heeft op herstel in de postacute fase het uitzichtloos doorbehandelen in de chronische fase kan voorkomen.
Expertisenetwerk
We hebben recentelijk tientallen instellingen bezocht waar langetermijnzorg wordt geboden voor mensen met ernstig hersenletsel. We signaleren een grote behoefte van gedreven professionals om specialistische zorg te kunnen bieden, om kennis te delen en om de expertise te koppelen aan onderwijs, opleiding en onderzoek. Daarvoor is een geïntegreerd expertisenetwerk nodig met ‘verbinding’ als trefwoord. In de onlangs uitgebrachte Zorgstandaard Traumatisch Hersenletsel staat de wens geformuleerd tot bovenregionale en landelijke organisatie van zorg voor volwassenen met ernstig hersenletsel en langdurige bewustzijnsstoornissen.10 Wij doen een voorzet voor een zorgketen.
In de acute fase zou een landelijk expertiseteam ingeschakeld moeten kunnen worden voor diagnostiek, advies en begeleiding naar vervolgtrajecten. Een doelgericht transmuraal behandelplan is daarvoor de basis, met adequate diagnose, prognose en (veronderstelde) wensen en waarden van de patiënt, met traject-begeleiding voor naasten en verbinding met een te ontwikkelen landelijk expertisecentrum voor aanvullende, onder meer technische, diagnostiek.
Voor VIN zouden drie tot vier landelijke expertisecentra nodig zijn, verspreid over het land in de nabijheid van en in samenwerking met een topklinisch ziekenhuis. Zoals in de Zorgstandaard bepleit, is koppeling aan onderzoek van belang. Dit is ons inziens de enige weg om de huidige kip-eidiscussie te doorbreken: zonder behandeling is geen onderzoek mogelijk, en zonder bewijs uit onderzoek wordt geen behandeling mogelijk.
Dichter bij familie
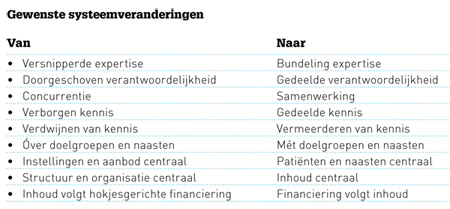
Voor SIN zijn supraregionale expertisecentra de oplossing, dichter bij de familie als belangrijke partner in het langzame herstel. Met voor deze doelgroep gepassioneerde én gespecialiseerde hulpverleners die met veel geduld en een actieve houding alle mogelijkheden voor herstel blijven benutten. Wij denken dat deze benadering te vinden is bij expertisecentra in de langetermijnzorg, waar al ervaring is met geriatrische revalidatie. Daarvoor is een aparte financiering noodzakelijk die aansluit bij wat nodig is en niet tussen wal en schip valt van de geriatrische revalidatie (Zorgverzekeringswet) en de langdurige zorg (Wet langdurige zorg). Ons advies is om dat in een landelijke expertgroep uit te werken, waarbij de eerste instellingen met interesse zich hebben gemeld en de stap naar de verzekeraar hebben gezet. Dat vereist de ook door de overheid uitgedragen verandering ‘van systeem naar mensen’, zodat inhoud en persoonsgerichte zorg maatgevend worden (zie tabel).
Langetermijnzorg
Voor de langetermijnzorg bepleiten wij in eerste instantie het beschrijven van de doelgroepen, probleemgebieden, expertise en randvoorwaarden, zodat duidelijk wordt wie wat doet. Daarnaast is onderzoek naar de kwaliteit van leven en het daarbij passende zorgaanbod van belang, evenals meer aandacht voor deze doelgroepen in de opleiding van betrokken hulpverleners. De eerste stappen voor het in kaart brengen van de doelgroepen zijn gezet, zoals studies naar prevalentie en kenmerken van de landelijke groep patiënten in VT/NWS en locked-in-syndroom en patiënten met ernstige restgevolgen van NAH in drie verpleeghuizen. Dat laatste zal ook landelijk uitgerold worden, evenals een prevalentiestudie naar de laagbewuste toestand.
Niet meer tussen wal en schip
Het zal duidelijk zijn dat ernstig hersenletsel, in het bijzonder een langdurige of blijvende bewustzijnsstoornis, een dramatische uitkomst is van een acuut incident en het medisch handelen dat daarop volgde. Dit schept dan ook een verantwoordelijkheid voor maximale aandacht in het vervolg, ook voor minimaal herstel. Het zoveel mogelijk teruggeven van een stem aan de patiënten zelf is daarbij onze missie. Het beter identificeren van de doelgroepen en het optimaliseren van de behandelmogelijkheden zien we als de belangrijkste stap naar persoonsgerichte zorg in de postacute
en chronische fase voor iedereen die door dit dramatische lot is getroffen.
Wij hebben als onderzoeksgroep Niemand tussen Wal en Schip in samenwerking met diverse instellingen en Vilans in december 2014 een start gemaakt met het opbouwen van een expertisenetwerk, met een landelijke dag in het verschiet. En als professionals, onderzoekers en families de handen ineenslaan en de overheid en verzekeraars dit faciliteren, hoeven in dit land geen kwetsbare mensen meer tussen wal en schip te vallen.
dr. Jan Lavrijsen, senior onderzoeker ouderengeneeskunde, gepromoveerd op vegetatieve toestand in de langetermijnzorg
dr. Henk Eilander, klinisch neuropsycholoog en senior onderzoeker, gepromoveerd op intensieve neurorevalidatie bij kinderen met bewustzijnsstoornissen
contact: jan.lavrijsen@radboudumc.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Lees ook
- Niemand leeft als een plant (16 nov 2010)
- Sluimerend bewustzijn (10 feb 2009)
- Zorg tussen leven en dood (6 april 2005)
Voetnoten
1. Lavrijsen J, Laureys S. Niemand leeft als een plant. Medisch Contact. 2010 16 november; Online only. Epub 16 november 2010.
2. Giacino JT, Ashwal S, Childs NL, Cranford R, Jennett B, Katz DI, et al. The minimally conscious state: Definition and diagnostic criteria. Neurology. 2002;58:349-53.
3. IKON TV De Wachtkamer. Vechten voor hoop: IKON; 13 augustus 2014.
4. van Erp WS, Lavrijsen JC, van de Laar FA, Vos PE, Laureys S, Koopmans RT. The vegetative state/unresponsive wakefulness syndrome: a systematic review of prevalence studies. Eur J Neurol. 2014;21(11):1361-8.
5. van Erp WS, Lavrijsen JC, Vos PE, Bor H, Laureys S, Koopmans RT. The Vegetative State: Prevalence, Misdiagnosis, and Treatment Limitations J Am Med Dir Assoc 2015;16:85.e9-85.e14.
6. Eilander H. Wetenschappelijk eindrapport Vroege Intensieve Neurorevalidatie (VIN) van kinderen en jongeren in een vegetatieve of laagbewuste toestand na ernstig hersenletsel. December 2005.
7. Seel RT, Douglas J, Dennison AC, Heaner S, Farris K, Rogers C. Specialized Early Treatment for Persons With Disorders of Consciousness: Program Components and Outcomes. Arch Phys Med Rehab 2013;94:1908-23.
8. Tonny van der Mee. Artsen: help niet alleen jonge comapatienten (pg 1); Ouder dan 25? Helaas, geen coma-revalidatie (pg 10-11). Algemeen Dagblad. 11 juli 2013.
9. Eilander HJ, van Heugten CM, Wijnen VJ, Croon MA, de Kort PL, Bosch DA, et al. Course of recovery and prediction of outcome in young patients in a prolonged vegetative or minimally conscious state after severe brain injury: An exploratory study. Journal of pediatric rehabilitation medicine. 2013;6(2):73-83.
10. Hersenstichting Nederland. Zorgstandaard Traumatisch Hersenletsel. Hersenstichting Nederland, juni 2014.
- Er zijn nog geen reacties
















