Spoedhulp voor ouderen in het gedrang
2 reactiesSpoedzorg
Terwijl hun aantal groeit en zorg harder nodig is dan ooit
De toestroom van – soms kwetsbare – ouderen naar hap, SEH en ambulancezorg neemt door overheidsbeleid en demografische factoren sterk toe. Maar de zorg is hier onvoldoende voor toegerust. Dat moet beter.
Veel zorgprofessionals van huisartsenposten (hap), regionale ambulancevoorzieningen (RAV) en spoedeisendehulpafdelingen van ziekenhuizen (SEH) maken zich grote zorgen om de toenemende drukte in de spoedzorg. Zeker 75-plussers komen er steeds vaker terecht. Op de SEH’s is de groeiende werkdruk de afgelopen jaren nog deels opgevangen door verplaatsing van zorg naar de eerste lijn, en door ambulantisering. Dit is vanuit overheid en verzekeraars ook sterk gestimuleerd. De grenzen komen echter in zicht, en onderzoek bevestigt dat. Willen we ook in de toekomst goede spoedzorg blijven leveren, dan is het noodzakelijk om deze anders in te richten.
Onderzoek
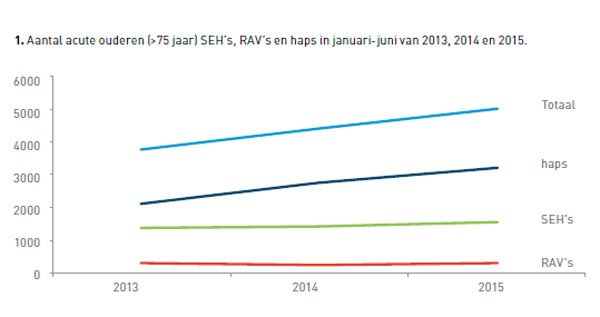
Na een als zeer druk ervaren eerste halfjaar van 2015 hebben bestuurders van de Regionaal Overleg Acute Zorg (ROAZ)-regio’s VUmc en AMC besloten een onderzoek in te stellen naar de mogelijke oorzaken hiervan. Negen SEH’s, twee RAV’s en zestien haps in Noordwest-Nederland werd gevraagd inzicht te geven in het aantal patiënten en de zorgzwaarte.(1) Inderdaad bleek bij haps en RAV’s in het eerste deel van 2015 een toename van het aantal patiënten zichtbaar ten opzichte van 2013. Ook bleek dat het aantal 75-plussers in 2015 steeg, en met name op de haps (zie figuur 1).
Wij denken dat de recente hervormingen in de langdurige zorg hier mede debet aan zijn. En hoewel staatssecretaris Van Rijn denkt dat mensen zelf veel ongevallen kunnen voorkomen, is dat maar zeer de vraag. Omdat ouderen langer thuis blijven wonen is er namelijk minder vaak adequaat en tijdig toezicht op relatief kleine problemen, die echter in de tijd kunnen verergeren en spoedeisend kunnen worden.
Atypisch
Bij de ouderen die zich melden bij SEH’s, RAV’s en haps gaat het dikwijls om patiënten met multimorbiditeit en polyfarmacie: een situatie die een simpele spoedeisende zorgvraag vaak complex maakt (zie de casus). Bovendien presenteren ouderen zich, vaker dan jongere patiënten, met minder specifieke klachten. Ouderen ervaren bij een myocardinfarct bijvoorbeeld minder vaak pijn op de borst en vaker dyspnoe. Bij infecties zijn koorts, peritoneale prikkeling en leukocytose dikwijls afwezig, terwijl sufheid en verwardheid juist vaker voorkomen. Daarnaast kunnen gehoorproblemen en afasie het afnemen van een nauwkeurige anamnese moeilijk maken. Doordat de klachten van ouderen vaak atypisch zijn worden ouderen vaker dan jongere mensen te ‘laag’ getrieerd.(2) Uit onderzoek blijkt dat bij kwetsbare ouderen mede om deze redenen vaak meer diagnostiek nodig is. Ze verblijven bovendien langer op de SEH en worden vaker opgenomen.(3-5)
Ouderen worden vaker dan jongeren te ‘laag’ getrieerd
Casus (gebaseerd op feiten)
Een vrouw van 80 jaar is ’s avonds thuis gevallen en kan niet meer opstaan. De volgende morgen wordt zij gevonden door de thuishulp. Patiënte is de laatste jaren nauwelijks bij haar huisarts geweest. Ze is cognitief wel wat achteruitgegaan, maar met behulp van mantelzorg (zonen) is de thuissituatie nog acceptabel. Ten tijde van haar val waren haar zonen op vakantie.
De thuishulp belt direct de huisarts, die een visite aflegt en de patiënt graag wil insturen voor verdere diagnostiek en behandeling. Door drukte haalt de ambulance mevrouw pas om 17.15 uur op. De huisarts kan zelf niet bij de overdracht aanwezig zijn. Ook op de SEH is het druk en mevrouw wordt achtereenvolgens gezien door een coassistent, een SEH-arts en een aios interne geneeskunde. Ze blijkt een delier te hebben en een laag natriumgehalte, waarschijnlijk veroorzaakt door slecht eten. Ze weet zelf niet precies welke medicatie zij gebruikt. Aanvankelijk lijkt er geen bed beschikbaar te zijn, maar uiteindelijk wordt ze om 23.30 uur opgenomen. Na een paar dagen in het ziekenhuis knapt patiënte snel op en wil graag naar huis. Aan de verpleging meldt ze dat het allemaal wel goed gaat thuis. In het verpleeghuis is nu geen plek, en er is geen medische indicatie meer voor een ziekenhuisopname. Ze wordt naar huis ontslagen. Wel wordt afgesproken dat mevrouw twee keer per week extra thuiszorg krijgt en dat de praktijkondersteuner (POH) af en toe langs zal komen.
Een paar dagen later wordt patiënte, wederom verward, heropgenomen. Dit keer wordt ze, in overleg met onder anderen de huisarts, naar een verpleeghuis overgeplaatst. Maar na een week is patiënte terug op de Spoedeisende Hulp. Zij was niet wekbaar in bed gevonden. De brief van de zaalarts met de adviezen over vochtbeperking en het stoppen van plaspillen was wel op tijd naar de huisarts gegaan, maar had de verpleeghuisarts niet bereikt.
Een dergelijke gebrekkige communicatie tussen ketenpartners is juist bij ouderen – die immers dikwijls door comorbiditeit en het gebruik van veel verschillende medicijnen bijzonder kwetsbaar zijn – extra problematisch.
Verbetering
Bovenstaande situatie schreeuwt om verbetering. Allereerst zijn huisartsen, ambulanceverpleegkundigen, SEH-verpleegkundigen, SEH-artsen, internisten, traumatologen, orthopeden, neurologen, mdl-artsen en vele andere specialisten niet specifiek opgeleid voor de opvang en behandeling van de complexe oudere patiënt. Deze kennis en competenties zouden nog beter geborgd kunnen worden in de opleidingen tot verpleegkundige, basisarts en medisch specialist.(6) Ook generalisten zoals SEH-artsen en internisten acute geneeskunde, die een centrale rol spelen in de opvang van deze patiënten op de SEH en verdere behandeling op de acute-opnameafdelingen (AOA), moeten beter getraind worden om deze patiëntenstroom op te vangen. De geriaters, internisten ouderengeneeskunde of specialisten ouderengeneeskunde kunnen in deze opleidingstrajecten een centrale rol vervullen.
Ten tweede geldt dat met name de capaciteit, in bedden en personeel, in de ziekenhuizen de afgelopen jaren is afgenomen. Regelmatig worden patiënten wegens beddentekort naar andere ziekenhuizen overgeplaatst, wat daar weer leidt tot lange wachttijden op de SEH. Dit is een groot probleem in de regio Amsterdam en Kennemerland, met name tijdens drukke perioden, bijvoorbeeld als er griep heerst.
Het wordt dus steeds moeilijker om patiënten snel te laten doorstromen vanuit de SEH. Hetzelfde geldt voor de uitstroom richting verpleeghuizen, waar de capaciteit de laatste jaren ook sterk is geslonken. En voor de haps en RAV’s lijkt de capaciteit onvoldoende meegegroeid met de toename van het aantal (oudere) patiënten. Uit landelijk onderzoek blijkt bijvoorbeeld dat veel RAV’s nog steeds moeite hebben om te voldoen aan de norm om bij minimaal 95 procent van de A1-ritten binnen vijftien minuten na aanmelding ter plaatse te zijn.(7) De dagelijkse praktijk leert bovendien dat vertragingen bij niet-urgente ritten nog veel groter zijn voor patiënten voor wie opname of (wegens beddentekort) overplaatsing naar een ander ziekenhuis nodig is. Lang wachten is voor niemand prettig, maar zeker voor oudere, kwetsbare mensen niet. Investeren in extra ambulancecapaciteit lijkt hier dus eveneens noodzakelijk.
Extra ambulancecapaciteit is ook noodzakelijk
In de derde plaats kan de infrastructuur van de spoedzorg nog beter worden aangepast aan ouderen. Zo is het belangrijk om voor ouderen privacy en rust te waarborgen, bijvoorbeeld door eenpersoonsonderzoekskamers, of een vast aanspreekpunt die extra tijd heeft om uitleg te geven. Er moet ook aan patiëntenfolders met extra groot lettertype gedacht worden, of aan specifieke eet- en drinkfaciliteiten.
Tot slot kan betere, lokale en regionale, samenwerking in de zorgketen helpen bij het doorvoeren van veranderingen en het doelmatiger inrichten van de acute zorg voor ouderen. Want ondanks goede initiatieven zoals een transmurale zorgbrug en zorgpaden bij heupfracturen, staat de keten nog onvoldoende centraal en wordt er nog steeds te veel gewerkt vanuit de eigen organisatie en afdeling. Essentieel zijn kennisuitwisseling en regionale samenwerkingsafspraken over onder andere:
• teamsamenstelling (bijvoorbeeld coördinerende ouderenfunctionaris hap/SEH),
• triage, opvang en verwijzing (bijvoorbeeld triage verder toespitsen op ouderen),
• overdracht (bijvoorbeeld digitale overdracht met medicatiegeschiedenis en sociale status).
Door periodiek regionaal overleg met professionals kunnen onderzoeksresultaten en best practices worden gedeeld en samenwerkingsafspraken worden gemaakt. In de twee ROAZ-regio’s VUmc & AMC wordt daarom momenteel een ketenbrede focusgroep ‘kwetsbare ouderen’ geformeerd met verschillende specialisten uit alle betrokken zorgorganisaties.
Bovenstaande verbetervoorstellen zijn nodig als we een toekomstbestendige spoedzorg van hoge kwaliteit willen garanderen voor een groeiende groep kwetsbare ouderen die langer thuis blijven wonen en daardoor vaker acuut hulp nodig hebben. Investeringen in mensen, middelen, infrastructuur en samenwerking in de keten zijn daarbij onmisbaar. Een constructieve opstelling van verzekeraars en overheid om het door hen mede gecreëerde probleem op te lossen, is dan ook noodzakelijk.
dr. Martijn Rhebergen, beleidsadviseur, Netwerk Acute Zorg, regio VU medisch centrum (VUmc) Amsterdam
dr. Prabath Nanayakkara, internist acute geneeskunde, VUmc, voorzitter sectie acute geneeskunde Nederlandse Internisten Vereniging
drs. Tessa Biesheuvel, chirurg-MMT (mobiel medisch team)-arts, medisch manager spoedeisende hulp VUmc
prof. dr. Henriëtte van der Horst, huisarts, hoofd afdeling Huisartsgeneeskunde & Ouderengeneeskunde VUmc
contact
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Lees ook:
Voetnoten
1. [1]Netwerk acute zorg, regio VUmc. Ontwikkelingen aanbod acute patiënten SEH’s, RAV’s & HAP’s. Rapport, Sep 2015.
2. [2]Rutschmann O, Chevalley T, Zumwald C, Luthy C, Vermeulen B &Sarasin F. Pitfalls in the emergency department triage of frail elderly patients without specific complaints. Swiss Med Wkly. Mar 2005; 135(9-10): 145-50.
3. [3]Samaras N, Chevalley T, Samaras D & Gold G. Older patients in the emergency department: a review. Ann Emerg Med. Sep 2010; 56(3): 261-9.
4. [4]Ackroyd-Stolarz S, Read Guernsey J, Mackinnon N & Kovacs G. The association between a prolonged stay in the emergency department and adverse events in older patients admitted to hospital: a retrospective cohort study. BMJ QualSaf. Jul 2011; 20(7): 564-9.
5. [5]Vegting I, Alam N, Ghanes K, Jouini O, Mulder F, Vreeburg M, Biesheuvel T, van Bokhorst J, Go P, Kramer MH, Koole GM & Nanayakkara PW. What are we waiting for? Factors influencing completion times in an academic and peripheral emergency department. Neth J Med. Aug 2015; 73(7): 331-40.
6. [6]Pauw S. Huisartsen worstelen met de kwetsbare patiënt. Medisch contact, 17 september 2015. (http://medischcontact.artsennet.nl/Actueel/Nieuws/Nieuwsbericht/151014/Huisartsen-worstelen-met-de-kwetsbare-patient.htm).
7. [7]Ambulancezorg Nederland. Ambulances In-zicht 2014. Rapport, 2015.


















J. Henssen
medisch adviseur, Eindhoven Nederland
Als er in het verpleeghuis geen plek is, en er geen medische indicatie meer is voor een ziekenhuisopname, kan de oudere wellicht worden opgenomen in het buurtziekehuis van het AMC (zie MC 3 maart 2016 pag. 11)
GJ Bonte
Neuroloog, Dalfsen Nederland
@ Henssen: Da's een heel eind rijden vanuit Eindhoven, Rotterdam of Leiden... Ik ben benieuwd wat voor opleiding je nodig hebt om medisch adviseur te worden. Laat ook maar, ik wil het helemaal niet weten...