Indicatoren waar je écht wat aan hebt
In Ziekenhuis Gelderse Vallei was de relatie tussen de verzameling van indicatoren en hun feitelijke betekenis voor de kwaliteit onduidelijk. Alle bij darmkanker betrokken beroepsgroepen hebben nu tien eigen succesfactoren met kwaliteitsindicatoren opgesteld: door iedereen gedragen, en van waarde voor henzelf.
Iedereen die in een ziekenhuis werkt, weet het: elk jaar opnieuw komt het circus van de kwaliteitsindicatoren. Allerlei instanties die waken over de kwaliteit en de veiligheid van de zorg willen cijfers en afvinklijstjes. Willen? Eisen. Artsen foeteren bij de computer, diëtisten kreunen onder invullijsten, en kwaliteitsmanagers proberen alles tijdig in het juiste format in te leveren. Hoewel iedereen wel begrijpt waar die indicatoren ooit voor zijn bedacht, is de bruikbaarheid voor de dagelijkse praktijk nihil, zegt mdl-arts Dirk-Jan Bac, van Ziekenhuis Gelderse Vallei (ZGV): ‘Met veel indicatoren loop je zo maanden achter: sommige gegevens over 2016 zijn nu nog niet binnen.’ Reden voor het ZGV om na te denken of het ook anders kon.
Tien factoren
Bij dit initiatief speelde ook de ontwikkeling van de ziekenhuiszorg in de afgelopen jaren een rol, vertellen zorgmanager Jantine de Smit en marketeer Angelique Groot. Voor de duidelijkheid: een zorgmanager is verantwoordelijk voor de kwaliteit van zorg, de medewerkers, productie, en financiën, kortom, de organisatie. Een marketeer voert bijvoorbeeld klantonderzoek uit en zoekt manieren om de zorg zo goed mogelijk af te stemmen op de wens van de klant. Het helpt dat Groot van huis uit verpleegkundige is, en ook als kwaliteitsadviseur ervaring heeft. De twee speelden een belangrijke rol bij dit project om tot minder, maar breed gedragen indicatoren voor eigen gebruik te komen. De Smit: ‘Zeker sinds de marktwerking in de zorg is ingezet, zag men binnen ZGV in dat het geen regionaal ziekenhuisje kon blijven dat alles doet. Het bestuur zag in dat de mdl- en darmchirurgische afdelingen de potentie hadden om een bovenregionale functie te gaan vervullen. Daaruit is het kennis- en expertisecentrum DarmLeverzorg ontstaan.’ Daarbij gaat het er natuurlijk om betere zorg te leveren. De afgelopen jaren hebben Groot en De Smit samen met Dirk-Jan Bac, chirurg Colin Sietses en verpleegkundig specialist Hanneke Kleijwegt nagedacht over een manier om de kwaliteit te verbeteren en hoe die kwaliteit te monitoren. Daar kwam het idee uit voort om voor de darmkankerzorg de tien belangrijkste factoren te benoemen die voor de kwaliteit van belang zijn. Die tien factoren zijn met adequate indicatoren goed te monitoren, en geven een beeld van wat er in het ziekenhuis goed gaat, en wat er beter kan.
Ideale klantreis
De Smit en Groot begonnen met het op een rijtje zetten van alle indicatoren die alleen al voor darmkanker moeten worden aangeleverd: 229 maar liefst. Groot: ‘Die vrijwel alleen maar voor externe verantwoording geschikt zijn, niet voor interne kwaliteitsverbetering.’ De Smit: ‘En die voor het grootste deel proces- of structuurindicatoren zijn, terwijl uitkomstindicatoren wat ons betreft veel meer zeggen.’ Een volgende stap was het onderzoeken wat de patiënt nu echt belangrijk vindt, door klantonderzoek bij de eigen patiënten. Daar kwam uit wat patiënten het meest belangrijk vinden tijdens de behandeling. Sommige zaken waren specifiek voor patiënten in ZGV belangrijk (dat het ziekenhuis niet te ver van huis is), andere waren algemener (een snelle diagnose). Groot stelde op basis van haar bevindingen een zogenaamde ideale klantreis op: hoe zou de diagnostiek, behandeling en nazorg eruit moeten zien? Tegelijkertijd vonden er in ZGV bijeenkomsten plaats waarbij alle betrokken beroepsgroepen met elkaar over de kwaliteit van darmkankerzorg spraken. Dat leverde direct al veel op, vertelt Smit: ‘Elke groep, of het nu diëtisten of chirurgen waren, gaf workshops over de eigen rol bij de zorg voor patiënten met darmkanker. Veel zorgverleners wisten niet wat een ander in de keten precies deed. Zo kwamen we erachter dat de fysiotherapeut en de diëtist deels dezelfde vragen stelden. De verpleegkundige en de chirurg gaven allebei de dag voor de operatie hun eigen uitleg over de ingreep. Drie beroepsgroepen belden de patiënt in de week na de opname, los van elkaar. Ieder met de beste bedoelingen, maar het komt wel een beetje klungelig over. Terwijl in de periode daarna juist veel behoefte aan informatie is bij patiënten.’ Groot: ‘Dus alleen al door bij elkaar in de keuken te kijken, zagen we waar we mee aan de slag konden. Men durfde elkaar ook aan te spreken: de dagverpleging deed bijvoorbeeld een intake van anderhalf uur als iemand voor het eerst voor chemotherapie kwam. Anderen vroegen terecht of dat niet wat veel is, of mensen zoveel informatie wel in één keer aankunnen. Dat heeft de dagbehandeling veranderd, die zet e-health in, zodat mensen zich vooraf al kunnen informeren en voorbereiden.’
Breed gedragen
Uit het klantonderzoek kwamen ook de zwakke schakels in de keten naar boven. Patiënten noemden bijvoorbeeld de informatievoorziening op de verpleegafdeling. Een patiënt die door beddenproblematiek op een andere afdeling lag, en daar te horen kreeg: ‘U ligt eigenlijk op de verkeerde afdeling.’ Dat gaf onrust, mensen durfden niet meer te slapen, dat moest anders. De verpleegafdeling zag dat en pakte dat aan. Zo hebben ze nu zelf dagevaluaties ingesteld.’ Ze doen nu dus meer werk? De Smit: ‘Ja, maar het komt vanuit henzelf, zij willen zelf verbeteren.’
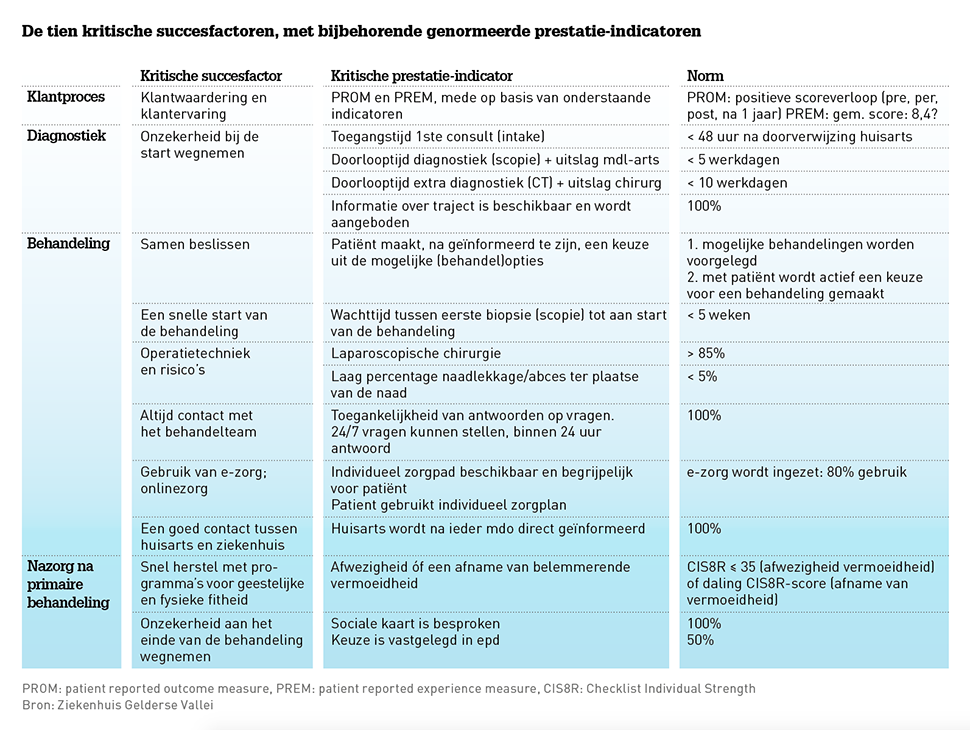
Het hele proces, van filtering en klantreis, en inzichten uit de praktijk, mondde uit in tien ‘kritische succesfactoren’ die voor de colonkankerzorg in ZGV van belang zijn (zie tabel) Aan die factoren hangen veertien prestatie-indicatoren – voornamelijk gericht op uitkomsten – en daar is een norm voor gesteld. Via de website van het ziekenhuis zal iedereen in het kwaliteitsvenster van de Nederlandse Vereniging van Ziekenhuizen (NVZ) de resultaten en normen van die indicatoren kunnen bekijken. Voor sommige indicatoren (percentage dat laparoscopisch wordt geopereerd bijvoorbeeld), gebeurt dat al.
Dat zal veel tijd schelen, tien succesfactoren in plaats van 229 indicatoren verzamelen. Groot: ‘Helaas, die 229 verplichte indicatoren moeten we nog steeds aanleveren. We proberen dat wel zoveel mogelijk van de werkvloer weg te houden en door de backoffice te laten doen. En we hebben aanbevelingen voor de verschillende partijen die indicatoren vragen (zie kader op blz. 31). Daar zijn we nog niet actief de boer mee opgegaan, maar we staan open voor gesprekken met geïnteresseerde partijen. We geven de boodschap ook door aan de zorgverzekeraars waar we contracten mee sluiten. ’
Het grote verschil is, zegt De Smit: ‘Dit lijstje is “van ons”, het zijn nu breed gedragen indicatoren, en men snapt waarom ze er zijn. Mensen weten nu wat hun rol is bij het goed houden en het verbeteren van de zorg.’ Het hele traject is zo goed bevallen, dat het zeer waarschijnlijk navolging gaat krijgen in ZGV, zegt De Smit: ‘Zowel bij andere oncologische als benigne aandoeningen.’
Aanbevelingen aan indicatorenopstellers:
Op basis van de filtering van de indicatoren doen de zorgverleners uit Ziekenhuis Gelderse Vallei de volgende aanbevelingen:
•Gebruik bestaande registraties en systemen, zoals de Dutch Hospital Data.
•Haal overlap uit de indicatoren: als een ziekenhuis bijvoorbeeld NIAZ-geaccrediteerd is: vraag dan niet naar indicatoren in het verlengde hiervan. Systeemindicatoren (bijvoorbeeld over digitale dossiervoering) maar één keer vragen, niet bij elk onderwerp apart.
•Professionals handelen volgens beroepsrichtlijnen, vastgestelde protocollen en richtlijnen. Dat hoeft niet met indicatoren te worden gecontroleerd.
•Landelijke Service Level Agreements niet nogmaals uitvragen. Laat dit lokaal/regionaal in evaluatiegesprekken tussen de partners besproken worden.
•Het moet duidelijk zijn aan welk resultaat de indicator bijdraagt.














