Wijkgerichte aanpak in de eerste lijn werkt
3 reactiesONDERZOEK
Wijkgezondheidsprofiel jaagt samenwerking aan
Door demografische gegevens op wijkniveau te koppelen aan data over leefstijl en gezondheid kan zorg doeltreffender worden aangepakt. Ook de huisarts profiteert van zo’n wijkgezondheidsprofiel, zo leert een proef in Nijmegen.
Samen met de GGD Nijmegen, ZZG zorggroep en de afdeling Eerstelijnsgeneeskunde van het Radboudumc ontwikkelden wij in de regio Nijmegen een systematiek om een wijkgezondheidsprofiel op te stellen. Met een wijkgezondheidsprofiel kunnen huisartsen en andere eerstelijnsprofessionals, maar ook vertegenwoordigers van gemeenten de zorg op wijkniveau organiseren. Die laatsten investeren in sociale wijkteams, die de verbinding tussen zorg en welzijn in de wijk leggen.
Een wijkgezondheidsprofiel bevat de belangrijkste determinanten voor de gezondheidstoestand van de wijk, en deze moeten te beïnvloeden zijn met activiteiten op wijkniveau. Het profiel moet eenvoudig zijn en snel gevuld kunnen worden met ‘echte’ cijfers uit de wijk. Ook moet het overzichtelijk zijn.
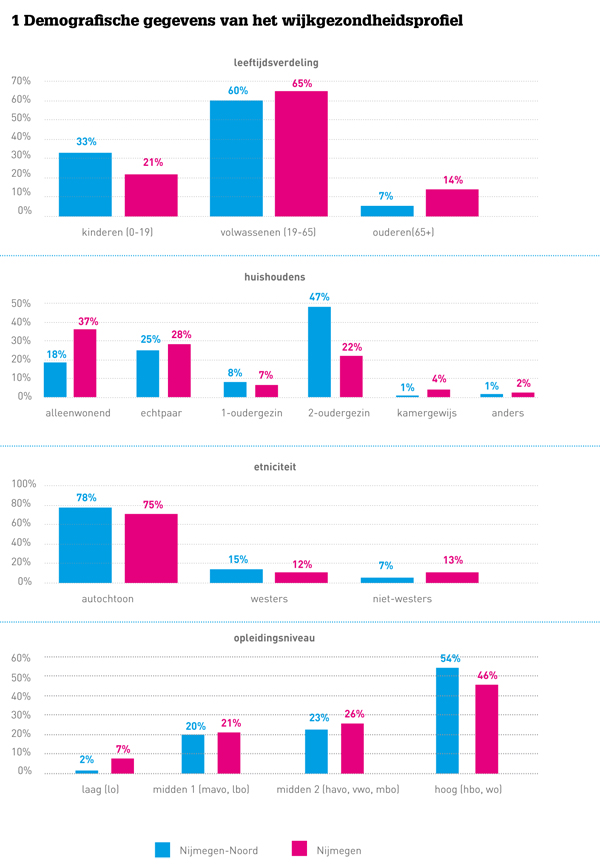
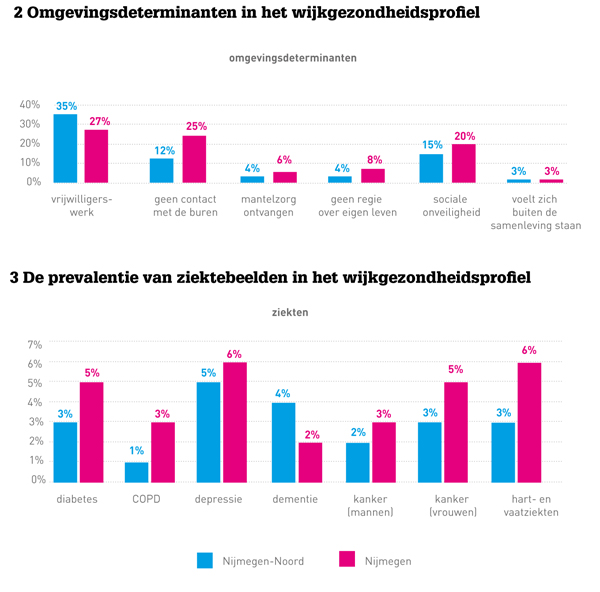
Het wijkgezondheidsprofiel bevat allereerst demografische gegevens: wat is de leeftijdsverdeling, het opleidingsniveau, etniciteit, werkeloosheid (zie figuur 1). Daarnaast worden omgevingskenmerken weergegeven zoals het gevoel van (on)veiligheid, de mate van burenhulp en sociale cohesie (zie figuur 2). Ook wordt de ziektelast van de wijk in beeld gebracht aan de hand van veelvoorkomende of veel impact hebbende aandoeningen, zoals diabetes, COPD, angst en depressie, en dementie (zie figuur 3). Bij elk element wordt bovendien aangegeven hoe dit in de rest van de stad of de omringende dorpen is. Met name dit laatste geeft de professionals handvatten voor prioritering van de aan te pakken problemen. Inzichtelijk wordt dan dat bijvoorbeeld angst en depressie binnen een bepaalde populatie een veel groter gezondheidsprobleem vormen dan COPD, waar relatief veel aandacht voor is. Verder toont het profiel leefstijldeterminanten in de wijk zoals lichaamsbeweging, alcoholgebruik, roken, overgewicht. Ook de ervaren gezondheid en de mate van eenzaamheid horen daarbij. Het wijkgezondheidsprofiel wordt gecompleteerd met een kaart van de wijk en de beschikbare voorzieningen en is af te drukken op A3-formaat.
Bij de ontwikkeling van het wijkgezondheidsprofiel bleek dat professionals vooral te motiveren zijn met ‘echte’ cijfers uit hun wijk. De geëxtrapoleerde cijfers over ziektes, medicijngebruik en te beïnvloeden leefstijlfactoren aan de hand van bijvoorbeeld landelijk vertaalde gegevens werden vaak gewantrouwd, en gepareerd met eigen cijfers of ervaringen. Hierdoor werden de cijfers zelf onderwerp van discussie.
Om dat te voorkomen benutten we de verzamelde gegevens uit de huisartsinformatiesystemen (HIS), uit gezondheidsmonitoronderzoek van de ggd, uit aanvullende onderzoeken, bijvoorbeeld bij ouderen, en daarnaast werden CBS-gegevens gebruikt, aangevuld met gegevens van de Vraag Aanbod Analyse Monitor (VAAM).
Succesvolle samenwerking
Het maken en bespreken van het wijkgezondheidsprofiel, en het bespreken met bewoners zelf wakkerde gezamenlijke ambities aan. Het leidde onder meer tot een aanpak van overgewicht, het terugdringen van overmatig alcoholgebruik, signalering van depressie, aandacht voor eenzaamheid en valpreventie bij ouderen (zie ook eerstelijnszorgateliers.nl).
Professionals vonden elkaar op inhoudelijke thema’s, en zagen mogelijkheden om er gezamenlijk aan te werken. Opvallend vaak werd de nadruk gelegd op preventie. Daar doet de huisarts vaak weinig mee, omdat hij in z’n eentje nauwelijks resultaten kan boeken.
Opvallend was ook dat de rol van huisartsen cruciaal bleek in het proces, omdat de andere eerstelijnsprofessionals de huisarts vaak een regierol toedichten. Voorwaarde was wel dat de huisarts een wijkgerichte visie had en deze ook uitdroeg.
Huisartsen kunnen de kwantitatieve gegevens tijdens besprekingen vaak aanvullen met een rijkdom aan kwalitatieve gegevens. Dit werkte succesvolle samenwerking in de hand. Er ontstond vaak draagvlak en enthousiasme voor de gekozen interventies. Onderdeel hiervan vormden interdisciplinaire nascholingen, zoals herkenning van overmatig alcoholgebruik en nadruk op motivational interviewing. Deze scholingen leiden dan weer tot afspraken over onderlinge taakverdeling. Als er een prioriteit was benoemd dan droegen de diverse professionals dezelfde boodschap uit bij de bewoners, en dit vergrootte de kans op succes. Bij de uitwerking van de onderwerpen bleek het de huisartsen zelf nauwelijks extra tijd te kosten: de uitwerking werd vooral door de andere disciplines gedaan. Ook de gemeentes namen allerlei taken op zich. Zo verzorgde een van de gemeentes een mailing over overgewicht naar alle burgers, en bood daarbij tevens een meetlint aan om de eigen buikomvang te meten. In een andere wijk met veel eenzaamheidsproblematiek werd een signaleringskaart ontwikkeld, en werden op wijkniveau ontmoetingsmogelijkheden gecreëerd rondom eten en bewegen. Ook was bij een aantal onderwerpen de inzet van expertise vanuit de tweede lijn gewenst. In enkele wijken met veel ouderen werd wondzorg op afstand ingevoerd, en thuisbehandeling van actinische keratosen.
Te grofmazig
Veel gegevens zijn niet vanzelfsprekend op wijkniveau beschikbaar. Ggd-gegevens zijn vaak te grofmazig om op wijkniveau te kunnen gebruiken. Dat betekent dat gemeentes steekproefgroottes voor hun gezondheidsmonitor moeten aanpassen en nauw moeten samenwerken met eerstelijnszorgverleners om de vragenlijsten zo nodig aan te passen. Ook de HIS-gegevens van de huisartsen zijn niet altijd beschikbaar. We konden de gegevens gebruiken via intensieve samenwerking met de regionale zorggroep (Organisatie van Chronische Eerstelijnszorg (OCE) en de Coöperatie Integrale Huisartsenzorg Nijmegen (CIHN)). Deze data zijn op postcodeniveau geanonimiseerd. Het ontsluiten kostte tijd maar was technisch haalbaar. Wel is het uiteraard nodig om een beperkt aantal zinvolle HIS-items te identificeren zoals diabetes, COPD, angst en depressie, dementie, en kanker. Daarmee wordt het relatieve aandeel van aandoeningen in de ziektelast van de populatie mooi zichtbaar gemaakt. Het biedt ook mogelijkheden om specifieke onderwerpen meer gedetailleerd te belichten.
We willen het profiel in de toekomst completeren door ook de kostencomponent toe te voegen. Dat maakt deelnemende professionals bewust van hoe de middelen in de wijk worden besteed. Daarvoor is samenwerking met de zorgverzekeraar en gemeente uiteraard noodzakelijk. Deze blijken zeer geïnteresseerd om dit verder uit te werken.
Stappen wijkgezondheidsprofielen
Stap 1: Wijkgezondheidsprofiel vullen met gegevens vanuit de diverse databanken.
Stap 2: Bijeenkomst met de betrokken zorgprofessionals, met de volgende agenda:
duiden van de gegevens met behulp van een epidemioloog; interpretatie van percentages, aantallen en gekozen determinanten.
Bespreken van de herkenbaarheid en het belang van de gegevens.
Prioritering van aandachtsgebieden voor samenwerking; in gesprek met de bewoners, burgers.
Prioriteiten uitwerken: oplossingsrichtingen definiëren.
Stap 3: Projectmatige uitwerking en uitvoering van de thema’s met de betrokken professionals.
Henk Schers, huisarts en projectleider, Radboudumc Nijmegen
Minke Nieuwboer, projectcoördinator, Radboudumc Nijmegen
Gerard Molleman, GGD Gelderland Zuid en Radboudumc Nijmegen
Marcel de Groot, directeur innovatie, ZZG zorggroep
contact: Henk.Schers@radboudumc.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Bekijk ook Profielfilm eerstelijns zorgateliers:
Literatuur
1. De Maeseneer J, et al. From ‘patient’ to ‘person’ to ‘people’: the need for integrated, people centered health care. International Journal of Person Centered Medicine, 2012; 3: 601-4.
2. Van Weel C, De Maeseneer J, Roberts R. Integration of Personal and Community Health Care. The Lancet. 2008; 372: 871-2.
3. Art B, De Maeseneer J, De Roo L. Towards Unity for Health Utilising Community-Oriented Primary Care in Education and Practice. Educ Health 2007; 20 (2); 74.
4. Terpstra J, Moerman M. Doorontwikkelen van een instrument voor wijkanalyse, Nijmegen, AMPH-IGB, maart 2013.
5. VWS, Notitie Hervorming van Langdurige zorg, bij kamerbrief Hervorming langdurige zorg, naar een waardevolle toekomst, april 2013.

















H.O. Wiggerts
revalidatiearts, AMSTERDAM Nederland
Interessant maar de cijfers zijn ongeloofwaardig. Is Nijmegen-Noord werkelijk the place to be voor mensen met een academisch opleidingsniveau? Moeten de data in het histogram wellicht worden gespiegeld? Als dat geldt voor opleidingsniveau, hoe zit h...et dan met de betrouwbaarheid van de overige data en grafieken?
Henk Schers
Huisarts, Nijmegen
In Nijmegen Noord wonen inderdaad relatief veel mensen met een hoog opleidingsniveau. Dat komt omdat een groot deel van Noord een nieuwe Vinex-wijk is in een wat hoger koop- en huursegment, en er relatief veel jonge hoogopgeleiden met kinderen of kin...derwens naar deze wijk verhuizen. Of ze dit ervaren als "the place to be" weet ik niet, maar de cijfers kloppen dus wel degelijk.
HJ Schers, huisarts, auteur
H.O. Wiggerts
revalidatiearts, AMSTERDAM Nederland
Interessant maar de cijfers zijn ongeloofwaardig. Is Nijmegen-Noord werkelijk the place to be voor mensen met een academisch opleidingsniveau? Moeten de data in het histogram wellicht worden gespiegeld? Als dat geldt voor opleidingsniveau, hoe zit h...et dan met de betrouwbaarheid van de overige data en grafieken?