Indicatoren: wat telt is de uitkomst
1 reactiekwaliteit
Santeon meet kwaliteit kankerzorg aan de hand van dagelijkse praktijk
Santeon, het landelijke samenwerkingsverband van zes topklinische ziekenhuizen, ontwikkelde uitkomstindicatoren voor longkanker en prostaatkanker en toetste deze retrospectief. Dat leverde leerzame inzichten op, vertellen longarts Schramel en uroloog Van Basten.
Goede kwaliteitsnormen vormen een benchmark voor behandelaars en bieden inzicht aan patiënten, verzekeraars en andere betrokkenen. Diverse organisaties hebben al indicatoren ontwikkeld, vooral ook in de oncologie. Bekend zijn bijvoorbeeld de normen van Soncos (Stichting Oncologische Samenwerking). Deze zijn echter slechts ten dele evidencebased en bovendien gericht op het proces, zoals wacht- en doorlooptijden. Die zijn weliswaar makkelijk meetbaar, maar raken niet de kern van de zorgkwaliteit: wat draagt de zorg bij aan de levenskwaliteit, de gezondheid en de levensduur van de patiënt? Dat is wat patiënt en behandelaar willen weten. In Nederland bestonden tot dusver nog geen breed gedragen evidencebased uitkomstindicatoren voor de oncologische zorg.
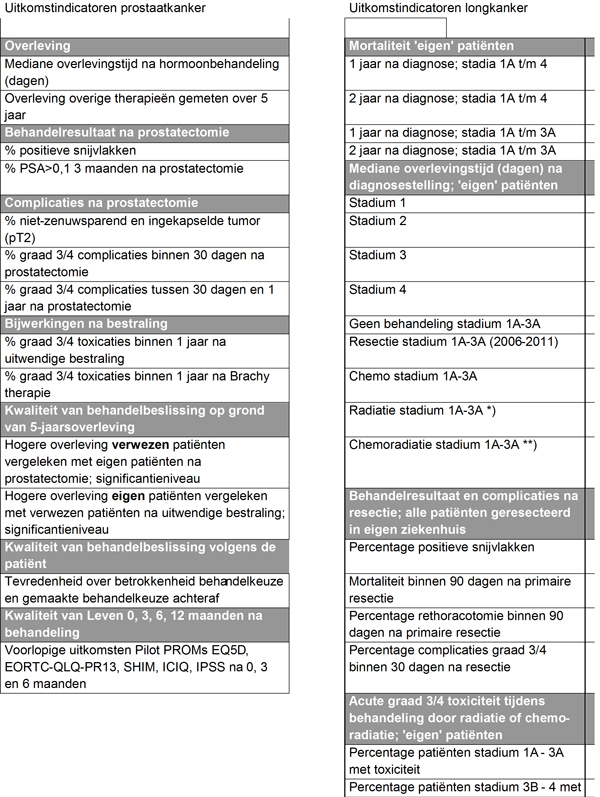
In 2012 is het Santeon-project Zorg voor Uitkomst van start gegaan. Daarin hebben we, samen met onze wetenschappelijke verenigingen, patiëntenorganisaties en anderen, uitkomstindicatoren ontwikkeld voor behandeling van prostaatkanker en longkanker (zowel de kleincellige als de niet-kleincellige vorm). De indicatoren zijn door een internationale wetenschappelijke adviesraad getoetst. Het zijn beknopte sets geworden, die goed aansluiten bij de dagelijkse praktijk.
Impliciete aannames
Bij de ontwikkeling van onze set uitkomstindicatoren zijn wij uitgegaan van de Value Based Health Care methodologie (VBHC) van Harvard-econoom prof. Michael E. Porter. Bij hem staat het begrip waarde (value) centraal, 'niet als abstract ideaal of als codewoord voor bezuinigingen', maar als meetbaar doel van de zorg. Waarde definieert Porter vanuit de patiënt als 'uitkomst in verhouding tot kosten'. Het zorgproces wordt zo een Care Delivery Value Chain, waarin alle activiteiten zijn opgenomen die waarde bieden aan de patiënt, van preventie en diagnostiek tot behandeling en nazorg.
Porters heldere kijk bood houvast bij het bespreken van mogelijke uitkomstindicatoren. Je komt dan ook de gewoonten en impliciete aannames van je beroepsgroep tegen. Voor een uroloog is het bijvoorbeeld heel legitiem om te willen weten hoeveel bloedverlies tijdens een prostatectomie is opgetreden. Je kunt erover twisten hoe je dat meet, maar dat bloedverlies lijkt belangrijk, totdat je je afvraagt: kan het de patiënt achteraf veel schelen? Het antwoord is: waarschijnlijk niet. Hij wil weten of hij na de operatie zijn urine nog kan ophouden, of hij nog een erectie kan krijgen, en natuurlijk wat zijn overlevingskansen zijn. Bloedverlies tijdens de operatie is dan ook niet meegenomen als uitkomstcriterium. Een vergelijkbare afweging geldt voor luchtlekkage na een thoracotomie. De uiteindelijke impact op de patiënt is kleiner dan bijvoorbeeld een heroperatie voor welke indicatie dan ook en wat telt is de uitkomst. In samenspraak met klinische en methodologische experts en belanghebbenden – patiënten, verzekeraars – is zo een lange opsomming van mogelijke indicatoren stapsgewijs teruggebracht tot een beknopte lijst, die gericht is op overleving, complicaties, bijwerkingen van behandelingen, kwaliteit van behandelbeslissing en kwaliteit van leven bij verschillende categorieën patiënten met prostaat- of longkanker. De indeling naar ernst van de aandoening volgt daarbij de criteria zoals de TNM-classificaties die binnen de betreffende beroepsgroepen gebruikelijk zijn.
Retrospectief
Een set indicatoren heeft pas waarde als deze in de klinische praktijk relevante verschillen blootlegt. Om dat voor onze sets in kaart te brengen, hebben we allereerst een retrospectief onderzoek uitgevoerd. Voor longkanker werden de patiënten in het St. Antonius Ziekenhuis en Catharina Ziekenhuis tussen 2005 en 2011 bekeken, voor prostaatkanker analyseerden we ook de gegevens van patiënten uit het Canisius-Wilhelmina Ziekenhuis. Zo'n retrospectief onderzoek zegt niet alles over de huidige kwaliteit van zorg, want in de onderzoeksperiode zijn er op verschillende gebieden ingrijpende veranderingen geweest. Maar elk reëel verschil is natuurlijk aanleiding om kritisch te kijken naar het hele proces. De indicatoren zijn nu berekend voor de deelnemende ziekenhuizen en alle resultaten zijn vanaf 7 februari beschikbaar op de website van Santeon.
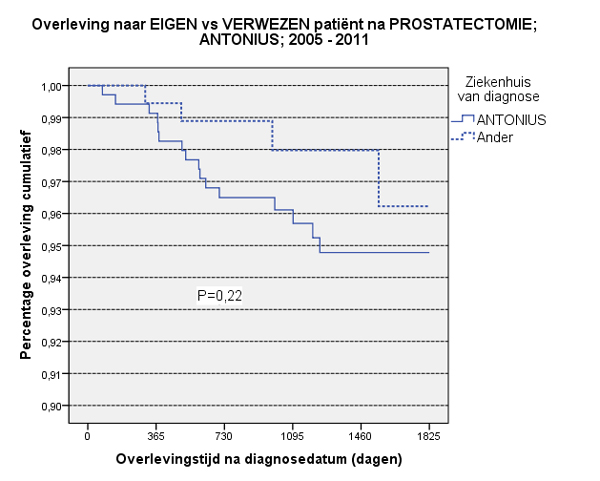
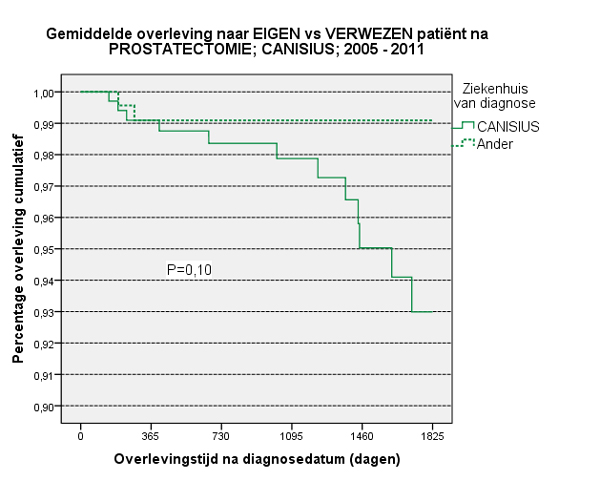
Soms kan een kwaliteitsverschil adequaat verklaard worden door de casemix, soms is nader onderzoek gewenst. Zo lijken er verschillen te bestaan tussen eigen en door andere ziekenhuizen verwezen patiënten met prostaatkanker. In het St. Antonius Ziekenhuis (p= 0,22) en het Canisius-Wilhelmina Ziekenhuis (p=0,10) is de vijfjaarsoverleving van verwezen patiënten die een radicale prostatectomie ondergaan iets beter. (zie figuren) De p-waarde geeft de mate van significantie aan; meestal wordt een grens aangehouden van p = 0,05, zodat deze uitkomsten ook op toeval kunnen berusten. Het is niet aannemelijk dat er een kwaliteitsverschil zit in de operatieve behandeling, maar mogelijk spelen verschillen in indicatiestelling een rol, waarbij urologen uit verwijzende ziekenhuizen minder vaak geneigd zijn om te kiezen voor radicale prostatectomie.
Bij de radiotherapie is wel een significant verschil gevonden. Van de drie ziekenhuizen beschikt alleen het Catharina Ziekenhuis over een eigen afdeling Radiotherapie. Bij uitwendige bestraling blijkt de vijfjaarsoverleving van de eigen patiënten significant beter te zijn dan die van verwezen patiënten (p=0,05). De uitkomsten kunnen een reden zijn om eens met de verwijzende collega's in overleg te gaan over de indicatiestelling bij verwijzing.
Meedoen
Wij streven naar brede implementatie van onze uitkomstindicatoren en naar de ontwikkeling van indicatoren voor andere vormen van kanker. Het komende jaar gaan ook de andere Santeon-ziekenhuizen retrospectief meten. Op uitnodiging van zorgverzekeraar Achmea, die in ons project voor longkanker vertegenwoordigd is, sluiten daarnaast ziekenhuizen van buiten onze groep zich bij deze boeiende exercitie aan. Kwaliteitsmetingen winnen immers aan waarde naarmate meer instellingen deelnemen. Een set uitkomstindicatoren is bovendien nooit 'definitief'. In de toepassing blijkt welke indicatoren informatief zijn. Het meten en evalueren van uitkomsten is een continu werk in uitvoering, dat als het goed is onderdeel wordt van ons dagelijks werk.
De retrospectieve analyses hebben bijgedragen aan de verdere verfijning van de medische uitkomstindicatoren. Het verzamelen van de gegevens verloopt ten dele via de medische dossiers, maar ook de patiënt wordt actief betrokken. Op vaste tijdstippen beantwoorden de patiënten een digitale vragenlijst. Deze is zo beknopt mogelijk gehouden, maar is wel gericht op verschillende terreinen, zoals kwaliteit van leven, ziektegerelateerde functies, ervaren gezondheid, et cetera. We zijn uiteraard heel benieuwd wat er uit de komende metingen komt. Wordt vervolgd in elk geval!
dr. Franz Schramel, longarts St. Antonius Ziekenhuis, Utrecht / Nieuwegein
dr. Jean-Paul van Basten, uroloog Canisius-Wilhelmina Ziekenhuis, Nijmegen
Santeon meet kwaliteit kankerzorg aan de hand van dagelijkse praktijk
contact: l.van.den.boogaard@santeon.nl ; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Aan het project Zorg voor Uitkomst namen naast de auteurs de volgende personen deel: dr. ir. Wim van den Bosch, sr. adviseur kwaliteit & verantwoording, St. Antonius Ziekenhuis, de longartsen dr. Judith Herder, St. Antonius Ziekenhuis en dr. Ben van den Borne, Catharina Ziekenhuis en de urologen dr. Harm van Melick, St. Antonius Ziekenhuis, dr. Eric Vrijhof, Catharina Ziekenhuis en dr. Rik Somford, Canisius-Wilhelmina Ziekenhuis.
De onderzoeksresultaten zullen worden gepresenteerd op 7 februari, tijdens het symposium Zorg voor Uitkomst: www.zorgvooruitkomst.nl en zijn ook te vinden op zorgvooruitkomst.nl/uitkomstenboek2013.pdf
Overleving prostaatkanker
De figuren tonen de vijfjaarsoverleving na prostatectomie voor alle patiënten met prostaatkanker, gediagnosticeerd in de periode 2005-2011, van het St. Antonius Ziekenhuis resp. Canisius-Wilhelmina Ziekenhuis. Onderscheid is gemaakt naar de eigen patiënten en de voor operatie verwezen patiënten afkomstig van een ander ziekenhuis. De grafieken zijn niet gecorrigeerd voor verschillen in casemix. De verwezen patiënten hebben een betere overleving dan de eigen patiënten, maar het verschil is niet significant: p=0,22 resp. p=0,10.
















A.P.M.G. Kroonen
arts, NIJMEGEN
Het is zeer de moeite waard om het Santeon “Uitkomstenboek 2013” nader te bestuderen. Er is veel geïnvesteerd om meer zicht te krijgen op uitkomsten van zorg, en dat levert ook veel op. De voorzitter van de NFK, Anemone Bögels, roept op om de beschik...bare informatie zo goed mogelijk bruikbaar te maken voor patiënten. Daarvoor bestaan ook al veel mogelijkheden. Er zijn patiëntenwijzers, patiëntenverenigingen bieden veel materiaal zoals patiëntenboeken evenals persoonlijke ondersteuning. Sommige ziekenhuizen zoals Isala hebben Patienteninformatiedossiers (PID’s) op hun website staan, die patiënten helpen op hun route door de zorg.
Die oproep van de NFK is zeer terecht. Misschien is de vergelijking tussen ziekenhuizen helemaal niet het belangrijkste. Dat vergelijken moeten de ziekenhuizen vooral zelf doen, en uiteraard zorgen dat ze voldoen aan de eisen die wij in Nederland stellen. Vervolgens gaat het vooral om het maatwerk: de afstemming van de behandeling op de individuele patiënt. Maatwerk levert veel op, voor patiënten en voor ziekenhuizen. Daarbij nemen patiënten steeds vaker een actieve rol (RVZ: “Samen beter kiezen”).
De komende jaren is dat waarschijnlijk de grootste succesfactor in de zorg: hoe betrekken wij de patiënt optimaal bij het eigen zorgproces? Daar wordt namelijk iedereen beter van!