Wat is pijn?
Misvattingen leiden tot overbehandeling en onnodige kosten
4 reacties
Stijgende zorgkosten hebben veel oorzaken. Overbehandeling is er een van. Dit kan alles te maken hebben met verkeerde interpretaties van het verschijnsel pijn, en in het bijzonder chronische pijn.
Het meestvoorkomende symptoom binnen de gezondheidszorg is pijn. Het is vaak de eerste klacht waarmee een patiënt zich meldt in de zorg. De opvattingen over pijn zijn vaak nog gebaseerd op oude en incorrecte verklaringsmodellen. Hetgeen leidt tot onjuiste conclusies na diagnostiek en tot niet-zinvolle behandelingen, oftewel tot overbehandeling.
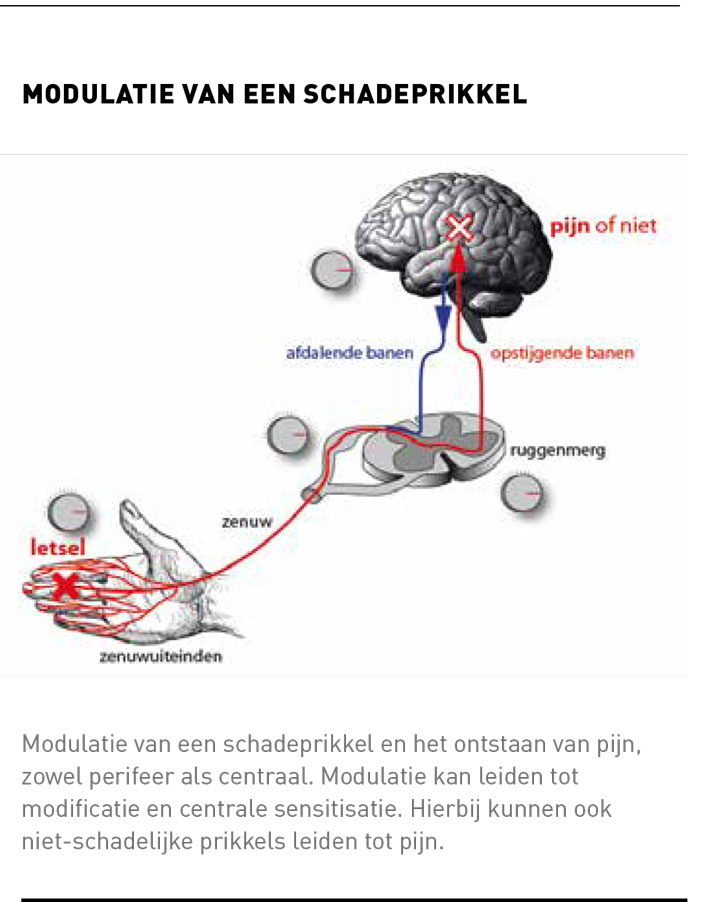
We onderscheiden drie soorten pijn, elk met andere onderliggende redenen. De eerste is nociceptieve pijn. Deze kan ontstaan doordat, als gevolg van schade ergens in het lichaam, een schadesignaal naar het brein wordt gestuurd. De mate van pijn wordt maar ten dele door de mate van schade bepaald; zo kan er ondanks schade geen pijn zijn of bij geringe schade ernstige pijn. De intensiteit van pijn wordt altijd gemoduleerd in het centrale zenuwstelsel (zie figuur). Een tweede soort pijn is neuropathische pijn. Hierbij is er schade in het zenuwstelsel zelf, waardoor pijn kan ontstaan. Ten slotte is er de chronische pijn. Dat is pijn die ontstaat zonder lichamelijke schade of blijft bestaan als de schade al hersteld is.
Pijn zit altijd tussen de oren
Chronische pijn
Naar schatting één op de vijf Nederlanders heeft last van chronische pijn. De kosten hiervan, direct en indirect, worden geraamd op 20 miljard euro, meer dan kanker en hart- en vaatziekten bij elkaar!
Bij chronische pijn zien we vaak dat leermechanismen van het zenuwstelsel leiden tot overgevoeligheid en dus pijn. De term chronische pijn is niet echt een goede term, want ondanks dat deze pijn bij veel patiënten vaak lang duurt, kan kortdurende pijn ook heel goed zonder lichamelijke schade ontstaan en kan chronische pijn ook overgaan. Tegenwoordig gebruiken we voor pijn zonder onderliggende schade vaak de term nociplastische pijn of centrale sensitisatie.
De groep patiënten met chronische pijn – laten we deze term nog maar even gebruiken – krijgt, hoewel er geen onderliggen de schade is, toch allerlei medische onderzoeken om lichamelijke schade te vinden of uit te sluiten. Veelal ook omdat patiënten dit zelf graag willen, of zelfs eisen. Zo krijgen patiënten soms jarenlang onderzoeken en behandelingen die niet helpen of slechts voor de korte termijn.
Hoe komt dit? Gaan patiënten er te vaak van uit dat pijn altijd een lichamelijke oorzaak heeft? En kunnen artsen hun niet goed uitleggen dat chronische pijn niet kan worden verklaard door schadesignalen? Of kennen zorgverleners het verschil tussen de typen pijn niet? Natuurlijk is de diagnosticering soms complex en willen we geen dingen over het hoofd zien, maar duidelijk is dat er veel misconcepties bestaan over oorzaken van pijn, zowel bij zorgverleners als in onze maatschappij. Hieronder volgen enkele veelvoorkomende misvattingen die leiden tot verkeerde interpretaties en daarmee onjuiste behandelingen.
1. Pijn zit niet tussen de oren
Ons lichaam kan geen pijn voelen zonder ons brein. Sterker nog, pijn zit altijd tussen de oren. Het lichaam zelf kan namelijk geen pijn produceren: wanneer je bijvoorbeeld je grote teen stoot, voel je pijn door activiteit in je hersenen. Dit geldt natuurlijk voor elke vorm van waarnemen – zien doen we bijvoorbeeld ook met ons brein, niet zozeer met onze ogen.
De uitspraak ‘pijn zit tussen je oren’ is dus feitelijk juist.
Vaak hebben patiënten echter het gevoel dat dat betekent dat ze zich aanstellen of dat de pijn niet echt is. Dit laatste is pertinent onjuist en bovendien kwetsend voor mensen die, soms erg lang, met pijn moeten leven. Het is met name bij chronische pijn van belang uit te leggen hoe pijn ontstaat, dat ook als er geen schadesignalen meer zijn, pijn kan blijven bestaan door veranderingen in het perifere en centrale zenuwstelsel, en dat als je ergens pijn voelt dat niet altijd betekent dat op die plek ook ‘het probleem’ zit.
2. Pijn wordt veroorzaakt door lichamelijke schade
Dit lijkt een logische gedachte, die bovendien door veel zorgverleners en patiënten wordt gevolgd. Het is alleen niet waar. Aanpassingen in het brein kunnen ook pijn veroorzaken. Zo kan het brein bijvoorbeeld gevoeliger worden voor pijn. Lichte druk of een aanraking kunnen dan al tot pijn leiden zonder onderliggende schade. Zo weten we dat pijn een zeer veelvoorkomend symptoom is bij een burn-out of stress, bij depressie en bij slaapproblemen. Niet iedereen met chronische pijn heeft een dergelijk psychologisch probleem, maar chronische pijn zonder lichamelijke schade kan heel goed verklaard worden.
Het komt ook bij steeds meer mensen voor. Bij hen heeft medisch onderzoek of lichamelijke behandeling geen zin. De effecten zijn matig, veelal kortdurend en soms kunnen goed bedoelde behandelingen iatrogene factoren worden, dus medeoorzaak van de pijn. Bijvoorbeeld verkeerde interpretatie van lichamelijk onderzoek, onnodige operaties of onjuist gebruik van medicatie. Het is dus van belang dat een hulpverlener zo vroeg mogelijk integrale diagnostiek verricht, in het besef dat pijn ook zonder onderliggende schade kan bestaan.
De misvattingen over chronische rugpijn zijn eindeloos
3. Pijn is altijd een teken van bedreiging voor het lichaam
Als een patiënt met pijn op het spreekuur komt, bijvoorbeeld bij de huisarts, wordt er onderzoek gedaan naar de mogelijke oorzaken. Eventueel met een doorverwijzing naar een specialist in het ziekenhuis. Dit is in sommige gevallen erg belangrijk; je zou maar een bedreigende aandoening hebben die onopgemerkt blijft.
Helaas is bij veel patiënten dit type onderzoek vaak onnodig of te eenzijdig gericht op het uitsluiten van schade aan het lichaam. Zeker langer bestaande pijn verdient een brede, integrale kijk op de mogelijke oorzaken, met oog voor zowel somatische als psychosociale factoren. Als er geen somatische verklaringen zijn is het belangrijk om de patiënt duidelijk te maken dat pijn heel goed kan bestaan zonder schade aan het lichaam.
4. Je hoeft geen pijn te lijden!
Dit lees je helaas vaak, maar het klopt simpelweg niet. Pijn is een van de moeilijkst behandelbare symptomen en niet voor niets lijden er zoveel mensen aan chronische pijn; sommige al erg lang. Prikken, pillen, of een operatie – het zijn vaak niet-zinvolle behandelingen voor deze groep, ze kunnen zelfs de klacht juist verergeren. Bekend is bijvoorbeeld de toenemende pijngevoeligheid door langdurig gebruik van opiaten (morfine). Het advies ‘baat het niet, dan schaadt het niet’ gaat hier dus zeker niet op.
5. Rug recht houden, buikspieren aanspannen
Veel chronische pijn zit in de rug. De misvattingen daarover zijn eindeloos. Neem: ‘Je wervels staan scheef’, ‘Je houding is niet goed’, ‘Koop een nieuw matras’, ‘Je buikspieren goed aanspannen’, ‘Zorg ervoor dat je ergonomisch zit’, ‘Rug rechthouden en vooral niet te veel vooroverbuigen’, ‘De zenuw platspuiten’, of ‘Laat een röntgenfoto of MRI maken van je rug.’ En de ergste: ‘Als niets helpt, laat je dan opereren.’
Dit soort bekende misconcepties over pijn en lagerugpijn leiden tot specifieke (over)behandelingen, verzoeken om diagnostiek met als gevolg hoge zorgkosten. Hierdoor doen zeer veel zorgverleners puur lichamelijke onderzoeken, worden er onnodig veel scans gemaakt en worden er allerlei langdurende somatische behandelingen aangeboden met discutabele verklaringsmodellen. Verwacht de patiënt dit? Of weten zorgverleners nog niet beter? Het is in ieder geval tijd voor een maatschappelijke heroverweging.
Meer kennis
Hoe dan verder? Het is van belang dat zorgverleners en patiënten begrijpen dat 1. pijn een veelvoorkomende en soms heftige, langdurige klacht is en 2. pijn kan ontstaan als gevolg van lichamelijke schade, maar dat er, zeker bij langer bestaande pijn, vaak andere verklaringen zijn, zoals de beschreven aanpassingen in het zenuwstelsel (centrale sensitisatie). De processen die ten grondslag liggen aan die verklaringen begrijpen we niet volledig, maar gelukkig steeds beter. Centrale sensitisatie kan versterkt worden door verschillende factoren, zoals psychosociale, maar ook ten aanzien van leefstijl – roken, slaap en voeding. Soms zal een puur lichamelijke behandeling uitkomst bieden, soms zal een psychosociale aanpak noodzakelijk zijn. Bij chronische pijn betreft het vaak een combinatie van deze twee.
Meer kennis, bij zowel zorgverleners als patiënten, over het herkennen van deze pijntypes, met name chronische pijn, is van groot belang. Te weten dat er verschillende verklaringen zijn voor pijn, zorgt er hopelijk voor dat mensen eerder de juiste oorzaken en behandelingen voor hun klachten vinden. Daarbij bestaan er goede uitlegmodellen om patiënten gerust te stellen over hun pijn. Veel hiervan is in 2017 beschreven in een zorgstandaard chronische pijn.1
Laten we overbehandeling voorkomen en zorgen dat patiënten sneller starten met de behandeling die nodig is voor hun herstel.
Auteur
prof. dr. Paul van Wilgen, fysiotherapeut, psycholoog en epidemioloog, werkzaam bij Transcare, VU Brussel en onderzoeksgroep Pain in Motion
Contact
cc: redactie@medischcontact.nl
Voetnoot
1.(PAiN) PAiN. Zorgstandaard Chronische Pijn, Dutch Pain Society en Samenwerkende Pijnpatiënten naar een Stem. 2017.
















Rob Smeets
Revalidatiearts, hoogleraar revalidatiegeneeskunde, Son
Dit is een mooi en helder overzicht dat ik helemaal onderschrijf. Het zou goed zijn als medisch adviseurs van zorgverzekeraars deze informatie ook tot zich nemen en hiernaar gaan handelen zodat mensen waarbij bijdragende psychosociale factoren spelen... ook meteen op de juiste plek worden gezien en behandeld en niet eerst door een hele reeks niet zinvolle (niet doelmatige) behandelingen en onnodige diagnostiek worden geloodst en niet juist zinvolle pijnrevalidatie worden onthouden. Het is uiterst zorgelijk om te moeten ervaren hoe je als zeer ervaren medisch specialist overruled wordt door mensen die veel te weinig kennis op dit gebied lijken te hebben of wellicht uit budgettaire overwegingen handelen. Dit laatste is al helemaal onterecht om omdat deze patiënten juist nog veel meer kosten (met name maatschappelijke kosten) zullen genereren.
Hopelijk kan leidraad Chronische Pijn een mooie bijdrage leveren om de zorg voor deze kwetsbare groep patiënten te verbeteren en beter af te stemmen.
Ronald Meijer
revalidatiearts-bewegingsagoog-epidemioloog, Malden
Uitstekend artikel van Paul van Wilgen, inclusief de verwijzing naar de Zorgstandaard Chronische Pijn. Voor mij is de rol van de huisarts cruciaal om de patiënt in een zo vroeg mogelijk stadium goede voorlichting te geven over zijn/haar pijn. Daar pa...tiënten vaak in hun dagelijkse activiteiten worden belemmerd en indien dit niet verbetert, moet sneller als nu gebruikelijk is een interventie plaatsvinden, die vooral praktisch is en de patiënt weer op weg helpt zijn activiteiten op te pakken. Ergotherapie in de eerste lijn is mijns inziens hiervoor het geschiktst. Deze discipline beschikt over ergonomische kennis, die van belang is voor het weer oppakken van alledaagse- en beroepsactiviteiten. Bij stagnatie in de vooruitgang is een analyse van biomedische, psychologische en sociale onderhoudende factoren aangewezen, waarbij ook professionele factoren -d.w.z. hoe wij als behandelaar opereren- niet vergeten moeten worden.
Wim Jacobs
huisarts, Ottersum
Schitterend artikel. We weten het wel, maar hebben meer scholing nodig om dit goed aan de patiënt uit te leggen.
Daarnaast bemoeien zich vele "zorgverleners " met de patiënt die vaak wil horen wat hem/haar het beste uitkomt.
Hoe meer "zorgverleners..." zich ermee bemoeien des te beroerder wordt het.
I. Nanninga
Arts, Groningen
Naar mijn ervaring kan het maken en met de patient bespreken van een rontgenfoto soms schadelijker zijn dan de afwijking die te zien is.
De uitleg dat er bijvoorbeeld kraakbeen is verdwenen, een wervel is ingezakt, of iets scheef staat maakt dat d...at lichaamsdeel als "kapot" wordt ervaren en moet worden beschermd. Dit wakkert de bewustwording van de pijn op een ongelofelijke manier aan. En tegelijkertijd ook de mechanismen die het getroffen lichaamsdeel "beschermen" . Op de korte termijn goed, op de lange termijn met averechts effect. Tegelijkertijd kan de overtuiging dat het probleem is opgelost zorgen dat het systeem kalmeert. Getuige het succes van (placebo) behandelingen, welk effect ook bij gangbare werkzaam geachte behandelingen altijd ook een rol spelen.