Opgenomen in het basispakket
Plaats een reactieKostenbeheersing door gepast gebruik van de zorg
De sterk stijgende kosten in de gezondheidszorg gecombineerd met noodzakelijke bezuinigingen leiden tot een kritische blik op het basispakket en mogelijk tot pijnlijke pakketmaatregelen. Dit noopt tot hernieuwde aandacht voor een gepast gebruik van zorg.
In het advies Kiezen en delen van de commissie-Dunning uit 1991 wordt de term gepast gebruik al gebezigd.1 Kort gezegd wordt hiermee bedoeld dat ondoelmatig, nodeloos of zinloos medisch handelen moet worden beperkt. De criteria noodzakelijkheid, effectiviteit en kosteneffectiviteit – samen de bekende trechter van Dunning – kunnen dit bewerkstelligen. Het College voor Zorgverzekeringen (CVZ) heeft de taak deze criteria toe te passen op het te verzekeren zorgaanbod.2
Meer aandacht voor gepast gebruik van zorg heeft consequenties voor bestaande en innovatieve zorg. Zorg die wordt vergoed maar waarover vragen rijzen wat betreft de genoemde criteria, zal vaker dan nu gebeurt, tegen het licht worden gehouden en eventueel uit het basispakket verdwijnen. Ook innovatieve interventies moeten voldoen aan deze criteria voordat ze ten laste van de basisverzekering kunnen komen.
De continue glusocemonitor dreigt ongepast
te worden gebruikt
De continue glucosemonitor (CGM) is een voorbeeld van innovatieve zorg waarvoor geldt dat ongepast gebruik op de loer ligt. Maar door het gezamenlijk optrekken van beleidsmakers en partijen in het veld is een strategie voor gepast gebruik van dit hulpmiddel tot stand gekomen.
Op tijd gewaarschuwd
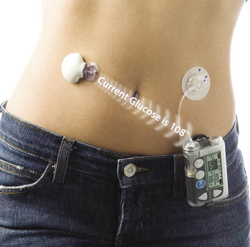
CGM is een nieuw hulpmiddel voor diabetespatiënten. Met behulp van een subcutaan geplaatste sensor wordt het glucosegehalte van het interstitiële weefsel gemeten. Dit is gecorreleerd aan de plasmaspiegel. Door continue meting worden trends – bijvoorbeeld in de richting van hypoglykemie – zichtbaar en kan de patiënt tijdig worden gewaarschuwd dat ontregeling dreigt. Bij moeilijk instelbare diabetes kan CGM het aantal zelfmetingen via een vingerprik flink reduceren. CGM is al een aantal jaren op de markt, maar maakte tot voor kort geen deel uit van het basispakket.
Voor patiënten is het een aantrekkelijk hulpmiddel. De fabrikant speelde hierop in met marketingtechnieken direct gericht op de patiënt. Soms werd de sensor gratis verstrekt; voor het toebehoren moest wel worden betaald. Sommige zorgverzekeraars of zorgaanbieders financierden incidenteel de kosten. Dit is om meerdere redenen onwenselijk. In de eerste plaats kan er sprake zijn van willekeur. Het gevolg kan ook zijn dat er geen invloed of controle van de behandelende arts is op beschikbaarheid en gebruik van de sensor, waardoor niet altijd adequate begeleiding mogelijk is. De onduidelijkheid over wie de kosten moest dragen, was bovendien buitengewoon vervelend voor patiënten en heeft geleid tot klachten bij zorgverzekeraars en vragen in de Tweede Kamer.
De Nederlandse Diabetes Federatie (NDF) en het CVZ hebben in de afgelopen periode samengewerkt om een verantwoorde introductie van CGM in het basispakket én gepast gebruik van deze zorg mogelijk te maken.3 Het belangrijkste aandachtspunt was hoe de effectiviteit van dit hulpmiddel kon worden geoptimaliseerd.
Effectiviteit en veiligheid
Voor enkele categorieën patiënten is aangetoond dat CGM leidt tot een verbeterde regulatie van de diabetes. Dit betreft kinderen, zwangeren en sommige volwassenen met een langdurig slechte instelling. Vrijwel altijd gaat het om type 1 diabetes, alleen bij zwangeren zijn ook type 2 patiënten onderzocht. Uit vrijwel alle studies blijkt dat de effectiviteit vooral afhangt van een goede selectie, educatie en begeleiding van patiënten. Dit betekent dat deze innovatie alleen tot het pakket kan worden toegelaten als daarvoor duidelijke criteria zijn geformuleerd.
De NDF heeft een protocol opgesteld om goede selectie, educatie en begeleiding van patiënten te verwezenlijken. Bij de selectie gaat het om algemene criteria zoals het gebruik van de insulinepomp, een goed verlopen proefperiode met een sensor, voldoende educatiemogelijkheden, adequate zelfmeting en voldoende motivatie. En om specifieke criteria als frequente opnames vanwege ketoacidose, evidente hypo unawareness, jonge kinderen en zwangeren met diabetes.
Daarnaast heeft de NDF criteria opgesteld voor een evaluatie van het gebruik van CGM. Dat zou onder meer moeten leiden tot een vermindering van het aantal hypoglykemieën met ten minste 30 procent bij de indicatie hypo unawareness, een afname van het HbA1c met minstens 0,5 procentpunt bij een langdurig slechte instelling of een afname van de kans op macrosomie bij zwangerschap. Het niet bereiken van dergelijke doelen zal reden moeten zijn om de begeleiding van de patiënt te intensiveren of zelfs het CGM-gebruik te beëindigen.
Het is duidelijk dat voor een optimale effectiviteit en kosteneffectiviteit van dit hulpmiddel er eisen worden gesteld aan de patiënt en aan het begeleidende team. Zo moet het diabetesteam uit vertegenwoordigers van verschillende disciplines bestaan (waaronder in ieder geval medische, verpleegkundige en klinisch psychologische expertise), voldoende ervaring hebben met intensieve insulinetherapie en een adequate 24-uursbereikbaarheid kunnen garanderen. De NDF is hierover met de beroepsverenigingen (inwendige geneeskunde, kindergeneeskunde) in gesprek.
Financiering
Deze gestructureerde instroom van nieuwe zorg in het basispakket maakt evaluatieonderzoek mogelijk. De criteria voor de indicaties, gewenste uitkomsten en begeleiding zijn helder omschreven en hebben een breed draagvlak. Maar er moeten nog wel enige hobbels worden genomen, voordat er daadwerkelijk kan worden geëvalueerd. Daarvoor moet er geld zijn en moet het leveren van de zorg worden gekoppeld aan deelname aan het onderzoek.
Bij veel interventies bestaan vragen
over de effectiviteit van zorg en kosten
Het CVZ en de meeste veldpartijen zijn voorstander van een vorm van voorwaardelijke financiering. Dat houdt in dat zorg wordt vergoed, mits tegelijkertijd gegevens worden verzameld over (kosten)effectiviteit.4 Immers, bij veel interventies – of het nu gaat over bestaande of innovatieve zorg – bestaan vragen over effectiviteit van zorg en kosten, vooral op de lange termijn. Dergelijke onzekerheid kan – zeker nu de pakketcriteria strikter zullen worden toegepast – verwijdering van zorg uit of vertraagde instroom in het basispakket tot gevolg hebben. Als het gaat om zorg die voor een beperkte indicatie wel waardevol of veelbelovend is, is dit een onwenselijke ontwikkeling. Voorwaardelijke financiering kan nuttige informatie opleveren over wel of niet terechte indicaties, effectiviteit en kosteneffectiviteit zonder de toegang tot de zorg te belemmeren en op die manier bijdragen aan gepast gebruik van zorg. De Zorgverzekeringswet voorziet hier nog niet in, maar uit het nieuwe regeerakkoord maken we op dat een wetswijziging wordt overwogen om voorwaardelijke financiering mogelijk te maken. Met of zonder wettelijk kader, duidelijk is dat er geen extra geld beschikbaar komt. Daarom is het primair de taak van veldpartijen – in het bijzonder zorgaanbieders en zorgverzekeraars – om afspraken te maken over de koppeling van financiering van zorg aan evaluatieonderzoek. Op beperkte schaal wordt dit al gedaan, bijvoorbeeld door afspraken over de lokale productiegebonden toeslag of via de Beleidsregel Innovatie van de Nederlandse Zorgautoriteit. Uit diverse signalen blijkt dat de bereidheid om gezamenlijk op te trekken als het gaat om voorwaardelijke financieringsconstructies en gepast gebruik van zorg flink toeneemt. De noodzaak tot kostenbeheersing en doelmatig gebruik van middelen wordt door alle partijen gevoeld. Ook onderzoeksorganisatie ZonMw wil de subsidieprogramma’s meer afstemmen op dit type beleidsrelevante vragen. Daardoor wordt voorwaardelijke financiering van zorg gecombineerd met onderzoekssubsidies van ZonMw een kansrijke manier om zorg die anders uit het basispakket zou moeten of niet voor instroom in aanmerking komt, toegankelijk te maken en zo ervaring en kennis op te doen.
Beheerste introductie
Er moet meer aan kostenbeheersing worden gedaan in de zorg. Dus moet ook het zorgaanbod beter worden beheerst, maar wel zonder de toegang tot die zorg voor mensen die het nodig hebben, te blokkeren. Hiervoor is een juiste indicatiestelling essentieel, bij voorkeur vastgelegd in richtlijnen en protocollen. Daarnaast is het basispakket gebaat bij een goede regeling voor voorwaardelijke financiering van (innovatieve) zorg.
Vooral voor innovatieve zorg geldt dat een beheerste introductie, bij voorkeur gekoppeld aan evaluatieonderzoek, bijdraagt aan passend gebruik van collectieve middelen. Dit kunnen we alleen bereiken door goede samenwerking van beleidsmakers en veldpartijen. De strategie rond de introductie van CGM is hiervan een goed voorbeeld.
dr. Gerry Ligtenberg, arts M & G, College voor Zorgverzekeringen
prof. dr. Mark Kramer, internist, medisch afdelingshoofd Inwendige Geneeskunde VU Medisch Centrum, voorzitter Commissie Opinie en Kennis Nederlandse Diabetes Federatie
Correspondentieadres: gligtenberg@cvz.nl; c.c.: redactie@medischcontact.nl.
Geen belangenverstrengeling gemeld.
Samenvatting
- Vanwege de bezuinigingen is er hernieuwde aandacht voor gepast gebruik van zorg: het beperken van nodeloos of zinloos medisch handelen.
- Bij innovatieve zorg bestaat vaak veel onduidelijkheid over de (kosten)effectiviteit.
- Door de instroom in het basispakket te koppelen aan zowel een indicatie- en kwaliteitsprotocol als aan evaluatieonderzoek, wordt gepast gebruik bevorderd.
- Dit vergt goede samenwerking tussen beleidsinstanties en zorgverleners.
- De strategie voor de introductie van continue glucosemonitoring is hiervan een goed voorbeeld.
Literatuur
1. Commissie Keuzen in de zorg. Kiezen en delen, advies in hoofdzaken. Ministerie van Welzijn, Volksgezondheid en Cultuur. Rijswijk, 1991.
2. College voor Zorgverzekeringen. Pakketbeheer in de praktijk. Rapport no. 277. Diemen, 2009.
3. De Nederlandse Diabetes Federatie (NDF) is de koepel van organisaties gericht op de zorg voor mensen met diabetes. Zij verenigt zorgverleners, wetenschappers en mensen met diabetes.
4. College voor Zorgverzekeringen. Voorwaardelijke financiering ten behoeve van een verantwoord pakket. Rapport no. 283. Diemen, 2009.
Zwart-witboek van NefeMed betreffende de beste zorgoplossingen met toepassing van medische hulpmiddelen en technologie.
<strong>Klik hier voor een PDF van dit artikel</strong> Meer MC-artikelen over dit onderwerp:
- Er zijn nog geen reacties















