Ziekenhuissterfte geografisch bepaald
Plaats een reactieLimburgers overlijden vaker in ziekenhuis dan Groningers
In Groningen, Friesland en Zeeland is de ziekenhuismortaliteit opvallend veel lager dan in Brabant en Limburg. Dat blijkt uit onderzoek van het VUmc, Nivel en het St. Antonius Ziekenhuis. Het lijkt erop dat in sommige regio’s het ziekenhuis als plaats om te overlijden meer wordt gemeden dan in andere regio’s.
De hospital standardised mortality ratio (HSMR) als indicator voor kwaliteit van zorg staat sterk in de belangstelling. In 2011 werden deze gestandaardiseerde sterftecijfers van Nederlandse ziekenhuizen voor het eerst openbaar gemaakt (zie kader).1 Dit veroorzaakte veel discussie, onder meer omdat de HSMR op dit moment nog onbetrouwbaar is voor het onderling vergelijken van ziekenhuizen door de wisselende kwaliteit van de onderliggende Landelijke Medische Registratie (LMR) en de invloed van andere vertekenende factoren.2-5 Een vertekenende factor die nog niet in de discussie is betrokken, is het mogelijk optreden van regionale religieuze en culturele verschillen, zoals de voorkeur van patiënten om in het ziekenhuis te overlijden – of juist niet.
Kader
Wat we al weten over de HSMR
De hospital standardised mortality ratio (HSMR) is een maat voor ziekenhuissterfte. Deze wordt berekend door de waargenomen sterfte binnen een ziekenhuis (bij 50 veelvoorkomende diagnosegroepen) af te zetten tegen de te verwachten mortaliteit. Daarbij wordt gecorrigeerd voor factoren die de kans op overlijden beïnvloeden zoals patiëntkenmerken, en klinische aspecten zoals comorbiditeit en mate van urgentie. Een hoge HSMR kan wijzen op vermijdbare sterfte en zou een prikkel moeten zijn voor kwaliteitsverbetering.
Ziekenhuizen moeten sinds 2010 werken met de HSMR, maar zijn niet verplicht de cijfers openbaar te maken. De Nederlandse Vereniging van Ziekenhuizen (NVZ) en de Nederlandse Federatie van Universitair Medische Centra (NFU) publiceerden de getallen over het jaar 2010.1 Ziekenhuizen mochten vorig jaar zelf bepalen of zij de HSMR van 2011 zouden openbaren. Dat deed tot nu toe slechts een minderheid.
Er is al jaren discussie over de waarde van deze zogenaamde uitkomstindicator. Critici wijzen erop dat ziekenhuizen verschillend registreren: zolang dat niet uniform gebeurt, is vergelijking niet zinvol. Daarnaast is de vraag of er wel voor voldoende factoren wordt gecorrigeerd. Andere partijen zeggen dat het instrument in de afgelopen jaren verbeterd is, en dat verkeerde registratie een probleem van de ziekenhuizen zelf is. SB
Postcodeziekenhuismortaliteit
Om meer zicht te krijgen op deze mogelijke regionale variatie hebben wij in plaats van gestandaardiseerde sterftecijfers per ziekenhuis (HSMR), gestandaardiseerde sterftecijfers per tweecijferig postcodegebied berekend (postcodeziekenhuis-SMR of PSMR). Dat is een maat voor de kans dat inwoners van een postcodegebied overlijden bij een klinische opname. We hebben gebruikgemaakt van gegevens uit het jaar 2009, afkomstig van de LMR, het Centraal Bureau voor de Statistiek en het Sociaal Cultureel Planbureau. Van de negentig postcodegebieden moesten we er elf uitsluiten wegens onvolledigheid van de LMR-gegevens.
We berekenden de postcodeziekenhuis-SMR door het aantal inwoners van een postcode-
gebied dat in 2009 in een (willekeurig) ziekenhuis overleed, te delen door de statistisch te verwachten ziekenhuissterfte – op basis van sociaaldemografische kenmerken – van inwoners van dat gebied in dat jaar. Daarna hebben we de uitkomsten genormaliseerd op 100. Dat wil zeggen dat 100 staat voor de gemiddelde mortaliteit.
Bij de berekening van de HSMR wordt behalve voor sociaaldemografische kenmerken ook gecorrigeerd voor klinische opnamekenmerken (opnamediagnose, comorbiditeit en opname-urgentie).3-5 Omdat patiëntenpopulaties per postcodegebied wat dit betreft onderling veel minder van elkaar verschillen dan patiëntenpopulaties per ziekenhuis, hebben we dat bij de berekening van de PSMR niet nodig geacht. Er kunnen wel regionale verschillen in morbiditeit optreden, maar in tegenstelling tot een ziekenhuispopulatie is een populatie van een woongebied niet samengesteld op grond van klinische opnamemerken van individuen.
figuur 1.
Spreiding
De resultaten van de berekeningen zijn weergegeven in figuur 1. De spreiding van de PSMR-uitkomsten over de 79 onderzochte postcodegebieden bedroeg 63-124. In noordelijke regio’s en in Zeeland bleek de postcodeziekenhuismortaliteit relatief laag. Van de vijftien gebieden met een PSMR onder de 90 waren er dertien met een significant verlaagde waarde. In het midden en zuidoosten bleek de postcodeziekenhuismortaliteit relatief hoog. Alle elf gebieden met een PSMR van meer dan 110 vertoonden een significant verhoogde waarde.
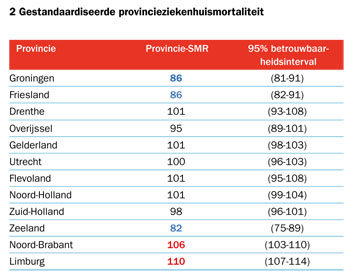
Om de mogelijke clustering van hoge dan wel lage ziekenhuismortaliteit in kaart te brengen, hebben we deze ook berekend per provincie (zie figuur 2). De kans op overlijden bij klinische opname bleek afhankelijk van de provincie waar de opgenomen patiënt woonde. De gestandaardiseerde ziekenhuismortaliteit varieerde van een gunstige 82 (Zeeland) en 86 (Groningen en Friesland) tot een ongunstige 110 (Limburg). Dit betekent dat een Limburger bij klinische opname in een willekeurig Nederlands ziekenhuis een 28 procent (110/86=1,28) hogere overlijdenskans heeft dan een Groninger of een Fries, rekening houdend met sociaaldemografische verschillen.
Regionale variatie in opnamedichtheid (aantal opnames gedeeld door aantal inwoners) is overwogen als verklaring voor de regionale variatie in ziekenhuismortaliteit, maar er werd geen correlatie gevonden.
In of buiten het ziekenhuis
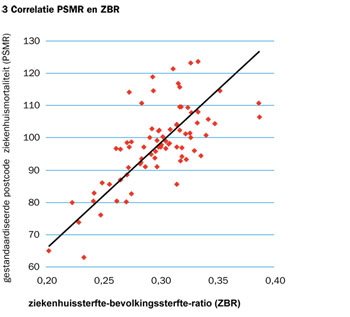
Behalve naar de postcodeziekenhuis-SMR en de provincie-SMR hebben we ook gekeken naar het percentage sterfgevallen per regio dat in het ziekenhuis plaatsvindt. Hiervoor deelden we per postcodegebied het aantal inwoners dat in 2009 in een ziekenhuis overleed door het totale aantal sterfgevallen in dat jaar. Deze ratio noemden wij de ziekenhuissterfte-bevolkingssterfte-ratio (ZBR).
De ZBR bleek te variëren van 0,20 tot 0,39 (bij score 0 zou niemand in het ziekenhuis overlijden en bij score 1 iedereen). Lage scores (<0,25) traden op in de postcodegebieden Zuidhorn, Groningen, Franeker, Dokkum, Apeldoorn en Zierikzee. Hoge scores (>0,34) traden op in Almere, Veldhoven, Eindhoven en Lelystad.
De correlatie tussen de ZBR en de PSMR is weergegeven met de Pearson-correlatiecoëfficiënt, die aangeeft in welke mate een variatie in ZBR gelijk opgaat met een variatie in PSMR. Er bleek een middelsterke correlatie tussen beide parameters; de Pearsoncoëfficiënt bedroeg 0,70 (zie figuur 3).
De vraag is of er een causaal verband is tussen de beide parameters en zo ja: welk verband? Veroorzaakt bijvoorbeeld mindere kwaliteit van ziekenhuiszorg voor inwoners van een bepaald postcodegebied een hogere PSMR en als gevolg daarvan relatief meer mensen die overlijden in het ziekenhuis (hogere ZBR)? Zijn er verschillen in beschikbaarheid van mantelzorg en hospicebedden die de ZBR beïnvloeden, en daarmee ook de PSMR? Of zijn er factoren, zoals religie en familiecultuur, waardoor overlijden in het ziekenhuis in sommige regio’s bij voorkeur wordt vermeden en de ZBR en PSMR beide lager uitvallen? Hier is geen eenduidig antwoord op te geven. Veel rode en blauwe postcodegebieden in figuur 1 zijn echter geconcentreerd in grotere geografische verbanden. Dat suggereert dat er bepaalde geografische krachten spelen die ziekenhuismortaliteit beïnvloeden.
95-plussers
De resultaten in de leeftijdscategorie 95 jaar en ouder bevestigen dit idee. In 2009 overleden in Nederland 698 mensen van 95 jaar of ouder in een ziekenhuis, op een totaal van 4.921 zieken-
huisopnames. Daarmee vormt dit de leeftijdscategorie met de hoogste ziekenhuismortaliteit: 14 procent. In 5 van de 79 onderzochte postcodegebieden overleden alle 95-plussers echter buiten het ziekenhuis. Het betreft de noordelijke regio’s Bolsward, Franeker, Drachten, Roden en Zuidhorn, waar in totaal 119 mensen van 95 jaar en ouder buiten het ziekenhuis overleden. Voor ieder van deze vijf postcodegebieden bedroeg de postcodeziekenhuismortaliteit in deze leeftijdscategorie dus 0 procent. Wel werden 95-plussers uit deze postcodegebieden 78 maal klinisch opgenomen, maar allen werden levend ontslagen. Dat kan erop duiden dat het ziekenhuis als plaats van overlijden in deze regio’s bij voorkeur wordt gemeden.
Ter vergelijking: van de inwoners in postcodegebied 31 (Schiedam, Vlaardingen) overleden in 2009 in diezelfde leeftijdscategorie 11 patiënten in een ziekenhuis op een totaal van 39 opnames (postcodeziekenhuismortaliteit 28 procent). Buiten het ziekenhuis overleden 56 mensen in diezelfde leeftijdscategorie.
Vertekend beeld
Dit onderzoek laat zien dat geografie van invloed is op de ziekenhuismortaliteit. Dat fenomeen kan een sterk vertekenend effect hebben op de mortaliteitsstatistiek van ziekenhuizen en bemoeilijkt zodoende de interpretatie ervan.
De mate waarin regionale verschillen in familiecultuur, religie, eerstelijns- en mantelzorg, kwaliteit van ziekenhuiszorg, ontslag-beleid en morbiditeit bepalend zijn voor de ziekenhuismortaliteit, dient nader te worden onderzocht. Pas daarna – gezien de grote verschillen – kunnen we de HSMR’s van individuele zieken-huizen zinvol interpreteren en met elkaar vergelijken.
dr. ir. Wim van den Bosch, senior adviseur kwaliteit & verantwoording, St. Antonius Ziekenhuis, Nieuwegein
prof. dr. Maarten Boers, hoogleraar klinische epidemiologie, VU medisch centrum, Amsterdam
prof. dr. Cordula Wagner, bijzonder hoogleraar patiënt-veiligheid in de gezondheidszorg, VU medisch centrum, Amsterdam; programmaleider Kwaliteit, Nivel, Utrecht
Correspondentieadres: w.bosch@antoniusziekenhuis.nl; c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Lees ook:
- Ziekenhuizen publiceren gedetailleerde sterftecijfers (nieuws 25 maart 2013)
- Patiëntenmix beïnvloedt HSMR
- Schommelende sterftecijfers
- Een onrijp instrument
- Sterftemaat is valide instrument
- Sterfte als maat voor kwaliteit
Voetnoten
1. Website NFU: Absolute en gestandaardiseerde sterftecijfers 2010 (PDF)
2. HSMR 2010 Methodological report. Website CBS.
3. Bosch WF van den, Roozendaal KJ, Silberbusch J, Wagner J. Variatie in codering patiëntgegevens beïnvloedt gestandaardiseerd ziekenhuissterftecijfer (HSMR). Ned Tijdschr Geneeskd 2010; 154: A1189.
4. Pieter D, Kool RB, Westert GP. Beperkte invloed gegevensregistratie op gestandaardiseerd ziekenhuissterftecijfer (HSMR), Ned Tijdschr Geneeskd 2010; 154; A2186.
5. Bosch WF van den. Proefschrift: De HSMR beproefd: aard en invloed van meetfouten bij het bepalen van het gestandaardiseerde ziekenhuissterftecijfer. VU-DARE 2011.


- Er zijn nog geen reacties


















