‘Yes, ik heb lyme!’
8 reactiesArtsen sturen borreliosepatiënt ten onrechte naar psychiater
Nadat hij vijftien jaar lang voor aansteller was uitgemaakt, vond Erwin Kompanje zélf zijn diagnose: chronische neuroborreliose. Antibiotica verlosten hem daarna van zijn klachten. ‘Gewone patiënten krijgen dit veel lastiger voor elkaar, en dat baart mij grote zorgen.’
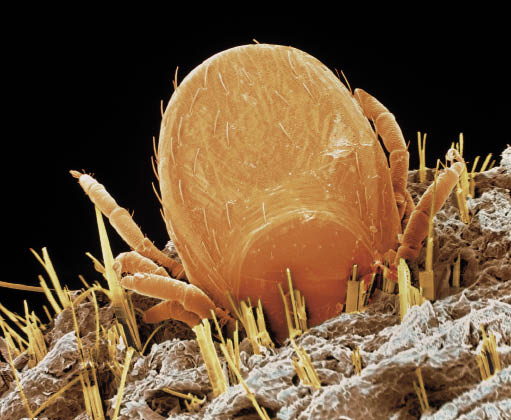
Het was in 1989 dat ik in Wales een doodgereden das van de weg in de berm legde. Tientallen teken liepen over zijn kop en poten. Daarna ook over mijn handen. Ik veegde ze af en controleerde mijn armen op achterblijvers.
In de week erna ontwikkelde zich een rode plek op mijn rechterdij. Ik kreeg koorts en mijn rechterknie zwol op tot de grootte van een kinderhoofd. Terug in Nederland maakte ik een afspraak bij een reumatoloog. Ik vertelde van de das en de rode plek en noemde de ziekte van Lyme, maar dat wuifde hij weg. Lymeartritis kwam volgens hem in Nederland niet voor, en ook niet in Engeland, dus daarom kon het niet. Het was een non-specifieke artritis. Hij tapte driemaal vocht uit de knie en injecteerde corticosteroïden in het gewricht. Daarna ging de artritis over.
Na verloop van jaren ontwikkelde ik allerlei aspecifieke klachten. Allereerst kreeg ik paresthesieën in mijn armen. Volgens mijn fysiotherapeut kwam dat door een verkeerde houding resulterend in een functionele vertebrobasilaire insufficiëntie (FVBI). Na vele vruchteloze trek- en duwsessies aan hoofd en wervels hebben we afscheid van elkaar genomen. Wel hebben we tijdens het gemanipuleer leuke gesprekken gevoerd. Dat dan weer wel.
De paresthesieën werden soms minder, maar volledig weg waren ze nooit. Daarnaast ontwikkelde zich een tinnitus, een constante fluittoon in mijn rechteroor. Een kno-arts concludeerde dat mijn buis van Eustachius wat nauw was. Dat zou de tinnitus verklaren. Hij hoefde mij niet terug te zien, zei hij.
Naast de paresthesieën en tinnitus kreeg ik heftige pijnscheuten in armen, nek en rug. Enige weken later had ik een vaag zeurend gevoel in mijn rechterwang en -kaak. Ik belde mijn fysiotherapeut met de vraag of deze verschijnselen bij de FVBI horen. Ja, zei die, verschijnselen
in het verzorgingsgebied van de nervus trigeminus hoorden daarbij. Ik moest maar op mijn houding letten.
Dus naast paresthesieën en tinnitus had ik nu ook een halfbakken trigeminusoverprikkeling. En toen was het nog niet klaar. De volgende klacht was plotseling optredende duizeligheid. Soms had ik er weken geen last van, dan ineens een hele week wel.
Dysautonomie
Vanaf 2001 kwam de ellende frequenter. Ik voelde me vaak echt beroerd en had daarna een soort brain fog. Ik kreeg concentratie- en geheugenproblemen, moest frequent en veel urineren en soms duurde het dagen voordat ik me weer een beetje redelijk voelde. Ook kreeg ik bizarre aanvallen van dysautonome verschijnselen. Daarbij gingen mijn beenspieren plotseling ongecontroleerd trillen, had ik moeite met ademhalen, zuchtte en gaapte ik de hele tijd en rook ik geuren die er niet waren.
Vooral over dat laatste maakte ik me zorgen. Zou ik temporale epilepsie hebben? Dat kan ernstige oorzaken hebben, zoals een tumor in de temporaalkwab. Ik maakte daarom weer een afspraak bij een neuroloog. Die liet een eeg en een MRI-scan maken. Er bleek niets ernstigs te zien in mijn temporaalkwabben, maar er zaten wel twee aspecifieke wittestoflaesies elders in mijn brein. Mogelijk was één daarvan een klein herseninfarct. In afwachting van een CT-scan ging ik aan de Ascal.
Naar de psychiater
Op de CT-scan was niets afwijkends te zien en de Ascal kon weer gestaakt worden. Maar wat had ik dan? Volgens de neuroloog moest ik maar eens een afspraak bij een psychiater maken. Hij leek teleurgesteld en ik was verbijsterd. De verschijnselen hadden geen fysieke oorzaak.
Ik hield ondertussen paresthesieën, pijn, tinnitus, duizeligheid, dysautonome aanvallen, trigeminusklachten en een raar gevoel in mijn linkerbeen. Sigarettenrook rook ik twee dagen later nog steeds. Op mijn buik en flank ontwikkelden zich vier handgrote huidafwijkingen en in mijn hersenen had ik twee aspecifieke wittestoflaesies.
Omdat de klachten niet weggingen, maakte ik ze tot een ondergeschikt onderdeel van mijn leven. In de zomer van 2003 overviel mij echter ineens weer een golf van dysautonome klachten. Het leken paniekaanvallen, maar ze duurden daarvoor wel erg lang – soms wel drie uur. En waarom zou ik een paniekstoornis hebben? Om zeker te zijn liet ik me weer door een ervaren neuroloog onderzoeken. Hij kwam duidelijk geïrriteerd tot de conclusie dat ik leed aan het hyperventilatiesyndroom. Ik moest maar in een zakje blazen. En ook hij zei dat ik naar een psychiater moest. Dat deed ik niet, want ik voldeed volgens mijzelf niet aan de DSM-criteria. Maar mijn klachten werden alleen maar erger.
Morfea
Op een avond in augustus 2005 zat ik nog laat met m’n laptop op schoot te zoeken in PubMed. Ik dacht ineens aan mijn artritis in 1989 en typte ‘panic disorder’ en ‘lyme’ in. Tot diep in de nacht heb ik publicaties gelezen over chronische neuroborreliose en het brede scala aan neuropsychiatrische verschijnselen dat daarmee gepaard gaat.1 2 Het leek of ik mijn eigen leven sinds 1990 in de publicaties beschreven zag.
De dag erna heb ik een afspraak gemaakt bij een neuroloog die ik nog kende uit het Erasmus MC. Ik vertelde van de tekenbeet, de artritis en de aspecifieke neurologische klachten. ‘Ik denk dat ik chronische neuroborreliose heb, wil je dat voor mij bewijzen’, vroeg ik. Hij twijfelde, maar kende mij als een nuchter mens en stemde in. Er werd bloed afgenomen en hij deed een lumbaalpunctie. Zowel serum als liquor bleek positief voor borreliose.
Ik verliet de spreekkamer met een recept voor een maand intraveneuze antibiotica. Voor de ingang van het ziekenhuis belde ik naar huis. ‘Yes, ik heb lyme!’, zei ik enthousiast. Zo blij was ik met mijn diagnose.
In augustus 2006 waren de neurologische klachten over. Alleen de huidafwijkingen waren er nog. Die leken sterk op morfea, en in PubMed vond ik artikelen waarin de link werd gelegd tussen morfea en borreliose.3 4 De dermatoloog lachte mij uit en deed een huidbiopsie waaruit morfea bleek. ‘Zie je wel, gewoon morfea, geen lyme’, zei hij tevreden.
‘Huidafwijkingen bij borreliose reageren niet op ceftriaxon, maar wel op oraal doxycycline. Zullen we dat toch eens proberen’, vroeg ik eigenwijs, waarop ook de dermatoloog me het voordeel van de twijfel gaf. Ik slikte twee weken doxycycline, en drie maanden later waren alle morfeaplekken verdwenen. De dermatoloog geloofde zijn ogen niet. Gelukkig hebben we vooraf en achteraf foto’s gemaakt, handig voor op internationale dermatologiecongressen.
Ontkenning
In de Nederlandse CBO-richtlijn Lyme-borreliose wordt bij chronische neuroborreliose de behandeling voorgesteld zoals ik hem heb ontvangen. Andere invloedrijke richtlijnen, zoals de Amerikaanse IDSA, ontkennen echter het bestaan van chronische borreliose. Antibiotica hebben volgens hen alleen maar zin in de eerste weken, daarna niet meer. Belangenverstrengeling tussen auteurs van de richtlijnen en verzekeringsmaatschappijen is verondersteld, en er zijn Amerikaanse artsen geschorst omdat zij patiënten voor chronische borreliose behandelden.5 Bovendien weigeren redacties van medische toptijdschriften publicaties die het bestaan van chronische neuroborreliose bevestigen. Hierdoor krijgt onder meer het bestaan van een cysteuze vorm van chronische borreliose niet de aandacht die het verdient.6
De terechte angst bestaat dat vele patiënten met chronische aspecifieke klachten claimen dat zij chronische neuroborreliose hebben, met onnodige diagnostiek en behandeling tot gevolg. Door de vage multisysteemklachten is de ziekte immers moeilijk te onderscheiden van bijvoorbeeld het chronischevermoeidheidssyndroom of een paniekstoornis. Maar het mag natuurlijk niet zo zijn dat alle patiënten met dit soort klachten direct onder deze noemers worden weggeschreven zonder dat chronische borreliose is overwogen.
Zelfingenomenheid
Ik, een medisch geschoolde wetenschapper met goede algemene kennis en sociale vaardigheden, werd door diverse specialisten als aansteller weggezet omdat er geen lichamelijke oorzaak te vinden was. Ik heb tot mijn verbijstering en verontrusting hierbij schaamteloze zelfingenomenheid van specialisten gezien. Daarnaast ervoer ik bij hen een ernstig gebrek aan moderne kennis over de pathofysiologie van paniekstoornis en wat we vroeger hyperventilatie noemden. De artsen waren nauwelijks op de hoogte van het bestaan van chronische neuroborreliose en van het feit dat de ziekte goed te behandelen is.6-8
Ik hield hardnekkig aan, er stellig van overtuigd een somatische aandoening te hebben. Vijftien jaar na de tekenbeet stelde ik uiteindelijk zélf de diagnose en wist ik twee artsen over te halen om mij te behandelen, waarna vrijwel alle klachten verdwenen. ‘Gewone’ patiënten zullen dit veel lastiger voor elkaar krijgen, en dat baart mij grote zorgen. Zij worden naar huis gestuurd met ‘diagnoses’ als de overgang, hyperventilatie of hypochondrie, en blijven vervolgens met klachten rondlopen.
Hun aantal zal bovendien groeien; doordat
acute borreliose steeds vaker voorkomt, is ook een toenemend aantal patiënten met chronische borreliose te verwachten. Het is daarom wenselijk dat artsen chronische neuroborreliose gaan (h)erkennen en patiënten de behandeling geven die ze verdienen.
dr. Erwin J.O. Kompanje,
klinisch ethicus intensive care, Erasmus MC Rotterdam
Correspondentieadres: erwinkompanje@me.com
c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Samenvatting
- Chronische (neuro)borreliose kenmerkt zich door chronische aspecifieke klachten en wordt in veel gevallen niet herkend.
- Artsen ‘diagnosticeren’ chronische (neuro)borreliose vaak als overgangsklachten, hyperventilatie, chronischevermoeidheidssyndroom of hypochondrie.
- Gezien de toename van het aantal patiënten met acute borreliose, is een toename van het aantal patiënten met chronische borreliose te verwachten.
- Met name neurologen en reumatologen dienen zich op de hoogte te houden van diagnostiek en symptomen van chronische borreliose.
Referenties:
1. Fallon BA, Nields JA. Lyme disease: a neuropsychiatric illness. Am J Psychiatry 1994; 151: 1571-83.
2. Sherr VT. Panic attacks may reveal previously unsuspected chronic disseminated Lyme disease. J Psychiatric Pract 2000; 6: 352-6. Sherr VT. Panic attacks may be sign of Lyme disease. Psychopharmacology Update 2001; 12.
3. Weide B, Walz T, Garbe C. Is Morphoea caused by Borrelia burgdorferi? A review. Br J dermatology 2000; 142: 636-44.
4. Kaya G, Berset M, Prins C, Chavaz P, Saurat JH. Chronic borreliosis presenting with Morphea and Lichen sclerosus et atrophicus like cutaneous lesions. Dermatology 2001; 202: 373-5.
5. Zie de film Under Your Skin
6. Miklossy J, Kasas S, Zurn AD, McCall S, Yu S, McGeer PL. Persisting atypical and cystic forms of Borreliosis burgdorferi and local inflammation in Lyme neuroborreliosis. J Neuroinflammation 2008; 5: 40.
7. Biesiada G, Czapiel J, Sobczyk-Krupiarz I, Garlicki A, Mach T. Neuroborreliosis with extrapyramidal symptoms: a case report. Pol Arch Med Wewn 2008; 118: 314-7.
8. Roche-Lanquetot MO, Ader F, Durand MC, Carlier R, Defferriere H, Dinh A, Herrmann JL, Guillemot D, Perronne C, Salomon J. Enquête étiologique standardiee sur une cohorte de 30 patients atteints de troubles neurologiques et cognitifs chroniques après piqûre de tiques. Médicine et maladies infectieuses 2008; 38: 543-8.
MC-artikelen:
- J.S. Dubbelboer, Een veel gemiste aandoening: ziekte van Lyme vereist preventieve aanpak, Medisch Contact 2004; 59 (15): 582.
- I.L.E. Lutke Schipholt, Antibiotica versus afwachten: de beet van de teek, Medisch Contact; 60 (34): 1360


















A. Schipperijn
, Noordwijk
Mijn vader, jurist (lid Rechtelijke macht), had een hartgrondige pest aan medici: vanwege hun arrogantie. Dat vond ik niet leuk, maar ik ga hem steeds meer begrijpen. Het verhaal van dr Erwin J.O. Kompanje, klinisch ethicus I.C. Erasmus MC Rotterdam ...in M.C. van 2 juli j.l.: "Yes, Ik heb lyme!": bijna niet te geloven!! Plaatsvervangende schaamte heeft zich van mij meester gemaakt. Hij heeft het hele medisch metier eens goed op zijn grondvesten doen schudden. Het wordt tijd, dat wij, medici, allen eens goed bij ons zelf te rade gaan inzake onze arrogantie vanuit het verleden en het nú, om gezamenlijk in de toekomst te zorgen voor een sterk verbeterde naam van ons medisch beroep. Het bovenstaande verhaal: in één woord: schandelijk!!
A. Schipperijn, internist met pensioen.
Gerard Wolthuis
, Hardenberg
Prima stuk het geeft weer welke problemen mensen ondervinden met Lyme en zeker in de fase van de diagnose.
Ontkenning betekend ook dat wat er niet is kun je niet benoemen. Het is een houding van diverse artsen die op deze wijze patiënten te gemoed t...reden.
Zich niet afvragen of het ook mogelijk is dat het anders kan zijn. Het typisch koker denken van opleidingen van artsen. Zij worden niet meer uitgedaagd creatief te denken en te zoeken naar oplossingen.
Ik ben zelf ook lyme patiënt en herken veel van de dingen die er gebeuren.
Voldaan aan de norm (CBO) is het dossier gesloten.
Ada Howell-Spits
In mijn omgeving zijn uiteraard ook mensen waarbij de ziekte van Lyme is vastgesteld maar duidelijk is dat het ook heel anders kan gaan.
Dat kán niet!!
Meer onderzoek is zeker nodig en iedereen moet serieus genomen worden!
Heleen Hutink
, Maarssen
Geachte heer Kompanje,
In 2005 werd ik door een teek gebeten hoog tussen mijn benen. Omdat ik de EM niet herkende ben ik te laat naar huisarts gegaan. Deze stelde de goede diagnose en ik kreeg drie weken doxiciclyne 2x dgs 100 mgr. Daarna kreeg ik k...lachten, erge moeheid, hoofdpijnen aan een kant. Plotseling opzetten van de pijnen dat ik dagen niet kon lopen of opeens niet meer zitten. Oogklachten, oorpijnen, hevige pijnen in het gebit. enz. Na een lumbaal puctie in Mesos Utrecht: Mevrouw gefeliciteerd u heeft gelukkig geen Lyme. Daarna naar een laboratorium in Keulen gegaan. Positief op Lyme: Bij klachten een behandeling instellen. Deze brief naar mijn kuurarts-internist gestuurd in Slowakije. U moet zo spoedig mogelijk aan het infuus met AB. Wanneer ze in Holland niets doen kom dan naar Slowakije.
Mijn internist in het Mesos ging op de Keulse lab. uitslagen mijn geslachtsziekten bepalen. Negatief. Weer een lumbaalpunctie. De neuroloog vertelde wel antistoffen in het bloed gevonden, geen bacterie in het lumbaalvocht. Geen behandeling met de opmerking:Een teek kan geen kwaad ik ben ook wel eens gestoken... De internist behandelde me niet ook al vertelde ik dat de klachten toenamen en ik al eens met zeer heftige krampen en pijnen een huisarts moest consulteren in de avond. Komt u maar terug om bloed te prikken in crisis zodat we de bacterie kunnen vinden in het bloed. Die test is er nog steeds niet. Wanneer u niet kan lopen komt u langs met de ambulance.
Daarop al mijn gegevens opgevraagd en via via kwam ik in het Universiteits Ziekenhuis in Trnava- Slowakije terecht. De professor begreep niet dat ik in ons land niet behandeld werd.
Vier weken aan het infuus met ceftriaxon. De eerste week 2x per dag twee gram. De andere weken twee gram per dag. Tevens metrodinasol 3x p.d 500 mgr. twee weken tegen de cysten vorming.
Ik ben reuze opgeknapt.
Nu heb ik de co-infectie Yersinia. Weer in Keulen bloedonderzoek. Met de gegevens ben ik naar het UMC geweest. Alles onderzocht maar niet op de Yersinia. Gezond u hoeft niet terug te komen.
Via een arts in Duitsland en Slowakije wist ik dat ik behandeld moet worden.
Nu naar dr. Hoffman, Oosteinde Walborg kliniek in Amsterdam waar ik meteen op de Keulse testen 2x dgs.Ciprofloxacine 500mgr. kreeg.
Alles heb ik op eigen kosten betaald om beter te worden.
Yersinia moet in Duitsland worden aangemeld bij het Robert Koch instituut.
De ziekte van Lyme is een spook voor de zieken.
Met vriendelijke groeten Heleen Hutink
M.B
, Heemstede
Beste Heer Kompanje,
Ook ik loop al 6 jaar met de meest bizarre klachten.Krijg te horen dat ik chronisch vermoeid ben en dat het misschien wel tussen mijn oren zit.Bij bloedonderzoek bleek ik positief borrelia IGg te zijn maar er was niets meer aan ...te doen volgens de artsen.Ondertussen ben ik een vrouw van 50 die zich 80 voelt.Probeer gewoon in het leven te blijven staan blijf lachen maar voel me hondsberoerd.
Graag hoor ik wat van u misschien kunt u helpen of advies geven.
vr grt Mary Breure
Bart Coppens, waarnemend huisarts
, Sloten
Geachte collega
Met belangstelling heb ik uw artikel in MC gelezen, wat ik mis is een bezoek aan een goed huisarts.
Ik wil zeker niet beweren dat al mijn vakbroeders en zusters direkt de juiste diagnose en therapie zouden hebben, maar denk wel dat... het generalisme van de huisartsengeneeskunde mogelijk hier had kunnen bijdrage aan het vinden van de juiste diagnose.
Het blijft als medicus in zijn algemeenheid altijd moeilijk om om te gaan met eigen klachten( zeker als ze onduidelijk zijn zoals bij u), ik geeft er dan ook altijd de voorkeur aan om mij als zo gewoon mogelijke patient op te stellen, en liefst niet mijn professie te noemen, dit zouwel ens af kunnen leiden van een objectieve beoordeling van de klachten waar je me komt.
Verder kan ik mij niet aan de indruk ontrekken dat de richtlijnen voor behandeling van tekenbeten en borreliose wat aan de zuigige kant zijn, er lijkt een toename van het percentage besmette teken, en mischien ook wel van de kans op overdracht van de bacterie.
met collegiale groeten
Bart Coppens, waarnemend huisarts, Sloten, Friesland
M.M.C. van Buul
, VOORHOUT
De lijdensweg van collega Kompanje is een herkenbare. Ook in mijn vriendenkring ken ik een dergelijk geval, die, bij gebrek aan seropositiviteit en dientengevolge weigering van de AOV om bij deze vrijgevestigde specialist tot uitkering over te gaan, ...toch maar de diagnose CVE op zijn voorhoofd heeft laten plakken en zich naar de psycholoog heeft laten sturen.
Seronegatieve neuroborreliosis zou in circa 15% van de gevallen voorkomen. Voor deze groep patienten zou het wel eens kunnen zijn dat zij Kompanje's verhaal in het kwadraat doormaken.
mevr. Dr. MMC van Buul, nucleair geneeskundige
Voorhout
Henriëtte Zorg-Deleu
Geachte heer Kompanje,
Uw verhaal is voor ons heel herkenbaar; op dit moment zitten wij midden in de strijd om hulp te krijgen voor onze moeder (67 jaar oud). Zij heeft in 2002 een tekenbeet opgelopen en daar in eerste instantie geen aandacht aan g...eschonken.
Na verloop van tijd kreeg zij diverse vage klachten en werd door een homeopaat de ziekte van Lyme ontdekt, zij heeft toen van deze mevrouw medicijnen gekregen en wij hadden het idee dat de klachten minder werden.
In de loop der jaren heeft onze moeder nog veel meer vage klachten gekregen (waarvan werd gedacht dat deze verband hielden met cardiale problemen en problemen met haar zenuwstelsel), maar ieder onderzoek (de afgelopen 2 weken nog een radio-actief onderzoek in Nieuwegein en 24 uur met een 'hartkastje'), gedaan door de reguliere gezondheidszorg, loopt op niets uit.
Gisteren is bij haar (en natuurlijk ook bij ons) 'de bom gebarsten' omdat haar hoop gevestigd was op de laatste 2 onderzoeken en natuurlijk kwam daar ook niets uit; op dit moment is zij op een punt gekomen dat ze aangeeft zo niet verder meer te willen en kunnen leven (onze moeder is een zeer sterke vrouw, die eigenlijk nooit laat merken dat ze ergens last van heeft).
Bij ons als dochters kwam steeds de afgelopen week weer 'Lyme' naar boven; wij als 'leken' hebben ons aardig ingelezen de afgelopen tijd en komen eigenlijk tot de conclusie dat onze moeder (waarschijnlijk) chronische lyme heeft.
Waarom schrijven wij u, vraagt u zich misschien af. Uw verhaal sterkt ons in ons vermoeden (er zijn ontzettend veel overeenkomsten met uw verhaal) en onze strijd om de juiste arts(en) te vinden en geeft ons net even dat duwtje in de rug om door te vechten, bedankt hiervoor !!
Wij hopen dat bij u de Lyme in ieder geval onder controle is en wensen u verder alle goeds toe.
Hartelijke groet, mede namens mijn zussen,
Henriëtte Zorg-Deleu
Sliedrecht