Veel specialisten vinden: ‘Bovengrens voor medicijn-kosten is reëel’
1 reactie
Hoeveel mag de zorg voor één mens kosten? Politici lijken hun vingers niet te willen branden aan een maximumbedrag voor geneesmiddelen. Veel specialisten die vaak met dure medicijnen werken, wel. En zij zijn bezorgd over wat de toekomst zal brengen.
‘Mooi dat er momenteel zoveel nieuwe middelen voor nieuwe indicaties komen. Dat geeft hoop’, zegt een specialist die meedeed aan de Medisch Contact-enquête over dure geneesmiddelen. Het is ontegenzeglijk waar: voor patiënten met hepatitis C, uitgezaaid melanoom of de ziekte van Gaucher, om maar wat voorbeelden te noemen, zijn er sinds enkele jaren zeer hoopvolle behandelingen beschikbaar. Ze hebben één ding gemeen: het hoge prijskaartje. Hoe specifieker omschreven de indicatie, hoe zeldzamer de aandoening of de genetische mutatie, hoe duurder het geneesmiddel. Dagelijkse kost? Ja, zegt een oncoloog: ‘Ik kan me nauwelijks medicamenten voor de geest halen die minder dan 10.000 euro per jaar kosten.’
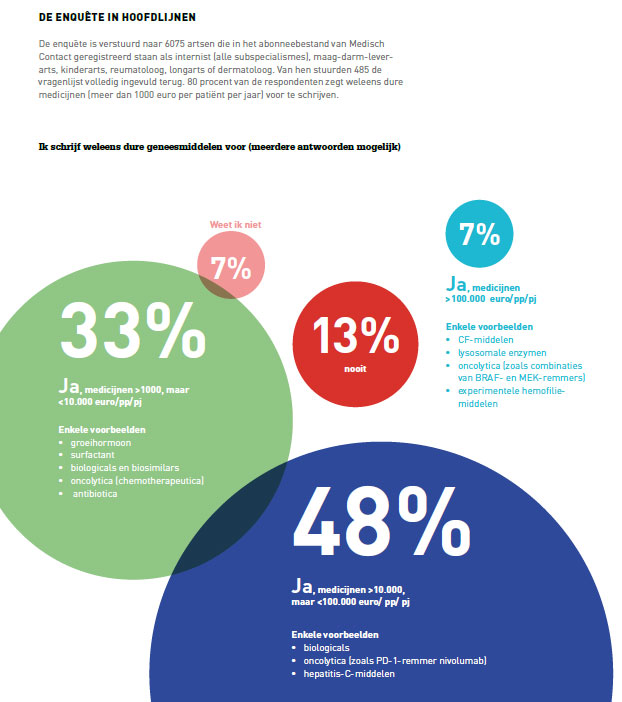
Medisch Contact stuurde een enquête over dure geneesmiddelen naar medisch specialisten die veel te maken hebben met dure medicijnen: internisten (alle subspecialismes), maag-darm-leverartsen, kinderartsen, reumatologen, longartsen en dermatologen. Van de 485 respondenten zegt 80 procent weleens dure medicijnen voor te schrijven. De specialisten werden uitgenodigd om hun antwoorden toe te lichten, en dat deden zij in groten getale.
Daarin komt nogal wat emotie vrij. Angst, bijvoorbeeld, voor wat nog gaat komen: ‘Het arsenaal aan effectieve, dure geneesmiddelen groeit harder dan het budget.’ En voor de gevolgen daarvan: ‘Het risico bestaat dat we patiënten met een potentiële indicatie voor dure geneesmiddelen aan de poort moeten gaan weigeren.’ Woede komt ook nogal eens voorbij: ‘We worden met zijn allen gegijzeld door de farmaceutische industrie, met hun belachelijke prijsstellingen.’
Geen beperkende factor
Op dit moment echter, lijken de kosten zelden een beperkende factor te zijn bij het voorschrijven van middelen die onze respondenten medisch nodig vinden. Voor het kwart dat weleens ‘nee’ moet verkopen, gaat het nogal eens om offlabelgebruik: ‘Waarbij er wel literatuurgegevens zijn van een goede respons.’ Zeker bij de oncolytica lijkt dit te spelen: ‘Die voor andere tumoren al bewezen zijn, en werkbaar bij dezelfde mutatie.’ Verder zijn kosten vooral bij nauw omschreven groepen een spelbreker. Bijvoorbeeld bij ouders ‘zonder financiële armslag’ die duurdere ADHD-medicatie niet (volledig) vergoed krijgen. Of bij onverzekerden met hepatitis C. Meerdere kinderartsen hebben een praktisch probleem, namelijk dat de dure ampullen te groot zijn voor hun patiënten, bijvoorbeeld die van canakinumab: ‘Kost 11.000 euro per ampul, en de farmaceut weigert een kleinere te maken.’ En dermatologen lopen aan tegen een forse bijbetaling voor patiënten als zij preparaten voorschrijven die de apotheker zelf moet bereiden.
Er is eerder constructief overleg dan een negatieve discussie
Soms is het budget ook aanleiding om naar een ‘groter en rijker’ centrum te verwijzen. ‘Voor kleine ziekenhuizen drukken dure middelen nu eenmaal sterk op de begroting.’ Eén op de vijf zegt vanwege de kosten weleens te hebben verwezen. Maar soms is het ook een kwestie van concentratie van zorg, eisen van zorgverzekeraars en onderlinge afspraken: voor bepaalde aandoeningen is behandeling alleen in academische centra mogelijk, of in andere expertisecentra.
Constructief overleg
Dat artsen zelden ‘nee’ hoeven te verkopen als het gaat om geïndiceerde middelen, is geen kwestie van geluk en vrijgevigheid. Specialisten en bestuurs-leden zijn veel tijd kwijt aan praten en beleid maken over geneesmiddelen. Ruim 40 procent van de respondenten zegt in ieder geval dat er in de eigen instelling vaak discussies over dure geneesmiddelen plaatsvinden tussen staf en bestuur. Ongeveer 30 procent weet het niet. Afgaande op de toelichtingen is het nogal eens een vast agendapunt, en is het eerder een constructief overleg dan een negatieve discussie. Menig ziekenhuis werkt met een aparte dure-geneesmiddelencommissie. ‘Het wordt als een gedeeld probleem ervaren, ik ervaar goede samenwerking op dit vlak.’ Een enkeling is kritisch, zoals deze specialist: ‘De raad van bestuur stelde dat elke patiënt kon worden omgezet op een biosimilar, terwijl dat niet de mening is van onze beroepsvereniging.’ Een ander vindt dat er geen sprake is van een inhoudelijke, gezamenlijke discussie, maar dat beleid van bovenaf wordt opgelegd. Het kan nog negatiever: ‘De staf wordt “erbij betrokken”, maar dat is vaak toch window-dressing, echt een machtsfactor heeft de staf onvoldoende.’
Druk op de begroting
Gelukkig voelt 96 procent van de artsen zich zelden of nooit onder druk gezet om een duur geneesmiddel niet te verstrekken vanwege de kosten. Daar liggen vaak heldere afspraken aan ten grondslag: ‘Wij houden ons aan de richtlijnen, laten patiënten afbouwen bij rustige ziekte, en zetten ze zo mogelijk over naar biosimilars.’ Of iets minder romantisch: ‘De raad van bestuur heeft gezegd dat overschrijdingen van het afdelingsbudget af gaan. Dus we moeten het zelf regelen.’ Zo’n budgetafspraak wordt door sommigen wel degelijk als druk gevoeld.
Het is een logische gedachte dat als artsen dure geneesmiddelen voorschrijven, dit drukt op de begroting. Leiden stijgende medicijnkosten tot bezuiniging op andere behandelingen in hun instelling? 39 procent weet het niet, 17 procent ziet dat niet gebeuren, 16 procent wel, en ruim een kwart is bang dat het in de toekomst gaat gebeuren. ‘Geld kun je maar één keer uitgeven’, immers. Directe voorbeelden worden niet genoemd, maar dat dure middelen steeds zwaarder op het budget drukken, wordt gevoeld. Men vreest vooral voor ‘druk op de formatie van ondersteunend personeel en paramedici’, en ziet ook dat er meer discussie is over de aanschaf van nieuwe apparatuur.
Taboe
Mogen kosten een rol spelen bij de beslissing om wel of niet te behandelen? Nee, zegt een derde deel. Niet dat in deze groep geen begrip is voor beperkingen, maar: ‘De arts stelt vast welke behandeling het beste is, ongeacht het kostenaspect. Wat ’t mag kosten is een politieke aangelegenheid.’ Natuurlijk wel, zegt de rest. Sterker nog: ‘Ik ben van mening dat dit een van de laatste taboes is die nog doorbroken moeten worden.’ En: ‘Kosten tellen ook mee in de balans van voor- en nadelen van een behandeling.’ Artsen in deze groep hebben het vaker over hun maatschappelijke verantwoordelijkheid, of anders gezegd ‘verantwoordelijkheid voor al die patiënten die een andere behandeling of andere vorm van zorg nodig hebben’. Want: ‘Het kan niet zo zijn dat al het geld alleen naar een kleine groep patiënten gaat.’ Veel artsen vinden ook dat er een afweging moet worden gemaakt tussen de kosten en de baten. ‘Bijvoorbeeld kijken naar levensverlenging en kwaliteit van leven.’ Oftewel: een quality-adjusted life year, een qaly.
Gaan we dan ook het maatschappelijk nut van de patiënt meewegen?
Moet er een bovengrens zijn aan hoeveel een qaly mag kosten? Nederlandse beleidsmakers lijken hun vingers er niet aan te willen branden, maar van deze specialisten vindt 63 procent dat een bovengrens goed zou zijn. Slechts één op de vijf is tegen, de rest heeft geen mening. Citaat van een voorstander: ‘Er moeten keuzes gemaakt worden en een maximumprijs per qaly is daar het best beschikbare instrument voor.’ Zowel voor- als tegenstanders zien in dat de prijs per qaly een gemankeerd instrument is: ‘Is 0,1 qaly voor tien patiënten hetzelfde als 1 qaly voor één patiënt?’ En: ‘Hangt af van leeftijd en wensen patiënt.’ Nog een angst: ‘Gaan we dan ook het maatschappelijk nut van de patiënt meewegen?’
Een arts is ronduit verdrietig dat de discussie over de ‘prijs die we bereid zijn te betalen maar niet van de grond komt. Iedereen duikt weg wanneer de vraag wordt gesteld, helemaal als er een dodelijk zieke patiënt ten tonele wordt gevoerd, die de retorische vraag stelt of hij/zij dan geen recht heeft op een goede behandeling.’
Niet de hoofdprijs
De laatste stellingen gingen over mogelijke manieren om de kosten van geneesmiddelen onder controle te houden. Ruim de helft ziet wel iets in het voorstel om Europese overheden, ziekenhuizen en universiteiten zélf medicijnen te laten produceren: ‘Waarom niet?’ 20 procent ziet daar geen heil in: ‘Schoenmaker blijf bij je leest.’ Of: ‘Dat kost de belastingbetaler mogelijk nog meer.’
Aan veel innovatieve geneesmiddelen ligt fundamenteel onderzoek ten grondslag, dat gefinancierd is door overheden en non-profitinstellingen. Zeven van de tien ondervraagde specialisten vinden dat die subsidiegevers eisen moeten stellen aan de kosten van een middel als dat dankzij door hen betaald onderzoek is ontwikkeld. Zo’n 13 procent is het daarmee oneens, de rest heeft geen mening. Zowel voor- als tegenstanders zien praktische bezwaren bij dit voorstel: ‘Te vaak zal niet duidelijk zijn hoe belangrijk de subsidie is geweest.’ Of: ‘Dat is geen werkzame oplossing in een mondiale markteconomie.’
Op dit moment kunnen potentieel werkzame middelen voor zeldzame aandoeningen op de markt komen voordat veiligheid en effectiviteit vaststaan. Tot dat wél gebeurd is, zou de fabrikant niet de hoofdprijs mogen vragen voor een middel, vindt bijna driekwart. ‘Laat eerst maar eens zien hoe goed ze zijn en dat ze geen belangrijke bijwerkingen hebben’, waaraan iemand toevoegt ‘door onafhankelijke instellingen’. De ondoorzichtige prijsvorming maakt dit wel lastig: ‘50 procent van de hoofdprijs? Dan verhogen we gewoon de hoofdprijs…’ Bijna 10 procent was het oneens met de stelling: ‘Het moet juist andersom: zolang de effectiviteit nog niet vaststaat, mag risico worden beloond, anders brengt niemand meer een nieuw, complex middel op de markt.’ Ook genoemd: ‘Ook nadien mogen ze niet de hoofdprijs vragen.’
Lees ook
















W.J. Duits
Bedrijfsarts, HOUTEN Nederland
Helaas wordt deze discussie gevoerd door artsen. De kosten van een behandeling zijn niet de afweging die een arts hoort te maken. Als arts horen we de indicatie te stellen en niet de afweging te maken of de patiënt genoeg mag kosten. Het misdadige sy...steem van deze hoge prijzen zal aangepakt moeten worden, daar hebben we de politiek voor. Geef de politiek niet de kans om nu weg te duiken achter de artsen. Want wat wordt de afweging als er een gefortuneerde patiënt tegenover u zit, krijgt die het wel? Moeten wij artsen meewerken aan een systeem dat tot ongelijkheid tussen Nederlanders gaat leiden?
Als we daartoe opdracht krijgen van de politiek moeten we ons zelfs afvragen of we daar aan mee willen werken.
Deze discussie raakt aan een diepe wortel van onze Medische Ethiek, een discussie over geld als afweging voor een behandeling is in strijd met de Eed of belofte die we ooit hebben afgelegd.