Uniforme en centrale wondzorg werkt beter
Plaats een reactieORGANISATIE
Meer kwaliteit door regionale afspraken tussen alle betrokkenen
Wondzorg is een wat ondergeschoven kindje, dat zo’n beetje overal is ondergebracht – bij de huisarts, de thuiszorg, in het ziekenhuis. Uniformering en centralisatie leveren echter grote kwaliteitswinst op, zo is de ervaring in de regio Alphen aan den Rijn.
Het Alrijne Wondcentrum (voorheen Rijnland Wondcentrum) werkt sinds 2003 aan de verbetering van de regionale zorg rondom complexe of niet-genezende wonden. De basis van de behandelstrategie is snelle diagnostiek naar onderliggende pathologie en interveniëren op de bevindingen. We zetten behandelingen in zoals verbeteren veneuze systeem, revascularisaties, excisie pathologie/maligniteiten, drukontlasting, medicamenteuze behandeling, standcorrectie voeten/enkel, et cetera. Deze behandelingen plus de diagnostiek is gecentreerd in één centrum, waar de desbetreffende specialist zo nodig mee behandelt.
Het is een multidisciplinair centrum, aangestuurd door artsen, waar patiënten veelal via de huisarts binnenkomen. Een dedicated wondarts is de regisseur van het traject en geeft leiding aan het overleg, waarbij er meerdere malen per week een dermatoloog, een plastisch chirurg, een vaatchirurg, een orthopedisch chirurg, een orthopedisch schoenmaker en een revalidatiearts te consulteren zijn. Hiervoor zijn er vaste combinatieafspraken, twee à drie keer per week, met de verschillende specialisten. Daarbij zien we patiënten afzonderlijk dan wel gecombineerd, met een of meerdere specialisten. Bijvoorbeeld: op maandag en vrijdag zijn er mogelijkheden om patiënten met de dermatoloog te zien, maandag, donderdag en vrijdag de plasticus etc.
Tevens is er veel aandacht voor wetenschappelijk onderzoek, zijn er zogenaamde ‘slots’ – vaste, gereserveerde momenten voor bijvoorbeeld radiologie of lab in combinatie met een polibezoek – voor aanvullende diagnostiek en is er 24 uur per dag, 7 dagen per week, de mogelijkheid tot acute beoordeling en opvang.
Combinatie van factoren
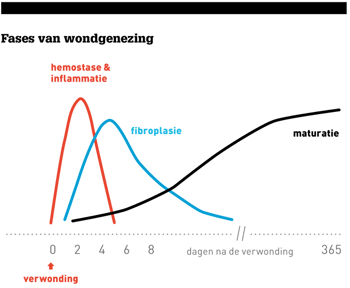
Een normale wondgenezing doorloopt meerdere fases, waarna de wond, bijvoorbeeld een schaaf- of snijwond, normaliter binnen vier tot zes weken gesloten moet zijn.1 Als zo’n wond gehecht is, zullen de hechtingen na een week of twee verwijderd worden. In principe zou een wond na vier weken op zijn minst een genezingstendens moeten laten zien (zie figuur). In dat geval hoort de patiënt in de eerste lijn thuis, mits goede zorg gegarandeerd en geprotocolleerd is. Bij onvoldoende wondgenezing in de eerste vier tot zes weken moet er aan onderliggende pathologie gedacht worden. Daarbij moet men naast veneuze pathologie en decubitus, zeker bedacht zijn op arteriële insufficiëntie en wonden bij patiënten met diabetes mellitus. Het aantal mogelijke oorzaken is zeer groot (zie kader). Vaak is het een combinatie van factoren die de wondgenezing vertraagt. Bijvoorbeeld constante druk op hielen, enkels of ellebogen, door afwijkende stand. Ook verminderde bloedtoevoer vertraagt genezing. Daarom is meestal aanvullende diagnostiek nodig die vaak leidt tot een uitgebreide multidisciplinaire behandeling met al dan niet een interventie. Deze groep hoort thuis in een tweedelijnssetting, die voldoet aan de richtlijnen van een wondcentrum.2
Thuiszorg
De praktijk leert dat huisartsen vaak wel de affiniteit hebben met wondzorg, maar dat ruimte en tijd schaars zijn. Daarnaast is de exposure aan complexe wonden vaak beperkt en is het in de conventionele huisartsenpraktijk vaak niet doelmatig om deze zorg goed te organiseren. Een ander aandachtspunt is de betrokkenheid van thuiszorgorganisaties. Het inzetten van de wondverpleegkundigen van de thuiszorg brengt als groot voordeel met zich mee dat patiënten niet naar de praktijk hoeven te komen. Het heeft echter ook een aantal nadelen.
Ten eerste bestaat de mogelijkheid dat de medici de regie verliezen over deze patiënten. De verpleegkundigen van de thuiszorg werken met enorme passie en inzet, maar vaak ontbreken de kennis en de ’tools’ om de onderliggende pathologie te diagnosticeren. Zodoende kan de behandeling zich aan het oog van de huisarts onttrekken en wordt niet tijdig gesignaleerd of de wondgenezing voldoende is.
In de tweede plaats is in de eerste lijn meestal geen sprake van gestructureerde registratie van de zorg die de thuiszorg levert aan patiënten met complexe wonden. Hierdoor is er ook geen informatie beschikbaar over de behandelduur of de jaarlijkse kosten van deze patiëntengroep. Naar schatting zijn er 350.000 patiënten in Nederland met een complex/chronisch ulcus, waarvan de jaarlijkse geschatte kosten 1,5 miljard bedragen. Dit onderstreept het belang van ketenafspraken in de zorg voor complexe of chronische defecten.
Een probleem is de onwetendheid
van sommige zorgverzekeraars
Een bijkomend probleem is de onwetendheid van sommige zorgverzekeraars. De Nederlandse Zorgautoriteit (NZa) geeft sinds januari 2015 een mogelijkheid om de regiefunctie complexe wondzorg te declareren. De verzekeraar kan hier de kwaliteitscriteria, vastgesteld door de Inspectie voor de Gezondheidszorg (IGZ), bij hanteren.2 Dit zijn criteria waaraan een Wond Expertise Centrum (WEC) moet voldoen. Helaas worden deze centra niet gevisiteerd en is een WEC geen beschermde titel. De verwachting is dat de prestatie ‘complexe wondzorg’ nauwelijks zal worden gecontracteerd. En diegenen die het contracteren, leggen deze prestatie veelal bij de thuiszorgorganisaties. Geen van de thuiszorgorganisaties voldoet echter aan eerdergenoemde kwaliteitscriteria.
Anderhalve lijn
In onze visie kan deze complexe zorg enorm verbeteren door regionale ketenzorgafspraken tussen alle betrokkenen. Belangrijk hierbij is de triage van de wonden. Zijn ze acuut, dan horen ze in de eerste lijn thuis. Het overgrote deel is goed te behandelen met als leidraad Protocollaire Wondzorg van het NHG.3 Deze patiënten hoeven geen dagelijkse controle en kunnen door goed opgeleide verpleegkundigen in de eigen thuissituatie behandeld worden. Is er na vier weken onvoldoende wondgenezing – minder dan 15 procent oppervlaktereductie per week –, dan is verdere analyse van de wond nodig.
Deze triage zou idealiter plaatsvinden binnen een ‘anderhalvelijnsconstructie’, waarbij een combinatie van expertise van de huisartspraktijk of thuiszorg en een tweedelijnswondcentrum, de patiënten beoordeelt en trieert, met als doel snelle verwijzing en terugverwijzing. Hierdoor zal de patiënt die in de eerste lijn kan worden behandeld ook daadwerkelijk in de eerste lijn behandeld worden. Door de ondersteuning van tweedelijnsexpertise wordt de eerste lijn beter geëquipeerd om deze zorg te verlenen. Tevens zullen patiënten die een analyse, en eventueel een interventie, behoeven deze ook zo spoedig mogelijk krijgen. Wel is het van groot belang dat de consultering van de tweede lijn ook daadwerkelijk door een gekwalificeerd centrum wordt uitgevoerd. Hierbij is een toegang tot een snelle analyse door een multidisciplinair team, acute opvang en expertise in de verschillende behandelopties essentieel. Ook moet de communicatie met eerste- en tweedelijnszorg zo efficiënt mogelijk verlopen. Adviezen kunnen bijvoorbeeld laagdrempelig via teleconsulting met foto’s en/of realtime overleg, besproken worden. In onze regio staan wij aan de start van pilots met meerdere grote huisartspraktijken, waarin we bovengenoemde werkwijze realiseren. In samenwerking met huisartsen, apothekers, oedeem- en fysiotherapeuten en verzekeraars is een zorgpad ‘wondzorg’ ontwikkeld.
Wij zijn ervan overtuigd dat wondzorg grotendeels te protocolleren is. Het vergt uiteraard gedreven zorgverleners met de juiste expertise in de juiste setting. Daarbij is een goede samenwerking in de keten noodzakelijk. Een anderhalvelijnsvoorziening als triagepunt is dé manier om waarde toe te voegen aan de zorgketen. Deze kan behandeladvies geven en indien nodig doorverwijzen naar het wondcentrum voor verdere diagnostiek en behandeling. Zo is er vroege herkenning van eventuele onderliggende pathologie, maar blijft de patiënt die geen tweedelijnszorg nodig heeft, in de eerste lijn, dit zal naar onze mening veel besparingen met zich meebrengen, en de kwaliteit van wondzorg verbeteren.
auteurs
Wouter Brekelmans
arts, Alrijne Wondcentrum Alphen aan den Rijn, Leiderdorp, Leiden
Boudewijn Borger van der Burg
(vaat)chirurg, afdeling Heelkunde, Alrijne Ziekenhuis Leiderdorp/Leiden, Alrijne Wondcentrum
contact
w.brekelmans@rijnland.nl
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
voetnoten
1. JR Wilcox, MJ Carter, S Covington. Frequency of debridements and time to heal. A Retrospective Cohort Study of 312744 wounds. Jama Dermotol. 2013
2. Capgemini raport In opdracht van de Nederlandse ZorgautoriteitInnovatie van complexe wondzorg; Onderzoek naar potentiële besparingen enrestatieomschrijvingen.
3. SG van Gunst; MJ Hugenholtz: Protocollaire Wondzorg. 2014 HHG

- Er zijn nog geen reacties















