Tussen hoop en hype
3 reactiesStamcellen worden rijp voor de kliniek
Veel lichaamscellen kunnen worden geherprogrammeerd tot pluripotente stamcellen. Deze spectaculaire ontdekking baant het pad voor lichaamseigen stamceltherapie. Met minder kans op afstoting.
Herstel van het lichaam op cellulair niveau, de belofte van stamcellen, lijkt voor sommige aandoeningen langzaamaan een reële optie te worden. Wereldwijd worden in meer dan duizend studies patiënten met allerlei ziekten behandeld met voornamelijk beenmergstamcellen. Volgend jaar gaat in de VS de eerste klinische trial met embryonale stamcellen van start.
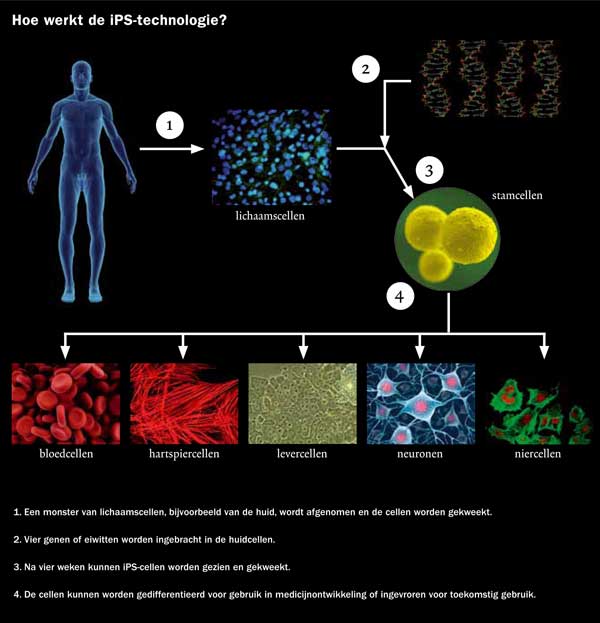
Steeds vaker is sprake van successen met stamceltherapie. Recentelijk meldden onderzoekers van het Leids Universitair Medisch Centrum dat de pijnklachten van patiënten met angina pectoris afnamen door beenmergstamcellen in het hart in te spuiten. Sinds twee jaar is duidelijk dat veel lichaamscellen geherprogrammeerd kunnen worden tot zogenoemde geïnduceerde pluripotente stamcellen (induced pluripotent stem cells, iPS), die bijna alle celtypen kunnen vormen.
Daardoor zijn embryonale stamcellen (ESCs) in de toekomst mogelijk niet meer nodig en komt lichaamseigen stamceltherapie in zicht. Dit is de meest spannende ontdekking op stamcelgebied van de afgelopen jaren, stelt Elaine Dzierzak, hoogleraar ontwikkelingsbiologie aan de Erasmus Universiteit in Rotterdam. ‘Door een beperkte hoeveelheid genen, of tegenwoordig zelfs eiwitten, in volledig gedifferentieerde somatische cellen te brengen, is het mogelijk om die cellen in een pluripotente toestand te brengen. Voorheen was dat voorbehouden aan ESCs.’
Nu moet fundamenteel onderzoek plaatsvinden naar zowel ESCs als iPS-cellen, meent Dzierzak. ‘Na het omvormen van gedifferentieerde lichaamscellen naar pluripotente cellen, willen we die vergelijken met de toestand van natuurlijke pluripotente stamcellen zoals ESCs. Die laten ons zien wat echte pluripotentie inhoudt, op zowel genetisch als epigenetisch niveau. Deze cellen vormen een standaard aan de hand waarvan we kunnen meten hoeveel cellen veranderen door het manipuleren naar een pluripotente toestand.’
Met de komst van iPS-cellen wordt de noodzaak om ESCs te winnen uit embryo’s minder groot. Dat was altijd een beladen punt. Als iPS-cellen werkelijk hetzelfde kunnen als ESCs is er weinig reden meer om ESCs te genereren, stelt Gerald de Haan, hoogleraar celbiologie aan het Universitair Medisch Centrum Groningen. ‘Aanvankelijk was het doel om duizenden embryonale stamcellijnen te creëren waarmee je patiënten zou kunnen transplanteren, maar dat lijkt met de ontdekking van iPS-cellen minder relevant. Ook technisch gezien is het veel eenvoudiger om een volwassen cel te herprogrammeren.’
Goed gerijpt
Het belangrijkste voordeel van het gebruik van iPS-cellen is dat ze afkomstig zijn van de patiënt zelf. Daardoor wordt de kans op afstoting van ingespoten cellen een stuk kleiner. En dat is naast een juiste integratie van die cellen een van de belangrijkste problemen bij de behandeling met ESCs, vertelt Christine Mummery, hoogleraar ontwikkelingsbiologie aan de Universiteit Leiden.
‘Als je bijvoorbeeld suikerziekte wilt behandelen, hoef je enkel te zorgen dat de ingespoten insulineproducerende cellen functioneren. Deze cellen hoeven niet per se in de alvleesklier te zitten, maar kunnen ook in de lever of nier werken. Integratie is daarbij geen probleem. Een veel belangrijker risico bij het transplanteren van de eilandjes van Langerhans vormt afstoting. Het gebruik van iPS-cellen zou dit kunnen omzeilen.’
Teratoomvorming, een ander riciso van stamceltherapie, wordt niet verholpen met iPS-cellen. Het ontstaan van een tumor uit ongedifferentieerde stamcellen is waarschijnlijk het grootste gevaar bij een behandeling met pluripotente stamcellen, stelt De Haan.
‘ESCs zijn cellen die heel graag willen delen. Als je ESCs of iPS-cellen ongedifferentieerd transplanteert, dus niet laat uitrijpen naar een bepaald celtype, krijg je per definitie tumorvorming. Het is dus zaak ze eerst te laten uitrijpen. Voor het herstellen van zenuwschade vorm je de stamcellen buiten het lichaam om, zodat ze alleen nog zenuwcellen kunnen vormen. Veiligheidsstudies met proefdieren laten zien dat goed gerijpte cellen geen tumoren meer vormen. De tijd is inmiddels aangebroken om dit bij patiënten te testen. De eerste klinische trials zijn zo opgezet dat de cellen niet overal in het lichaam terechtkomen maar op één plek worden ingespoten. Als er dan een tumor ontstaat, kan die goed worden gemonitord.’
Ziekte voorkomen
Toch zal het nog lang duren voordat iPS-cellen in de kliniek belanden, denkt Mummery. ‘Het onderzoeksveld naar humane iPS is nog maar twee jaar oud. Ter vergelijking: het onderzoek naar monoklonale antilichamen was al twintig jaar gaande voordat de eerste klinische toepassingen plaatsvonden. Ik verwacht dat binnen een vergelijkbare termijn duidelijk wordt of iPS-cellen bruikbaar zijn in de kliniek. Het is veelbelovend, maar nog in een pril stadium van onderzoek.’
Mummery ziet op kortere termijn wel andere mogelijkheden voor iPS-cellen. Bijvoorbeeld bij het maken van patiëntspecifieke ziektemodellen. ‘Je zou een stamcel met een bepaalde genetische mutatie tijdens de differentiatie ziek kunnen zien worden, zodat je middelen kunt zoeken die dit proces vertragen of voorkomen. Zo wordt het mogelijk om medicijnen te testen die de ziekte niet behandelen maar vertragen of zelfs voorkomen. Embryonale stamcellen zijn daarvoor minder geschikt. Bij het gebruik daarvan, bijvoorbeeld uit een restembryo dat niet is teruggeplaatst bij de moeder vanwege een negatieve prenatale diagnose, weet je niet hoe het ziektebeeld bij de patiënt uiteindelijk zou zijn geweest. Terwijl als je iPS-cellen maakt van een patiënt met dezelfde mutatie, je als het ware een patiënt voor je neus hebt.’
Patiëntenstudie
Dichter bij de kliniek staan adulte stamcellen. Deze ongedifferentieerde cellen die kunnen uitgroeien tot een of alle celtypen in een bepaald weefsel, zijn de laatste jaren in allerlei weefsels aangetroffen. Momenteel kijken veel onderzoekers of dit soort cellen kunnen bijdragen aan het herstel van verloren gegaan weefsel. Dat is in principe makkelijker dan onderzoek met ESCs of iPS-cellen, omdat hiervoor geen ingewikkelde (her)programmeringen nodig zijn.
Voor deze categorie stamcellen heeft onderzoeksfinancier ZonMw eind vorig jaar het programma Translationeel Adult Stamcelonderzoek opgezet. Met in totaal 22,4 miljoen euro in veertien jaar moet dit klinische toepassingen van adulte stamcellen dichterbij brengen. Het programma is een gevolg van het regeerakkoord. ChristenUnie en CDA wilden daarin opnemen dat onderzoek naar het gebruik van volwassen lichaamsstamcellen wordt gestimuleerd. Daarmee trachtten zij hun negatieve opstelling tegen de ethisch omstreden productie van embryonale stamcellen te verzachten.
Het programma is niet alleen politiek weldoordacht, het komt ook wetenschappelijk gezien op het juiste moment, stelt De Haan. ‘Het is specifiek bedoeld voor onderzoekers die weten dat iets in principe werkt en de stap willen maken naar een patiëntenstudie. Zo’n klinische studie is lastig, omdat het geen pillen zijn die je toedient. De logistiek van dit soort behandelingen is per definitie vrij ingewikkeld, zeker voor een individueel lab.’
Een collega van De Haan, dr. Rob Coppes, hoopt middels het ZonMw-programma zijn onderzoek met speekselklierstamcellen naar de kliniek te brengen. Hij wil proberen de speekselklieren van patiënten die zijn bestraald in het hoofd-halsgebied te herstellen. Zij hebben over het algemeen een vrij goede prognose maar houden een leven lang last van irreversibele schade aan die klieren. Dat gaat gepaard met een droge mond, infecties, tandbederf en permanente dorst. De Groningers willen de behandeling binnen vier à vijf jaar bij patiënten testen.
‘We kunnen speekselklierstamcellen in ons lab vrij goed buiten het lichaam vermenigvuldigen’, vertelt De Haan, ‘maar dat gebeurt onder condities die niet steriel genoeg zijn of waarbij we gebruikmaken van chemicaliën waarmee we materiaal dat je later gaat terugplaatsen, niet in aanraking willen laten komen. Het proces moet plaatsvinden in een lab dat daartoe geëigend is, en niet in een researchlab. Eigenlijk is dat een saaie fase in het onderzoek: je weet dat het werkt, maar moet het hele protocol opnieuw ontwikkelen.’
Tegenslagen
Binnen het stamcelonderzoek zijn er ook gebieden waar de vooruitgang minder voorspoedig verloopt dan oorspronkelijk gehoopt. Bij het hart, een van de onderzoeksonderwerpen van Mummery, lijkt herstel in de zin van het vervangen van hartspiercellen na een hartinfarct nog ver weg. Vooral het koppelen van na een hartinfarct overlevende hartcellen met ingespoten cellen levert problemen op.
Mummery: ‘Ik wil nooit nooit zeggen, maar ben niet erg optimistisch als je ziet hoeveel schade en littekenweefsel er na een infarct is. Het is niet simpel om stamcellen op de juiste plek en richting in te spuiten en het littekenweefsel weg te krijgen.’ Ondanks dat de meeste stamcellen die in het hart worden ingespoten na een paar weken blijken te zijn verdwenen, is er vlak na de behandeling wel een effect op de doorbloeding van het hart. Mummery vindt dat moet worden uitgezocht wat de beste celtypen en de beste doseringen daarvoor zijn. ‘Als we dit effect in de vroege fase kunnen optimaliseren, is de vraag of er, ondanks dat de cellen verdwijnen, een blijvende verbetering optreedt.’
Prioriteiten
Tegenslagen moeten niet worden gezien als een bewijs voor het falen van stamceltherapie, vindt Mummery. ‘Toen ik de eerste keer publiceerde over het gebrek aan lange termijnverbetering met hartspierceltransplantatie, nam men meteen aan dat ik de hele therapie niet meer zag zitten. Zo is het niet. Maar de uitdaging om het hart te genezen met stamcellen is naar mijn idee groter dan bijvoorbeeld herstel van het oog. En de uitdaging om pancreascellen te maken is minder groot dan die om Parkinson te genezen of schade van een hersenbloeding teniet te doen.’
Mummery vindt dat stamcelonderzoekers zorgvuldig moeten afwegen waar de kansen voor stamceltherapie liggen. ‘Toen ESCs werden ontdekt, ontstond er een waslijst van ziektes die mogelijk te behandelen waren. Maar in de loop van de afgelopen tien jaar zijn deze verwachtingen subtieler geworden. Men is niet minder optimistisch maar heeft wel prioriteiten gesteld. De ene ziekte is de andere niet. Stamcellen zijn geen panacee.’
Een van de aandoeningen waarbij stamceltherapie op relatief korte termijn succesvol zou kunnen zijn, is de behandeling van maculadegeneratie, denkt Mummery. ‘In Engeland heeft men retina-epitheelcellen afkomstig van ESCs laten groeien op een dragermateriaal om dit vervolgens te implanteren. Daarmee zijn prachtige resultaten behaald bij blinde ratten. Ook bij mensen is de operatie technisch gezien mogelijk: 25 mensen kunnen weer zien doordat een stukje van de eigen retina is verplaatst naar een door maculadegeneratie beschadigde plek.’
Waarschuwing
De grootsheid van de belofte van stamceltherapie en de media-aandacht hiervoor doet sommige patiënten de ontwikkelingen op de voet volgen. Maar het probleem met veel berichtgeving over stamcelonderzoek is dat de subtiliteit ontbreekt, vindt Mummery.
‘Hetzelfde geldt voor de trial met dwarslaesiepatiënten in Amerika, de eerste klinische trial met embryonale stamcellen. Mensen moeten beseffen dat dit geen al geruime tijd verlamde patiënten met een complete dwarslaesie zijn. Het is enkel toegestaan om patiënten met een acute dwarslaesie te behandelen, binnen tien dagen na het ongeluk. Daarbij moet het een dwarslaesie zijn waarbij vooral de myelinescheden rondom de zenuwcellen zijn beschadigd. Want de cellen die worden ingespoten zijn geen zenuwcellen maar voorloper-oligodendrocyten die myelinescheden kunnen vormen. Voordat we patiënten kunnen behandelen die al jaren in een rolstoel zitten met uit stamcellen gemaakte zenuwcellen, die daarvoor door het littekenweefsel heen moeten groeien, zijn we heel wat jaren verder.’
Mummery vindt dan ook dat artsen patiënten moeten afraden om met buitenlandse privéklinieken die stamceltherapie aanbieden in zee te gaan. ‘In Nederland mogen na incidenten in dergelijke klinieken alleen de academische centra behandelingen met stamcellen aanbieden. Daardoor staat vast dat ieder onderzoek is gecontroleerd op veiligheid en is er enige vorm van wetenschappelijke onderbouwing. Ik krijg bijna dagelijks mail van patiënten die van Belgische of Duitse centra hebben gehoord en zich afvragen of ze daarheen moeten gaan. Mijn antwoord is steevast: absoluut niet. Ik weet van een dwarslaesiepatiënt dat zijn mogelijkheid om te bewegen beduidend is achteruitgegaan na het laten inspuiten van eigen beenmerg. Laat dat een waarschuwing zijn.’
Omdat het onderzoek naar iPS-cellen nog erg jong is, zal het nog wel even duren voordat er klinische mogelijkheden worden ontwikkeld.
Twan van Venrooij, journalist
Samenvatting
- Veel lichaamscellen kunnen worden geherprogrammeerd tot iPS-cellen, induced pluripotent stem cells. Deze kunnen op hun beurt bijna alle celtypen van het menselijk lichaam vormen.
- De vraag is of de pluripotente toestand van iPS-cellen vergelijkbaar is met die van embryonale stamcellen.
- Met iPS-cellen wordt lichaamseigen stamceltherapie een optie.
- De weg naar de kliniek is nog lang, maar op korte termijn zijn iPS-cellen al waardevol voor andere toepassingen.
- Stamcellen zijn geen panacee. Niet alle aandoeningen zijn er even gemakkelijk mee te genezen.
Links:
Dutch Society for Stem Cell Research http://www.dsscr.nl/
Stem Cells in Development and Disease www.stemcells.nl
Nederlands programma tissue engineering http://www.dpte.nl/
Nederlands stamcelonderzoekforum http://www.dutchform.org/
Nature site over stamcellen http://www.nature.com/stemcells/index.html
Site van de National Institutes of Health over stamcellen http://stemcells.nih.gov/
http://www.stemcellforum.org/

















ineke koster
, goutum
Zijn er al resultaten behaald met stamceltherapie bij Parkinson
Laat het me a.u.b.weten, ook waar ze het doen.Het maakt niet uit waar.
peeters marc
hoi met peeters uit belgie ik heb een incomplete dwarslaesie c4c5 nu 4jaar en ik maak nog altijd vooruitgang als ze me uit de rolstoel zeten en een persoon me vast houd kan ik met kruken zelf mijn benen voort zeten alleen kom ik kracht te kort wat ka...n ik eraan doen of wie kan me helpen
peeters marc
hoi met peeters uit belgie ik heb een incomplete dwarslaesie c4c5 nu 4jaar en ik maak nog altijd vooruitgang als ze me uit de rolstoel zeten en een persoon me vast houd kan ik met kruken zelf mijn benen voort zeten alleen kom ik kracht te kort wat ka...n ik eraan doen of wie kan me helpen