Te veel onnodig onderzoek in tweede lijn
5 reactiesKWALITEIT
Reumatologen vragen vaak ten onrechte röntgen- en labdiagnostiek aan
Niet alleen in de eerste lijn, maar ook in de tweede lijn is frequent sprake van overdiagnostiek. Volgens arts-onderzoeker Nienke Lesuis en collega’s spelen, behalve gebrek aan kennis, systematische denkfouten hierin een rol.
In een eerdere editie van Medisch Contact beschreef collega Ter Borg het probleem van onnodige laboratoriumdiagnostiek, aangevraagd door huisartsen, bij klachten van het houdings- en bewegingsapparaat (MC 37/2012: 2032). De auteur gaf – terecht – aan dat deze overdiagnostiek zich overigens niet beperkt tot huisartsen; ook in de tweede lijn wordt te veel aangevraagd.
Overbodige diagnostiek komt veel voor. Een review naar het aandeel van onnodige diagnostiek in de dagelijkse praktijk komt uit op 4 tot 95 procent overbodige aanvragen. Het merendeel van de geïncludeerde studies betreft de tweede lijn en beschrijft een breed spectrum aan hematologische en biochemische labaanvragen.1 Naast onnodige kosten en belasting voor patiënten leidt meer diagnostiek onvermijdelijk tot meer fout-positieve uitslagen. Onrust bij patiënt en arts, meer vervolgdiagnostiek en overbehandeling kunnen daarvan het gevolg zijn.
Angst
Er zijn verschillende oorzaken voor het probleem van overdiagnostiek. Het aanvragen van een diagnostische test lijkt voor een deel niet gestuurd te worden door de objectieve waarde van een test (sensitiviteit en specificiteit), a-priorikans en consequenties van de uitslag. Toepassing van deze zaken in de praktijk blijkt lastig en factoren als angst een diagnose te missen, beschikbaarheid van een (nieuwe) test, overschatten van de diagnostische waarde van een test en gebrek aan kennis spelen eveneens een belangrijke rol bij testaanvragen en daarmee over-diagnostiek.
Het aanpakken van overdiagnostiek is vaak lastig en verschillende manieren zijn beschreven, zoals het opstellen en introduceren van protocollen, scholen van artsen en opwerpen van barrières om een aanvraag te bemoeilijken. Studies laten wisselende en vaak matige effecten zien. Over het algemeen zijn interventies gericht op meerdere (gedrags)factoren het meest effectief, maar methodologische verschillen maken onderlinge vergelijking lastig.2 3
In de afgelopen jaren is op de afdeling Reumatologie van de Sint Maartens-kliniek in Nijmegen kwaliteitsverbetering van de zorg nagestreefd door medische professionals aan te sturen op medische inhoud, bijvoorbeeld door feedback op handelen en spiegelinformatie. Hieronder volgen twee voorbeelden van suboptimale diagnostiek, interventie en resultaten ervan in onze reumatologische praktijk.
Casus 1:
MRI sacro-iliacale gewrichten (MRI-SI) bij verdenking spondylartropathie
Indien juist aangevraagd is een MRI-SI behulpzaam bij de diagnostiek van axiale spondylartropathie, onder andere de ziekte van Bechterew. In 2007 viel op dat een aangevraagde MRI-SI in een minderheid van de gevallen een afwijkende uitslag (sacroiliitis) gaf. Dit was aanleiding om het aanvraagbeleid rond MRI-SI’s nader te evalueren. Tussen 2004 en 2007 werden er 198 MRI-SI’s aangevraagd door twaalf reumatologen; slechts 14 procent was afwijkend, bij een te verwachten fout-positiefpercentage van 10 procent. Ook was de patiëntenselectie niet optimaal: jongere mannen vormen de risicopopulatie, maar MRI-SI’s werden met name verricht bij oudere vrouwen. De 198 aanvragen waren niet gelijkmatig verdeeld over de reumatologen, en de aanzienlijke variatie tussen reumatologen kon niet verklaard worden door eventuele verschillen in patiëntenpopulatie. Dit alles wees op suboptimale diagnostiek wat betreft MRI-SI-aanvragen.
Met een eenmalige interventie werden de resultaten van dit onderzoek als feedback teruggeven aan de reumatologen, gecombineerd met uitleg over sensitiviteit, specificiteit en a-priorikans. Ook werd er een stroomschema voor de diagnostiek van sacroiliitis aangeboden. Deze interventie deed in de drie daaropvolgende jaren het aantal aanvragen met 60 procent dalen en het aantal positieve MRI’s toenemen naar 28 procent.4 Daarnaast verbeterde ook de selectie van patiënten en nam variatie tussen de reumatologen af. Tot op dit moment– zes jaar na de interventie – is het aantal MRI-SI-aanvragen nog steeds op hetzelfde niveau.
Casus 2:
ANA-aanvraagbeleid
De serologische bepaling van antinucleaire antistoffen (ANA) is, indien juist aangevraagd, behulpzaam bij het stellen – met name het uitsluiten – van de diagnose van een beperkt aantal auto-immuunziekten, zoals systemische lupus erythematodus (SLE). Net als bij de MRI-SI-aanvragen bestond het vermoeden dat ANA’s te vaak werden aangevraagd. Ook nu werd het aanvraagbeleid retrospectief onder de loep genomen, gevolgd door een interventie. De veertien toen werkzame reumatologen vroegen in twee jaar 2696 ANA’s aan; 28 procent was positief. Dit percentage zou veel hoger moeten zijn, aangezien het te verwachten percentage positieven in een gezonde populatie al 30 procent is.5 Een groot deel van de ANA’s werd aangevraagd bij patiënten met niet-inflammatoire pijnklachten, en zonder bijkomende auto-immuunsymptomen. Deze suboptimale patiëntenselectie leidde ertoe dat slechts bij 7 procent van de patiënten bij wie een ANA werd aangevraagd uiteindelijk een ANA-geassocieerde auto-immuunziekte werd vastgesteld. Net als bij de MRI-SI-aanvragen was ook hier sprake van een, door casemix onverklaarde, variatie in het aantal aanvragen tussen reumatologen.
In juni 2012 vond de interventie plaats. Reumatologen kregen feedback over de onderzoeksresultaten en hun eigen handelen; ook nu gevolgd door achtergrondinformatie over de ANA, inclusief testkarakteristieken waarbij het effect van de a-priorikans op de posteriorkans werd geïllustreerd met de eigen data en rekenvoorbeelden. De scholing werd afgesloten met aanbevelingen wanneer wel en niet een ANA aan te vragen. Voorlopige resultaten laten vier maanden na de interventie een daling zien van 64 procent in het aantal aanvragen.
Opvallende zaken
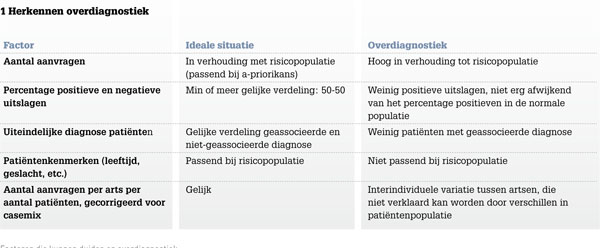
De aanpak van overdiagnostiek begint bij het herkennen ervan. Observaties van opvallende zaken in de dagelijkse praktijk, zoals bij de MRI-SI- en ANA-aanvragen, kunnen een aanleiding zijn voor een verbeteraanpak. Op basis van enkele relatief simpele gegevens kan het bestaan van overdiagnostiek op groepsniveau vermoed worden. Zoals geïllustreerd in de casuïstiek zijn onder andere de volgende zaken van belang: het absolute aantal aanvragen, de uitslagen, de uiteindelijke diagnose bij de patiënten, patiëntenkenmerken en variatie tussen artsen. Een heel laag percentage positieve uitslagen kan bijvoorbeeld een teken zijn van suboptimale patiëntenselectie en daarmee overdiagnostiek. Dit principe komt terug in het theorema van Bayes, waarbij de daadwerkelijke waarde van een test vooral bepaald wordt door de a-priorikans op ziekte. In het optimale geval wordt een test alleen gedaan bij patiënten bij wie een behoorlijke mate van onzekerheid is, dat wil zeggen een a-priorikans tussen de 40 en 60 procent. In dat geval verwacht je dat het percentage positieve en negatieve uitslagen ongeveer gelijk is; als de werkelijke verdeling hier erg van afwijkt kan dit een teken van suboptimale diagnostiek zijn. In tabel 1 staan nog meer factoren die kunnen duiden op overdiagnostiek.
Uit de twee casussen blijkt dat substantiële afname van lab- en röntgenaanvragen mogelijk is. In beide gevallen werd de daling bereikt na een relatief simpele interventie: gerichte feedback in combinatie met de introductie van een protocol.
Persoonlijkheid
De beslissing om een test aan te vragen lijkt niet altijd gestuurd te worden door kennis over objectieve kenmerken van de test. Binnen de geneeskunde komt er steeds meer bewijs dat medische beslissingen, behalve door ratio, beïnvloed worden door zaken als persoonlijkheid, denkstijlen en cognitieve bias.6 8 In Medisch Contact van juli 2012 beschreven collega’s Van de Meerendonk en Klein hoe cognitieve bias het zicht op de juiste diagnose kan vertroebelen (MC 27/2012: 1648). Maar cognitieve bias kan daarnaast dus tot overdiagnostiek leiden.
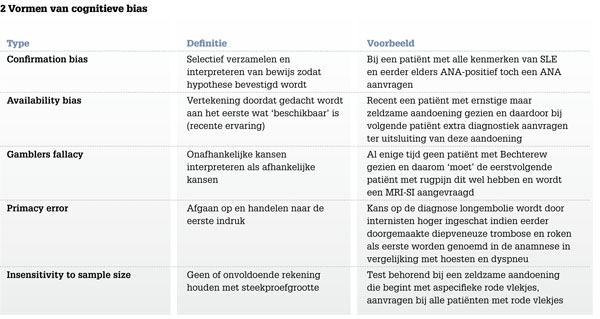
Cognitieve bias is een patroon van vertekening in redeneren en conclusies trekken dat optreedt in specifieke situaties en kan leiden tot onlogische interpretaties en inaccurate beslissingen. Veelal is dit een onbewust proces waardoor we in de dagelijkse praktijk snel beslissingen kunnen nemen. Artsen maken vaak gebruik van dit proces in geval van patroonherkenning of ‘on the spot diagnose’. Dit heeft zowel voordelen, zoals het snel herkennen van ziektebeelden, als nadelen, zoals het missen van een zeldzame diagnose of het te snel aanvragen van diagnostiek.
Er bestaan vele vormen van cognitieve bias die in meer of mindere mate een verklaring kunnen zijn voor overdiagnostiek.6 Zo kan de ‘availability bias’ ertoe leiden dat een arts (on)bewust de ziektegeschiedenis en diagnose van de voorgaande patiënt projecteert op de huidige patiënt en daardoor meer laboratoriumtesten aanvraagt dan strikt noodzakelijk is. Meer vormen van cognitieve bias die diagnostische aanvragen kunnen beïnvloeden, staan genoemd in tabel 2.
Cognitieve bias is inherent aan mensen, het is niet te voorkomen en heel lastig bij jezelf te herkennen. Bewustwording van het bestaan én de invloed van deze vorm van bias is de eerste stap in het omzeilen van deze denkfouten. Het volgen van protocollen en richtlijnen is een tweede methode om meer rationele beslissingen te nemen. Net als Van de Meerendonk en Klein pleiten wij voor meer aandacht en onderzoek naar dit fenomeen binnen de geneeskunde.
Nienke Lesuis, arts-onderzoeker, afdeling Reumatologie, Sint Maartens-kliniek, Nijmegen
Marlies Hulscher, hoogleraar kwaliteit van zorg voor infectie- en ontstekingsziekten, IQ healthcare, Radboudumc, Nijmegen
Ronald van Vollenhoven, hoogleraar klinisch onderzoek en inflammatoire aandoeningen, Karolinska Instituut, Stockholm, Zweden
Alfons den Broeder, reumatoloog-epidemioloog, afdeling Reumatologie, Sint Maartenskliniek, Nijmegen
contact: n.lesuis@maartenskliniek.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Lees ook
- Stop met overbodig labonderzoek (Ter Borg, 2012)
- Diagnostische denkfout is te voorkomen (Klein & Van de Meerendonk, 2012)
Voetnoten
1. Walraven C van, Naylor CD. Do we know what inappropriate laboratory utilization is? A systematic review of laboratory clinical audits. JAMA 1998; 280 (6): 550-8.
2. Winkes R, Dinant GJ. Evidence base of diagnostic research: rational, cost-effective use of investigations in clinical practice. BMJ 2002 ; 324 : 783-85.
3. Solomon H, Hashimoto H, Daltroy L, Liang MH. Techniques to improve physicians’ use of diagnostic tests : a new conceptual framework. JAMA 1998 ; 208 (23) : 2020-7.
4. Vossen MH, den Broeder AA, Hendriks-Roelofs F, van der Heijde DM, Reijnierse M. Improvement in deployment of MRI of the sacroiliac joints in patients suspected for spondyloarthritis using a targeted intervention: a case study. Rheumatology (Oxford) 2013; 52 (5): 933-8.
5. Solomon DH, Kavanaugh AJ, Schur PH. Evidence-based guidelines for the use of immunologic tests : anti-nuclear antibody testing. Arthritis rheum 2002; 47 (4): 434-44.
6. Bornstein BH, Emler AC. Rationality in medical decision making: a review of the literature on doctors’ decision-making biases. J Eval Clin Pract 2001; 7 (2): 97-107.
7. Sladek RM, Phillips PA, Bond MJ. Implementation science: a role for parallel dual processing models of reasoning? Implement Sci. 2006; 1: 12.
8. Croskerry P. The importance of cognitive errors in diagnosis and strategies to minimize them. Acad Med. 2003; 78: 775-80.
9. Sutherland S. Irrationaliteit. Amsterdam: Uitgeverij Nieuwezijds, 2010.















A.A. den Broeder
reumatoloog-epidemioloog, NIJMEGEN
Hoewel Damoiseaux een aantal valide punten noemt, doet dit niets af aan onze boodschap. Even een wat technische toelichting per punt:
1/Inderdaad speelt de afkapwaarde van ANA positiviteit een rol in het aantal fout-positieven (gezonde mensen met een... positieve ANA). Bij hogere titers als afkapwaarde, neemt het percentage positieven in de gezonde populatie af (titer >1:160 is 5% positief, Solomon et al. Arthritis Rheum 2002). Echter, de negatief voorspellende waarde, en dat is feitelijk het belangrijkste bestaansrecht van de ANA test, zal evenredig ook afnemen. Deze is cumulatief 96% voor de diagnose SLE bij het huidige afkappunt, maar zal dalen bij een ander punt op de ROC curve. Hetzelfde geldt voor specificatie en fluorescentie patroon: je kan winnen in specificiteit, maar dan verlies je sensitiviteit, you can’t get it both ways. Het probleem van de ANA wordt duidelijk: een te lage AUC ROC waarde, dus een matige test.
2/ Voor de ANA geldt (idem voor HLAB27 voor Bechterew, of D-dimeer voor longembolieën) dat je de test alleen kan gebruiken om ziekte uit te sluiten, niet om aan te tonen. Dit vanwege hoge sensitiviteit en lage specificiteit. Dat dit contra-intuïtief is blijkt ook uit de stelling van Damoiseaux dat juist bij een lage a-priori kans ANA zinvol kan zijn: dit klopt niet. De lage negatieve likelihood-ratio (LLR) geeft namelijk alleen een duidelijke andere posttest kans als de a-priori kans behoorlijk hoog is. Mensen testen met een a-priori kans van rond de 5 % is zinloos zoals wij zagen, deze zal van laag naar nog lager dalen, en bij een positieve ANA nauwelijks stijgen.
A.A. den Broeder
reumatoloog-epidemioloog, NIJMEGEN
3/De test karakteristieken van de ANA zijn verschillend per ziektebeeld, maar gemiddeld erg matig. De instructie aan onze reumatologen luidde niet anders dan ‘alleen een ANA aanvragen bij redelijke kans op (drug induced) SLE, systemische sclerose, sy...ndroom van Sjögren, polymyositis/dermatomyositis of MCTD’. Dus geen ANA bij alle nieuwe patiënten, of bij RA patiënten, of bij mensen met wat zonneallergie. Dit advies – min of meer het plukken van het laaghangend fruit - was voldoende voor de daling van 64% in de aanvragen. De kans op onder diagnostiek blijft het grote aantal ANA en lage aantal ANA geassocieerde systeemziekte erg laag. De gevolgen van onderdiagnostiek zullen ook klein zijn, omdat er geen preventieve behandelingen bestaan, en omdat bij belangrijke orgaan betrokkenheid (bv nefritis, neurologie) een ANA altijd gedaan zal worden.
Kortom: ANA gewoon minder vaak doen!
,
De aanvraag voor antinucleaire antistoffen (ANA) is een voorbeeld van overdiagnostiek. Maar de argumentatie van Lesuis e.a. (MC 49/2013: 2596) behoeft nuancering.
Allereerst is kennis van de bepalingsmethode nodig als wordt gesteld dat 30 procent ...van de gezonde populatie positief is. Dit getal is gebaseerd op een ANA-bepaling met indirecte immuunfluorescentie (IIF). Bij deze techniek spelen de serumverdunning, de kwaliteit van het conjugaat en de lichtbron van de fluorescentiemicroscoop een rol. Deze elementen moeten zo worden afgestemd dat 5 procent (dus niet 30%) van de gezonde populatie positief is. Belangrijk is dat de klinische relevantie toeneemt met de titer en afhankelijk is van het fluorescentiepatroon.
Lesuis e.a. stellen dat voor efficiënte laboratoriumdiagnostiek de a-priorikans tussen 40 en 60 procent moet liggen. Autoantistofbepalingen kunnen echter ook nuttig zijn bij a-priorikansen lager dan 40 procent. Als de negatieve likelihood-ratio van een test voor een bepaalde ziekte laag is (<0,1), helpt de test om de ziekte uit te sluiten. Dit geldt bijvoorbeeld voor de ANA-IIF-test bij verdenking op systemische lupus erythematosus (SLE). De vraag is natuurlijk welke klinische manifestaties valide zijn voor verdenking op SLE.
Omdat de ANA-IIF-test voor meerdere ziektebeelden wordt gebruikt, zijn de aanvragen niet zomaar op één hoop te vegen. Enerzijds staat de ANA voor een aantal ziektes in de classificatie, c.q. diagnostische criteria (SLE, auto-immuun hepatitis, juveniele idiopathische artritis), terwijl voor andere systemische auto-immuun reumatische aandoeningen de ANA-IIF-test enkel een screeningstest is voor het identificeren van sera die verdere analyse behoeven.
Het is belangrijk om de klinische manifestaties te definiëren die een ANA-aanvraag rechtvaardigen. Dit zal ook onderdeel zijn geweest van de interventie die Lesuis e.a. toepasten. 64 procent minder aanvragen is hierbij indrukwekkend. Maar in hoeverre worden relevante casuïstiek gemist of zijn diagnoses vertraagd?
Jan Damoiseaux, medisch immunoloog, MUMC Maastricht
A.A. den Broeder
reumatoloog, NIJMEGEN
Mogelijk speelt de verandering in opleiding tot arts ook een rol in overdiagnostiek, maar er zijn wat argumenten tegen. Zo is het niet zo dat in onderzoek blijkt dat meer ervaren artsen altijd minder overdiagostiek plegen, en ook lijkt het probleem n...iet de laatste jaren toe te nemen, hoewel ik daar zo geen lange termijn onderzoeken van ken.
Wat wel lijkt is dat gemiddeld gesproken jonge, vrouwelijke arsten die gepromoverd zijn het wat betreft protocoladeherentie (ook diagnostiek) wat beter doen, dus dat pleit ook wat tegen een belangrijk effect van verandering in de medische opleiding.
Het lijkt dat die denkfouten hhet best te vorkomen zijn door specifieke programma's om cognitiev bias te leren herkennen en voorkomen. "critical thinking" programma's laten veelbelovende resultaten zien. Dus, met de opleiding klinischer te maken en meer op patroonherkenning sturen zijn we er niet denk ik
E. Kop
Arts
Dit fenomeen is nog simpeler te verklaren. Hoe wordt tegenwoordig de arts van nu klaargestoomd voor het echte werk? Veel zelfstudie en vooral boekenkennis. Communicatie staat hoog op de agenda. Niets mis mee, maar 1 ding wordt vergeten: symptoom herk...enning bij real-Life patiënten! Waar is het patiënten onderwijs in de collegezaal gebleven met echte patiënten? Met plaatjes van de ziektebeelden? Het overgrote deel vd artsen zijn visueel en auditief ingesteld. Een hoop tekst in een boek zonder patiënt voorbeelden gevisualiseerd geeft een hiaat in het denken vd jonge artsen van nu. En wat gebeurt er met de jonge artsen? Die vliegen zó vanuit de schoolbanken een opleiding in zonder ooit een echte patiënt met reuma gezien te hebben. M.i. zal de begeleiding van jonge artsen in spe en zeker in bed-site teaching veel meer moeten plaatsvinden, met als opdracht daarna het boek te pakken en over het betreffende ziektebeeld meer te lezen, dat in te passen in een terugkomdag of presentatie dan wel door de jonge medische studenten opgezette eigen klinische les. Het is maar een idee.