Spataderzorg op het blote oog
2 reactiesNauwkeurig duplexonderzoek blijft achterwege
Het classificeren van varices gebeurt op het blote oog. Nauwkeurige diagnostiek met duplexonderzoek sneuvelt in de drang om te bezuinigen. Maar dat besluit getuigt van kortzichtigheid.
In de gezondheidszorg moeten de beschikbare gelden doelmatig worden besteed. De behandeling van het ulcus cruris verbruikt ruim 1 procent van het Nederlandse zorgbudget. Voorkomen is beter dan genezen: de helft van de veneuze ulcera wordt veroorzaakt door primaire varicositas en is in principe te voorkomen.
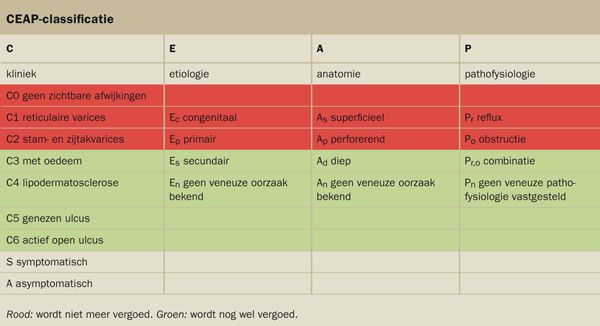
Diagnostiek en behandeling van de ulcera zijn in de afgelopen decennia opvallend veranderd. Duplexonderzoek is inmiddels de gouden standaard en de multidisciplinaire CBO-richtlijn ‘Varices’ stelt dit onderzoek terecht verplicht voorafgaand aan een invasieve behandeling. In 1996 werd de CEAP-classificatie geïntroduceerd (zie tabel op blz. 82). Het College voor zorgverzekering (CVZ) gebruikt deze classificatie sinds 1 juli om onderscheid te maken tussen verzekerde en niet-verzekerde (varices-)zorg.
Het blote oog
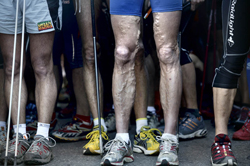
Eenieder kan op zijn klompen aanvoelen dat nauwkeurig duplexonderzoek lang niet altijd hetzelfde oplevert als waarnemingen met het blote oog. De manier waarop ulcera zich manifesteren, hangt af van structuur en kleur van de huid, de dikte van de subcutis en de mate waarin de venen tortueus zijn. De klachten die de patiënt presenteert staan los van de mate van reflux en daarmee ook van de ernst van de veneuze insufficiëntie.
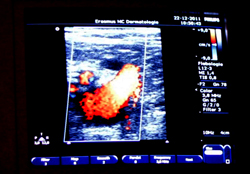
Het duplexonderzoek is niet invasief, kan zonder voorbereiding worden toegepast en wijst zeer nauwkeurig uit of een invasieve behandeling noodzakelijk is en succesvol zal zijn. Het geeft de clinicus in één oogopslag een overzicht van de veneuze hemodynamiek. Helaas bestaat er net als bijvoorbeeld bij hypertensie geen test die voorspelt welke patiënten met reflux op termijn complicaties zullen ontwikkelen. Uit longitudinale epidemiologische studies is wel gebleken dat in de loop van de tijd de aandoening verslechtert van C2 (varices zonder oedeem) naar C5 (ulcus cruris). Vandaar dat behandeling van varices vanuit medisch én maatschappelijk economisch oogpunt zinvol en doelmatig is. In Nederland geldt als criterium om te behandelen meestal de combinatie van klachten en aantoonbare reflux in de stammen en/of grote zijtakken.
Naast grote varices zijn er veel patiënten met reticulaire- en bezemrijsvarices (C1). Deze hebben geen invloed op de veneuze hemodynamiek en leiden zelden tot complicaties. Daarom is het terecht dat behandeling van deze vorm het stempel cosmetisch meekrijgt en niet voor vergoeding in aanmerking komt. Dit kan echter pas worden vastgesteld met duplexonderzoek en zorgverzekeraars vergoeden daarom dit onderzoek.
Basisverzekering
Om de stijgende kosten van de gezondheidszorg te beheersen zijn maatregelen nodig. Het CVZ verdiept zich daarom in mogelijkheden om ondoelmatige behandelingen uit de basisverzekering te verwijderen. Als schot voor de boeg kondigde men in september 2010 aan dat aandoeningen met een ‘geringe ziektelast’ zoals varices, hallux valgus en sinusitis uit het basispakket worden gehaald. Om niet over één nacht ijs te gaan heeft een onafhankelijk onderzoeksbureau veldwerk verricht. Hun rapport is gebaseerd op gesprekken met zorgconsumenten, zorgverzekeraars en zorgaanbieders (den Hoedt MCJ, van der Veer A. Spataderen in de praktijk. Ipso Facto-rapport, 27-10-2010). Daarop bracht CVZ het rapport ‘Varices: medisch noodzakelijke versus cosmetische behandelingen’ uit waarin tot ieders verbazing C2-varices als cosmetisch werden bestempeld. De behandeling ervan wordt dus niet meer vergoed. Er kon weliswaar eerst nog commentaar op het rapport worden geleverd, maar alle argumenten uit het veld werden weersproken en van tafel geschoven. Het lijkt alsof het CVZ zijn in september gedane en bekritiseerde stellingname alsnog wil goedpraten.
Hiermee wordt noch de varicespatiënt noch de Nederlandse samenleving een dienst bewezen. Enerzijds omdat patiënten een doelmatige en kosteneffectieve behandeling wordt onthouden en ook hier een tweedeling in de zorg dreigt, anderzijds omdat de scheidslijn tussen wel en niet behandelen uitermate vaag en arbitrair wordt: wel of geen oedeem, en wederom een symptoom (C3) in plaats van een objectieve diagnose.
Goede diagnose
Het zal voor zorgverzekeraars ondoenlijk blijken hierop, zoals het CVZ stelt, toe te zien. Omdat in de huidige classificatie het begrip reflux geen plaats heeft gekregen en de bevindingen van het duplexonderzoek dus niet worden meegewogen, gaat de schoen wringen bij de discrepantie tussen wat het blote oog van de behandelaar waarneemt (het zichtbare symptoom) en datgene wat objectief door het duplexonderzoek wordt vastgesteld (de diagnose). De moderne gevalideerde techniek die de CBO-richtlijn verplicht stelt om een goede diagnose te stellen, wordt dus genegeerd ten gunste van een ouderwets en ongevalideerd klinisch onderzoek. Zonder goede diagnose bestaat er geen goede behandeling. Als ‘het oog van de meester’ bepaalt wie mag worden behandeld, wordt het kind met het badwater weggegooid.
Patiënten wordt doelmatige en
kosteneffectieve behandeling onthouden
Het is beter om de combinatie klachten, zichtbare symptomen en reflux te gebruiken. Hierdoor kunnen cosmetische en medisch belangrijke varices worden onderscheiden en kunnen de flebologisch ingestelde specialisten bijdragen aan de gewenste kostenbeheersing. De thans gekozen weg om alleen op klinische waarneming een behandeling te vergoeden is penny wise and pound foolish en medisch-inhoudelijk ondeugdelijk. Het is immers een kwestie van tijd dat diezelfde patiënten die nu niet
worden behandeld in een later stadium complexere en dus duurdere zorg nodig zullen hebben.
prof. dr. Martino Neumann, dermatoloog, voorzitter huidfonds
dr. Kees-Peter de Roos, dermatoloog, voorzitter domeingroep Vaten van de NVDV
prof. dr. Cees Wittens, vaatchirurg, voorzitter richtlijnwerkgroep ‘Varices C2-C3’
Correspondentieadres: b.vantienhoven@erasmusmc.nl; c.c.: redactie@medischcontact.nl.
Geen belangenverstrengeling gemeld.
Samenvatting
- Varices bestaan in verschillende gradaties en geven aantoonbare ziektelast.
- Het CVZ heeft besloten de behandeling van C2-varices niet meer te vergoeden, omdat deze puur cosmetisch zou zijn.
- Het classificeren van varices gebeurt op het blote oog. Het is echter beter om gebruik te maken van het veel nauwkeurigere duplexonderzoek.
- Aangezien patiënten in de loop van de tijd opschuiven in de CEAP-classificatie en behandeling dan kostbaar is, kunnen zorgverzekeraars beter in een eerder stadium de behandeling vergoeden.
<!--
CEAP-classificatie
C
E
A
P
kliniek
etiologie
anatomie
pathofysiologie
C0 geen zichtbare afwijkingen
C1 reticulaire varices
Ec congenitaal
As superficieel
Pr reflux
C2 stam- en zijtakvarices
Ep primair
Ap perforerend
Po obstructie
C3 met oedeem
Es secundair
Ad diep
Pr,o combinatie
C4 lipodermatosclerose
En geen veneuze oorzaak bekend
An geen veneuze oorzaak bekend
Pn geen veneuze patho-
fysiologie vastgesteld
C5 genezen ulcus
C6 actief open ulcus
S symptomatisch
A asymptomatisch
Rood: wordt niet meer vergoed. Groen: wordt nog wel vergoed.
-->

















,
'Penny wise, pound folish'! Deze uitspraak hoor ik de laatste tijd meer. Nu wordt 'ie gedaan door o.a. twee hoogleraren dermatologie en vaatchirurgie. Tijdens de huisartsenmanifestatie in de RAI - een paar maanden geleden - hoorde ik andere 'knappe k...oppen uit het veld' hetzelfde zeggen. Overeenkomsten bestaan met problemen die in mijn vak spelen: ook hier is de patient de dupe en zal zorg duurder worden door ongewenste overheidswijzigingen. Goedkoop zal duurkoop blijken te zijn met huidige bestuurders (Schippers) aan het roer die niet (lijken te) weten hoe het veld werkt. Het is uitermate zorgelijk dat politiek korte termijn denken is geworden, waarbij deskundige adviezen van artsen in de wind worden geslagen.
Jurrien Wind, huisarts Wijk & Aalburg
dr.H. Burger
chirurg n.p., DORDRECHT
Een stelling bij mijn proefschrift Vascular Access bij Haemodialysis van 1994 luidt: " Elke behandeling van varices cruris zal moeten worden voorafgegaan door tenminste een Doppler (duplex) onderzoek naar insufficiëntie van de oppervlakkige en diepe ...venen, aangezien alleen physiek onderzoek onvoldoende is. Deze stelling is nog steeds zeer verdedigbaar.