Snel meer kwaliteit door clinical audit
Plaats een reactieKWALITEIT
UMCG leert aiossen patiëntveiligheid met praktische methode
Voor de nieuwe generatie specialisten moet kwaliteitsbewaking vanzelfsprekend zijn. Om die kwaliteit snel in kaart te brengen en direct toepasbare verbeterpunten op te sporen, blijken clinical audits erg nuttig, ondervond de afdeling Interne Geneeskunde van het UMC Groningen.
Het bewaken van kwaliteit en veiligheid van zorg is tegenwoordig een belangrijk onderdeel van het takenpakket van elke medische professional. De patiënten, de maatschappij, de overheid, de ziektekostenverzekeraars en zeker niet in de laatste plaats de medici zelf vragen hierom. Elk ziekenhuis heeft inmiddels een veiligheidmanagementsysteem (VMS), om risico’s te signaleren en verbeteringen door te voeren. Maar wat nog ontbreekt is een instrument dat risicobewust handelen bevordert, eenvoudig toepasbaar is in de dagelijkse praktijk en aangepast kan worden aan de lokale situatie. De clinical audit, zoals al breed toegepast in het Verenigd Koninkrijk, is hiervoor uitstekend geschikt. Door de aankomende generatie medisch specialisten al tijdens de opleiding te trainen in deze systematiek, zal op termijn actieve kwaliteitsverbetering op de werkvloer vanzelfsprekend worden.
Een jaar geleden hebben we in het UMCG de clinical audit bij aiossen interne geneeskunde geïntroduceerd. Onder begeleiding van een hiervoor opgerichte commissie zijn al 21 clinical audits gestart of voltooid. Ze hebben direct bruikbare positieve en negatieve uitkomsten laten zien.
Cyclus
De clinical audit heeft als belangrijkste kenmerk dat de geleverde zorg systematisch wordt vergeleken met gedefinieerde standaarden, geaccepteerde richtlijnen of werkafspraken. Als er vaak zonder goede motivatie van een richtlijn wordt afgeweken, kunnen de achterliggende redenen hiervoor tijdens een clinical audit aan het licht komen, zodat verbeteringen mogelijk worden.
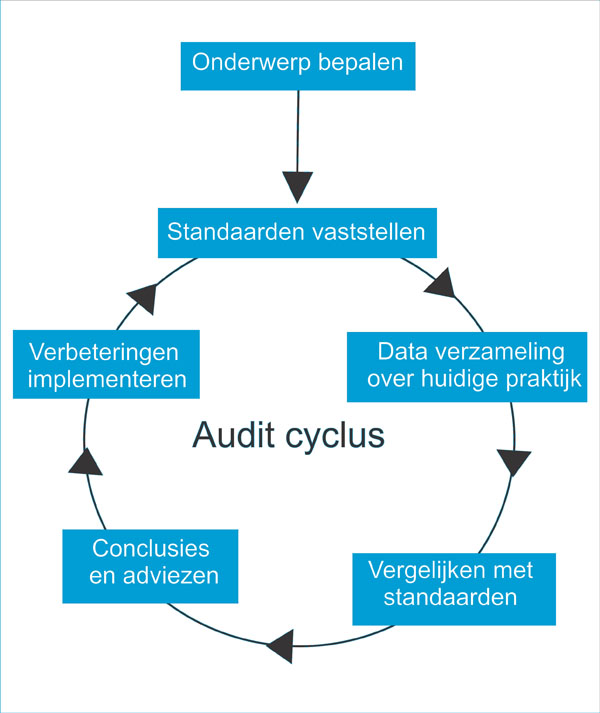
Het stappenplan van een clinical audit wordt de clinical audit-cyclus genoemd (figuur 1 onderaan).1 Deze cyclus begint met het signaleren van een mogelijk probleem. Waarom krijg ik zoveel telefoontjes van huisartsen over de ontslagmedicatie? Zijn onze patiënten wel goed geïnformeerd over de te verwachten bijwerkingen van de chemotherapie? Kunnen onze patiënten niet eerder met ontslag als we intraveneuze antibiotica eerder omzetten naar oraal? Kunnen we het aantal patiënten met contrastnefropathie niet nog lager krijgen? Het onderwerp van de clinical audit wordt dus meestal ontleend aan de dagelijkse praktijk. Vervolgens wordt die praktijk getoetst aan een standaard. Dit kan een lokale, nationale of internationale richtlijn zijn, maar evengoed lokale werkafspraken betreffen. Daarna bepalen we welke gegevens er over hoeveel patiënten nodig zijn om een goed beeld te krijgen. Als vuistregel geldt dat er zoveel patiënten moeten worden geëvalueerd als er nodig zijn om uw collega’s te overtuigen van het belang tot verandering. Dit hoeven dus niet per se grote aantallen te zijn. Na het verzamelen en analyseren van de data volgt een belangrijke stap: het formuleren van verbeterpunten en de toepassing hiervan door een veranderde werkwijze. Tot slot, en pas dan is de cyclus compleet, moet een her-audit uitmaken of de veranderingen het beoogde resultaat hebben opgeleverd.
Kort tijdsbestek
Een clinical audit in zijn simpelste vorm wordt gedaan met een kleine populatie in een kort tijdsbestek en kan prospectief of retrospectief plaatsvinden. Er is een duidelijk verschil met wetenschappelijk onderzoek. Het doel is niet om statistische significantie te bereiken, maar om een voldoende indruk te krijgen. Over richtlijnen is al uitgebreid nagedacht, nu gaat het erom te toetsen of ze ook in de praktijk worden toegepast en als dit niet het geval is, waarom niet. Wetenschappelijk onderzoek gaat over het vergaren van nieuwe kennis en kan leiden tot nieuwe standaarden. Clinical audits gaan over het naleven van deze standaarden. Of anders gezegd: ‘Onderzoek is ontdekken hoe het moet, clinical audits meten of het ook goed gedaan wordt.’ 2
In het Verenigd Koninkrijk is de clinical audit vanaf de basisopleiding een vast lesonderdeel. Het is daar een taak van alle medische professionals en wordt voor medisch specialisten contractueel vastgelegd. Van opleidingsassistenten wordt elk jaar een clinical audit verwacht en ook afdelingen moeten jaarlijks kunnen laten zien welke clinical audits hebben plaatsgevonden.
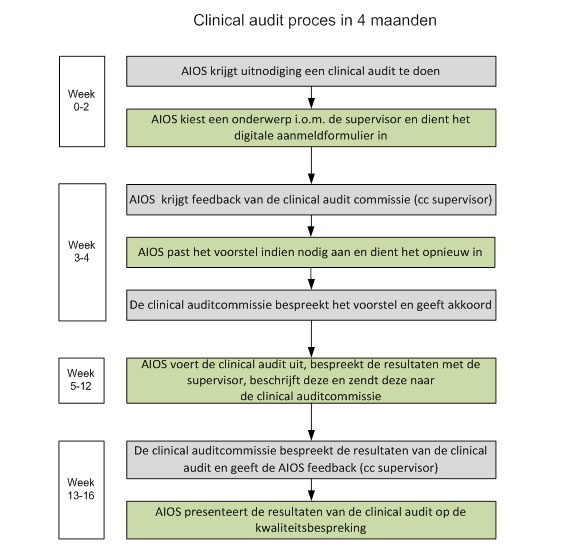
Bij ons zijn de eerste audits in februari 2013 van start gegaan en sinds april van dat jaar is de presentatie van een audit vast onderdeel van de maandelijkse kwaliteitsbespreking. Onze clinical audit-commissie bestaat uit internisten, aiossen en een beleidsmedewerker. De werkwijze is weergegeven in figuur 2 (onderaan).
De praktijk
Wij stimuleren aiossen om zelf een onderwerp aan te dragen, vanuit hun praktijkervaring. Zo is bijvoorbeeld de indruk bij een aios dat erysipelas en cellulitis niet tot een verschil in antibioticakeuze leidt, de aanleiding geweest voor een clinical audit naar het toepassen van de antibioticarichtlijnen hierbij. Het zelf mogen kiezen van een onderwerp bevordert de motivatie van de aios en geeft hem of haar gelegenheid om invloed uit te oefenen op de eigen werkwijze of omgeving. Ook kunnen de aiossen gebruikmaken van een lijst met onderwerpen die als probleem zijn geïdentificeerd in de analyses van incidentmeldingen. Zo krijgen frequent gemelde incidenten ook een vervolg.
Een ander typerend voorbeeld van een clinical audit was de analyse van het tijdig overschakelen van intraveneuze naar orale antibiotica bij ongecompliceerde luchtweg- en urineweginfecties. Hiervoor bestaan heldere richtlijnen waarin staat dat als de hartfrequentie, temperatuur, bloeddruk, ademhalingsfrequentie en saturatie aan bepaalde criteria voldoen, er veilig en evidencebased overgeschakeld kan worden. Uit de clinical audit van dertig patiënten bleek dat een derde van de patiënten tenminste één dag eerder overgezet had kunnen worden op orale therapie. Bij deze kleine groep patiënten hadden honderden euro’s bespaard kunnen worden op de medicijnkosten. Andere voordelen van tijdig overschakelen zijn het eerder verwijderen van de infuuskatheter waardoor de mobiliteit toeneemt, het risico op tromboflebitis kleiner wordt en de patiënt eerder met ontslag kan. Veel voordelen dus voor patiënt en organisatie. Het tijdig omzetten van intraveneuze naar orale therapie is nu vast onderdeel van de checklist van de visite geworden.
Leuke opsteker
Een clinical audit kan ook een onverwacht positief resultaat hebben. Toen er geanalyseerd werd of bij opname gestaakte medicatie – zoals antihypertensiva bij sepsis – bij ontslag wel herstart werd, of bewust niet, bleek dit bij 100 procent van de vijftig geanalyseerde patiënten goed te zijn gegaan. Weliswaar vond herstart vaak niet plaats, maar in al deze gevallen werd dit expliciet, en meestal gemotiveerd, vermeld in de ontslagbrief. De afspraken met verpleging en zaalartsen bleken dus uitstekend te werken. Ook het standaard voordrukken van de items ‘bij opname gestaakte medicatie’ in de opnamestatus en ‘tijdens ontslag definitief gestaakte medicatie’ in de ontslagbrief heeft hieraan bijgedragen.
Het was een leuke opsteker voor de betreffende afdeling om te constateren dat dit goed geregeld was en de tegenvallende resultaten uit onderzoeksliteratuur niet bevestigd werden. Het was zelfs aanleiding om te kijken of dezelfde werkafspraken ook op andere afdelingen ingevoerd konden worden.
Enthousiast
Door de clinical audit voorzichtig te introduceren, hebben we voorkomen dat deze mogelijk ervaren zou worden als een inbreuk op de eigen professionele autonomie. Daardoor werd de potentiële opbrengst van de clinical audits al snel gezien. De enige zorg die dikwijls door aiossen werd geuit was: ‘Toch niet nóg een extra taak?’ Echter goede administratieve ondersteuning, maximaal gebruik van ICT-mogelijkheden en het op weg helpen van de pioniers die de eerste clinical audits hebben gedaan, hebben ervoor gezorgd dat alle aiossen enthousiast waren. Bovendien is het feit dat het zo concreet over het dagelijkse werk gaat, erg stimulerend. Inmiddels worden clinical audits niet alleen door aiossen uitgevoerd, maar ook door internisten, verpleegkundigen en stafmedewerkers.
Wat ons betreft verdient het instrument dan ook invoering binnen alle opleidingen.
dr. Hilde Jalving, internist-oncoloog, UMCG
drs. Nicolien Kromme, beleidsmedewerker interne geneeskunde, UMCG
prof. dr. Rijk Gans, afdelingshoofd interne geneeskunde, UMCG
dr. Joop Lefrandt, internist-vasculair geneeskundige, UMCG
contact: m.jalving@umcg.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Voetnoten
1. NICE. Principle for Best Practice in Clinical Audit.
2. Smith R. Audit and Research. BMJ. 1992; 305:905-6
Zie ook
- Video: Praktijkvoorbeeld opleiden in algemene competenties
- Aanmeldformulier Clinical audit
- Dossier Kwaliteit
Figuur 1
De clinical audit-cyclus.
Figuur 2.
Flow chart werkwijze clinical audits.

- Er zijn nog geen reacties















