PrEP is kansrijk in hiv-aanpak
Plaats een reactie
PrEP verkleint de kans op transmissie van hiv. Door onbekendheid bij zorgverleners over dit middel en het ontbreken van een vergoedingensysteem halen steeds meer hiv-positieven PrEP via alternatieve circuits.
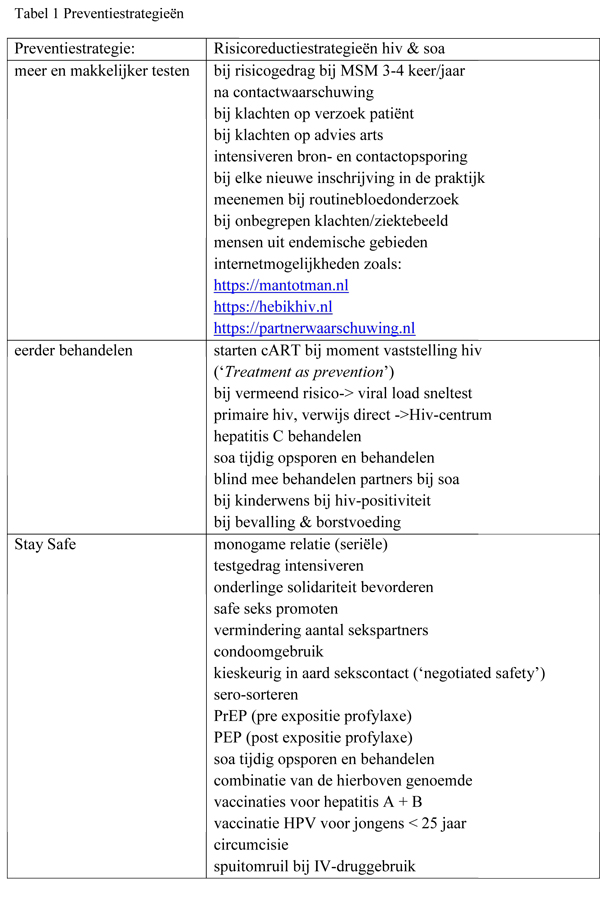
Elk jaar worden in Nederland circa 900 nieuwe hiv-infecties vastgesteld; 64 procent ervan betreft mannen die seks hebben met mannen (MSM). Met de bestaande preventiestrategieën lukt het niet om het aantal infecties bij MSM verder te verminderen (zie tabel 1 op medischcontact.nl). Het opsporen van niet-gediagnosticeerde hiv-geïnfecteerden gaat al jaren moeizaam. Voor hiv-negatieve mannen met risicovol seksgedrag is er nu pre-expositieprofylaxe (PrEP), een nieuw middel in het arsenaal aan hiv-preventiestrategieën. PrEP is in een aantal studies bewezen effectief gebleken.
Maar waarom wordt het beleid hier dan niet vol op ingezet? PrEP-verstrekking voelt voor sommigen als een ongewone stap en roept emotionele en afwijzende reacties op. Die reacties kunnen te maken hebben met homoseksueel gedrag, anale seks en beslissingen daaromtrent die niet altijd stroken met de waarden en normen van de voorschrijvende arts.
Struikelblok
PrEP (Truvada) is een tablet met 200 mg tenofovir en 245 mg emtricitabine. Bij juist gebruik geeft het een bescherming van tenminste 86 procent. PrEP wordt dagelijks geslikt, of intermitterend als de seks op afspraak valt te organiseren. Intermitterend gebruik laat hetzelfde effect zien als dagelijks gebruik. PrEP biedt geen 100 procent bescherming omdat de mogelijkheid bestaat dat iemand een multiresistente hiv-variant oploopt.
Het Europees Geneesmiddelenbureau (EMA) heeft PrEP in augustus 2016 geregistreerd en in het Farmacotherapeutisch Kompas staat het middel inmiddels ook vermeld.
Sinds in september 2016 de ‘PrEP Richtlijn Nederland’ is gepubliceerd, wordt Truvada in ons land (nog) niet op grote schaal voorgeschreven. Grootste struikelblok zijn de kosten, die de gebruiker zelf moet betalen. Artsen en andere zorgprofessionals krijgen wel vragen, zoals ‘hoe zinnig is PrEP-gebruik’ en verzoeken om PrEP voor te schrijven of om begeleiding van gebruikers die PrEP op niet-reguliere wijze hebben verkregen.
Substantieel risico
De Nederlandse Vereniging van HIV Behandelaren (NVHB) heeft een richtlijn opgesteld voor de begeleiding van mensen die een substantieel risico lopen op een hiv-infectie en PrEP willen gebruiken (zie tabel 2 op medischcontact.nl). Een optimaal effect vereist een goede therapietrouw, periodieke controles van de nierfunctie en controle op soa en hiv. PrEP kan pas gestart worden als zeker is dat de betrokkene geen hiv-infectie heeft. De bijwerkingen zijn mild. Truvada vormt al jarenlang de ruggengraat van de combinatie antiretrovirale therapie (cART) bij de hiv-behandeling en uit de jarenlange ervaringen met behandeling van hiv-patiënten, blijkt dat Truvada goed wordt verdragen en dat er op langere termijn geen onomkeerbare afwijkingen ontstaan. De meeste potentiële gebruikers (schatting: jaarlijks 8000-10.000) zullen beperkt gebruikmaken van PrEP. Zo kunnen jonge MSM een periode in hun leven waarin ze meer risico lopen op een hiv-infectie met PrEP ‘ongeschonden’ doorkomen.
PrEP is sinds juni 2015 in studieverband bij de GGD in Amsterdam in gebruik (zie kader AMPrEP). Deze studie is niet meer toegankelijk; de laatste deelnemer is onlangs geïncludeerd. Daarnaast schrijven enkele (huis)artsen PrEP voor.
In 2017 verloopt het patent op Truvada. Naar verwachting zal de prijs (650 euro per maand) dan fors dalen. Generieke varianten worden pas eind 2017 op de Nederlandse markt verwacht. Opname in het basispakket wordt nagestreefd. PrEP-verstrekking is kosteneffectief bij een hoog risico op een hiv-infectie. De minister van VWS heeft de Gezondheidsraad om advies gevraagd over het gebruik van PrEP. Centrale vraag is of er sprake is van een collectieve of een individuele verantwoordelijkheid. Een besluit over vergoeding vanuit de zorgverzekeringswet hangt hiermee samen. Het rapport van de Gezondheidsraad verschijnt naar verwachting begin 2018.
Een probleem vormt de groeiende groep MSM die niet wacht op vergoeding en de pillen goedkoop verwerft via alternatieve routes, en bij wie begeleiding en periodieke controles veelal ontbreken. Bij onjuist gebruik kunnen resistente hiv-stammen ontstaan en mogelijke gezondheidsschade bij gebruikers.
Afkeurende reacties
PrEP-verstrekking voelt blijkbaar als een exceptionele stap en roept soms afkeurende reacties op. Wellicht speelt daarbij de houding ten opzichte van homoseksueel anaal contact een rol, maar zeker ook het feit dat het om een besluit gaat waarbij collectieve en individuele belangen met elkaar kunnen botsen. De vraag is of PrEP-gebruikers wel solidair zullen zijn met hun toekomstige sekspartners. Het betreft immers een groep mannen die om uiteenlopende redenen geen condooms (willen) gebruiken, die wel een hoog risico lopen op een hiv-infectie en soa, en daarmee een risico vormen voor hun sekspartners. De scope van PrEP is beperkt; het beschermt tegen een mogelijke hiv-infectie, maar niet tegen andere seksueel overdraagbare aandoeningen. Het roept conflicterende emoties op als MSM, met gebruik van gemeenschapsgeld, zich overgeven aan ongeremd seksueel plezier, zonder vooraf afspraken te maken om het soarisico voor henzelf en hun sekspartners te beperken. De kwestie is of men zich verantwoordelijk voor elkaar wil en zal voelen. De vraag die hieruit voortvloeit is: moet de gebruiker niet betalen?
Los daarvan moet de afweging worden gemaakt of de gemeenschap geld moet investeren om nieuwe hiv-infecties te voorkomen en zo op langere termijn veel geld en ziekteleed te besparen. Dat lijkt, zij het onder bepaalde condities, gerechtvaardigd. Het vraagt om een overheid met lef, en om artsen die hun nek durven uitsteken om deze additionele preventieve methode snel en adequaat in te voeren. Als zorgverzekeraars hierin niet hun verantwoordelijk willen nemen, kan het Aidsfonds mogelijk een financieel overbruggende functie bieden. Een ander alternatief kan zijn: het opzetten van een collectief of individueel legale parallelimport, waardoor dit middel binnen handbereik komt van de doelgroep, en de bereidheid om de kosten dan wel zelf te dragen zal toenemen.
Nu al wordt in het Verenigd Koninkrijk uit India generieke Truvada aangeboden voor 40 euro per maand. In Engeland is het legaal om via internet medicatie te kopen. De kans is groot dat mensen bij een dergelijke lage prijs wel bereid zijn om het gebruik ervan zelf te betalen. De verwachting is dat de prijs van de officiële generieke varianten van Truvada die mogelijk op de markt komen in Nederland voor velen nog te hoog zal zijn.

Onveilige sekscontacten
De aanname dat door het gebruik van PrEP veel meer onveilige anale sekscontacten plaatshebben, wordt nog niet gestaafd door een toename van het aantal soa bij PrEP-gebruikers, maar lijkt wel plausibel. Recente data omtrent condoomgebruik tijdens reallife PrEP-gebruik tonen aan dat condoomgebruik afneemt en lijken de vrees te bevestigen dat de mannen die wel regelmatig condooms gebruikten dat achterwege laten zodra zij PrEP gebruiken. In toenemende mate maken MSM zich op sekscontactsites kenbaar als ‘PrEP-gebruiker’ en dat seks zonder condoom een optie is. Het is noodzakelijk dat een deel van deze groep zich herpakt en daar ook op wordt gewezen. Naast PrEP dient ook het condoom een onderdeel te blijven in het palet van preventief gedrag. Ter vergelijking geldt de ‘double Dutch’-methode, waarbij vrouwen zowel de pil gebruiken als het condoom, bij wisselende sekscontacten. Correct condoomgebruik blijft daarbij het meest passende en goedkope alternatief.
De noodzakelijke periodieke controles bij PrEP-gebruik hebben als bijkomend voordeel dat mogelijk onbehandelde soa, die het risico op een hiv-infectie sterk doen toenemen, eerder worden opgespoord en dat steeds de additionele preventie wordt besproken.
Wie de verstrekking van PrEP in Nederland uiteindelijk ter hand zal nemen, staat niet vast. Het hoort niet in de tweede lijn bij de hiv-behandelaren. GGD-en aarzelen, het hoort niet tot hun expertise en de financiering is een probleem. Gaat de GGD wel over tot voorschrijven, dan dient er afstemming te komen met de huisarts van de patiënt. Mogelijk gaat het verstrekken van PrEP tot het werk van (gespecialiseerde) huisartsen behoren, mits die zich bevoegd en bekwaam voelen. Nu al wordt ruim twee derde van alle soa en een derde van alle positieve hiv-testen vastgesteld en behandeld door de eigen huisarts. De uitdaging is dat de betrokken (huis)artsen telkens weer de verantwoordelijkheid nemen om bij de controles van PrEP-gebruikers te blijven wijzen op de noodzaak zichzelf en de sekspartners te beschermen tegen het soarisico. Dit is een lastige opgave maar bij hiv-preventie nog altijd lonend.
AMPrEP
In juni 2015 ging bij de GGD Amsterdam de AMPrEP-studie van start. Het doelvan de studie is om de implementatie van pre-expositie profylaxe (PrEP) voor mannen die seks hebben met mannen (MSM) met een verhoogd risico op hiv, te onderzoeken. Daarbij worden twee verschillende manieren van PrEP-inname aangeboden: dagelijks PrEP (1 tablet TDF/FTC) of intermitterend PrEP. Voor elke deelnemer geldt een driemaandelijkse follow-up met vragenlijsten en bloedonderzoek. Studieduur: drie jaar.
Adrie Heijnen, huisarts-seksuoloog, Nederlandse Wetenschappelijke Vereniging voor Seksuologie (NVVS)
contact
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld door de auteur.
Lees ook: pdf- Er zijn nog geen reacties

















