Postcovidsyndroom: de pandemie na de pandemie
Gespecialiseerde centra moeten antwoord bieden op langdurige coronaklachten
5 reacties
Na de pandemie is nu aandacht nodig voor patiënten met langdurige klachten als gevolg van covid-19. Het postcovidsyndroom vraagt om passende maatregelen en een geschikte infrastructuur.
Twee jaar na de eerste uitbraak in Nederland lijkt het covid-19-landschap hier eindelijk te stabiliseren. Maar voor een substantiële groep mensen is de crisis nog niet voorbij. Wereldwijd kampen nog miljoenen mensen dagelijks met de langdurige fysieke en mentale nasleep van de covidinfectie. Internationaal wordt geschat dat zo’n 10 procent van alle mensen die de infectie doormaken te maken heeft met de langdurige klachten. Volgens het Office of National Statistics zijn er in het Verenigd Koninkrijk (VK) momenteel zo’n 1,3 miljoen mensen die drie maanden na de acute covidinfectie nog klachten hebben en 235 duizend mensen die langer dan twee jaar klachten hebben.
Onder hen bevinden zich ook in Nederland, naast de vele andere werknemers die gedurende de pandemie in de frontlinie stonden, veel zorgverleners. De FNV maakte onlangs bekend dat inmiddels 113 zorgverleners die kampen met het postcovidsyndroom (PCS), ook bekend als long covid, na twee jaar ziektewet zijn ontslagen. In januari 2022 heeft het Nederlands Centrum voor Beroepsziekten PCS officieel erkend als beroepsziekte.
Langer dan drie maanden
C-support levert in opdracht van het ministerie van Volksgezondheid, Welzijn en Sport (VWS) sinds oktober 2020 nazorg aan patiënten met een bevestigde of vermoedelijk doorgemaakte covidinfectie, die langer dan drie maanden klachten houden, conform de definitie van de World Health Organization (WHO). C-support is een voortzetting van Q-support, een in opzet veel kleinere organisatie, die na de Q-koortsepidemie (2007-2010) in 2013 werd opgericht om volgens het biopsychosociale model nazorg te bieden aan patiënten met het Q-koortsvermoeidheidssyndroom.
De afgelopen twee jaar heeft de organisatie een enorme groei doorgemaakt; we hebben inmiddels ruim 14 duizend patiënten met uiteenlopende hulpvragen geadviseerd op gebied van gezondheid, financiën, werk en sociaal-maatschappelijke dilemma’s.
Hulpvragen
Patiënten kunnen zich, zonder verwijzing van hun huisarts of specialist, via de website (C-support.nu) aanmelden. In een intakegesprek wordt vervolgens informatie verzameld over de aard en duur van de klachten, de impact op het dagelijkse functioneren en worden er hulpvragen aan C-support geformuleerd. Afhankelijk van de aard van de hulpvragen worden patiënten vervolgens teruggebeld door een arts, een nazorgadviseur (doorgaans een maatschappelijk werker) en/of een arbeidsdeskundige of arbeidsjurist. Gedurende het ziektebeloop wordt er afhankelijk van de behoefte van de patiënt met enige regelmaat contact gelegd door een toegewezen nazorgadviseur.
Vier maanden na elke besmettingsgolf volgt een piek in aanmeldingen
Daarnaast draagt C-support bij aan scholing van professionals (aan onder anderen verzekerings-, bedrijfs- en huisartsen) over PCS en spelen wij een adviserende en verbindende rol in relevante onderzoeksprojecten (van onder andere ZonMw).
Dynamiek
Bij C-support hebben zich 14.654 patiënten aangemeld met klachten die langer dan drie maanden aanhielden na een zelfgerapporteerde covidinfectie. Bij 80 procent van de patiënten is de infectie bevestigd door een PCR-test, zelftest of antistoftest. Dit percentage was het laatste jaar zo’n 95 procent. Het merendeel van de patiënten zónder bewezen covidinfectie, werd ziek gedurende de eerste golf, toen er nog nauwelijks testcapaciteit beschikbaar was. Sinds de start van de pandemie meldden zich per maand mediaan 669 patiënten. Het aantal nieuwe aanmeldingen bij C-support, volgt de dynamiek van de pandemie, met een piek in nieuwe aanmeldingen iedere vier maanden na een nieuwe golf van besmettingen. De aanmelding volgt gemiddeld negentien weken na besmetting.
75 procent (n = 10.990) van de patiënten is vrouw en de gemiddelde leeftijd bedraagt 46 jaar. In ons cohort bevinden zich ook meerdere jongeren. Van een subpopulatie (n = 6234) waren 2206 patiënten (35%) werkzaam in de zorg.
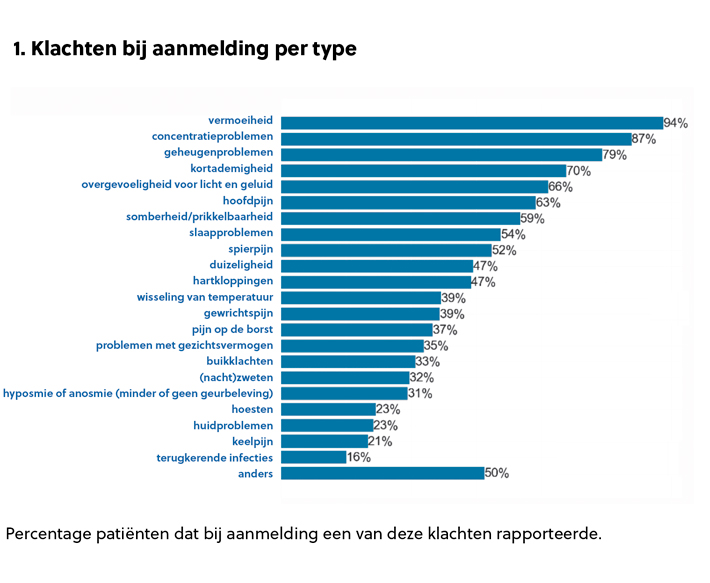
Van een lijst van 23 mogelijke symptomen hadden patiënten bij C-support gemiddeld elf symptomen. Van alle symptomen kwam vermoeidheid het vaakst voor (94%). Problemen met de concentratie, het geheugen en kortademigheid kwamen voor bij respectievelijk 87, 79 en 70 procent van de patiënten (zie figuur 1).
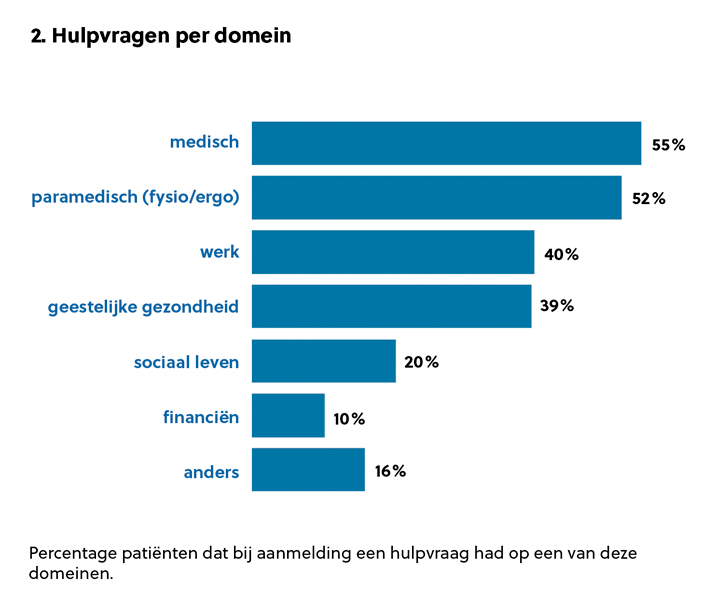
De meeste patiënten consulteerden onze organisatie voor meerdere hulpvragen (zie figuur 2). Een ruime meerderheid van de patiënten (70%) heeft twaalf maanden na het initiële contactmoment nog steeds behoefte aan begeleiding.
Angst en onzekerheid
Hoewel er geleidelijk aan meer bekend wordt over het ziektebeeld, hebben vooral patiënten na de eerste besmettingsgolven veel angst, onzekerheid en wanhoop gekend. Toen de klachten na de acute infectie aanhielden, begon de zoektocht om herkenning en duiding van hun klachten en om erkenning van hun lijden door onder anderen zorgverleners. Terwijl patiënten aandrongen op nader onderzoek, stonden de huisartsen en specialisten vaak met lege handen, er waren immers nog geen richtlijnen, aanvullende diagnostiek leverde zelden wat op en er was nog onvoldoende wetenschappelijke kennis. Dit in combinatie met het onstuimige zorglandschap met grote personeelstekorten en een disproportioneel toegenomen zorgvraag, maakte dat er ook weinig ruimte bleek om de patiënten toch een vorm van houvast te bieden. Niet zelden spraken de patiënten over verstoorde arts-patiëntrelaties en een gebrek aan vertrouwen in de medische zorg.
Tegelijkertijd was er langere tijd ook sprake van grote onbekendheid over de aandoening bij werkgevers en bedrijfsartsen. Hierbij werden de gezondheidsklachten – onder meer vanwege het ontbreken van een PCR- of antistoftest – vaak niet erkend als onderdeel van PCS. Daarnaast sloot de geadviseerde zorg dikwijls niet aan bij de beleving of behoeften van de patiënt. Niet zelden werden patiënten verwezen voor behandeling van psychische klachten zoals burn-out. Veel van de klachten (onder andere cognitieve klachten) zijn niet objectiveerbaar middels bestaande diagnostische tools. Hierdoor pasten de verwachtingen van de werkgever om te re-integreren vaak niet bij de mogelijkheden van de patiënt.
Twee belangrijke stappen in de erkenning van het ziektebeeld waren het uitbrengen van de definitie van PCS door de WHO in oktober 2021 en een officiële oproep aan het ministerie van VWS door de Nederlandse Gezondheidsraad in februari 2022, voor meer aandacht en wetenschappelijk onderzoek naar het ziektebeeld. In maart 2022 verschenen de medische richtlijnen over PCS van de Federatie Medisch Specialisten en het Nederlands Huisartsen Genootschap.
Niet toereikend
Helaas zijn de huidige richtlijnen niet toereikend voor alle patiënten. Zo zijn er ook patiënten die niet opknappen na de ingestelde herstelzorg (doorgaans ergotherapie en fysiotherapie) en er zijn patiënten die niet in staat zijn de bestaande revalidatieprogramma’s te volgen. Een deel van de patiënten lijkt namelijk last te hebben van post-exertionele malaise (PEM), waarbij bestaande klachten toenemen na onder meer inspanning. PEM is een symptoom dat bekend is bij patiënten met myalgische encefalomyelitis/chronischevermoeidheidsyndroom (ME/CVS) en het Q-koortsvermoeidheidssydroom. Andere patiënten kampen met klachten die passen bij het postural orthostatic tachycardia syndrome (POTS), waarbij het dagelijkse functioneren en revalideren wordt gehinderd doordat patiënten moeite hebben om rechtop te staan. Beide symptomen zijn echter niet opgenomen in de huidige richtlijnen, wat maakt dat herkenning van deze klachten en passende adviezen doorgaans ontbreken.
De patiënten hebben een relatief hoge sociaaleconomische status
Hoewel onderzoek naar PCS nog in de kinderschoenen staat, zijn er aanwijzingen dat onder andere diabetes en autoantilichamen risicofactoren zijn voor het ontstaan van PCS. Persisterende virusdeeltjes, een overactief immuunsysteem, neuro-inflammatie, autonome disfunctie en een verstoord microbioom worden genoemd als mogelijk verklarende mechanismen voor de aanhoudende klachten.
Door het uitblijven van behandelopties gaan patiënten met aanhoudende klachten over tot niet-wetenschappelijk onderbouwde behandelingen. Voorbeelden zijn antihistaminica, SSRI’s, aspirine en soms zeer prijzige en invasieve behandelingen in het buitenland zoals de aferesetherapie, waarbij het bloed wordt ontdaan van ‘microclots’ en ontstekingscellen. Dit benadrukt het belang van meer wetenschappelijk onderzoek om de pathofysiologie van PCS verder te ontrafelen. Vanwege de overeenkomsten in het klinisch beeld moet ook naar raakvlakken met andere postinfectieuze ziektebeelden zoals MERS, SARS, Q-koorts en ME/CVS worden gekeken.
De patiënten in ons cohort hebben veelal een relatief hoge sociaaleconomische status, zijn digitaal vaardig en hebben geen migratieachtergrond. Doorgaans waren ze in de acute ziektefase niet ernstig ziek. Het ontbreken van een landelijke registratie maakt echter dat de totale omvang van het probleem niet goed inzichtelijk is. Het gaat echter om vele duizenden mensen die midden in hun werkzame leven uitvallen en een uitwerking hiervan op de maatschappij is onvermijdelijk.
Gespecialiseerde centra
Wij zijn van mening dat de zorg voor deze patiëntengroep primair in de eerste lijn thuishoort met een coördinerende rol voor de huisarts. Hierbij dienen meer mogelijkheden voor gespecialiseerde multidisciplinaire paramedische zorg in de eerste lijn te worden gecreëerd. Tegelijkertijd observeren wij aan de hand van de hoeveelheid aanmeldingen dat de zorg voor de complexere patiënten met PCS momenteel tekortschiet. Door deze specifieke zorg te centreren in gespecialiseerde centra waar zorgpaden worden gecreëerd op basis van patiëntprofielen, kan er meer expertise worden opgebouwd. Tevens lenen deze centra zich bij uitstek voor het creëren van kaders voor wetenschappelijk onderzoek. Een bijkomend voordeel hierbij is dat er een holistische benadering mogelijk is, die ook meer recht doet aan het complexe en chronische klachtenpatroon van een deel van de PCS-patiënten. Nu de covidpandemie zich nog in relatief rustig vaarwater bevindt, is dat ook wenselijk voor de pandemie na de pandemie.
contact
cc: redactie@medischcontact.nl
auteurs
Auteurs zijn werkzaam voor C-support en hebben een adviserende rol bij subsidieaanvragen bij ZonMw.
Sara Biere-Rafi, huisarts, medisch adviseur C-support
Alfons Olde Loohuis, huisarts, medisch adviseur C-support
Peter Tielemanp, data-analist C-support
Annemieke de Groot, bestuurder C-support
Referenties
1. Prevalence of ongoing symptoms following coronavirus (COVID-19) infection in the UK. Statistical bulletin. United Kingdom: Office for National Statistics; 6 May 2022.
2. 40% zorgmedewerkers die zijn besmet tijdens eerste coronagolf, inmiddels ontslagen. Poll van FNV Zorg & Welzijn 4 april 2022. www.fnv.nl/nieuwsbericht/sectornieuws/zorg-welzijn/2022/04/poll-40-zorgmedewerkers-die-zijn-besmet-tijdens-ee.
3. WHO. A clinical case definition of post-covid 19 condition by a Delphi consensus 6 October 2021. www.who.int/publications-detail-redirect/WHO-2019-nCoV-Post_COVID-19_condition-Clinical_case_definition-2021.1.
4. Engel G. The need for a new medical model: a challenge for biomedicine. Science. 1977; 196, 129-36.
5. Langdurige klachten na Covid-19. (2022/04). Den Haag: Gezondheidsraad; 2022.
6. Myalgic encephalomyelitis (or encephalopathy)/chronic fatigue syndrome: diagnosis and management. (NG206). United Kingdom: NICE guideline; 2021.
7. Jamal SM, Landers DB, Hollenberg SM, Turi ZG, Glotzer TV, Tancredi J, et al. Prospective Evaluation of Autonomic Dysfunction in Post-Acute Sequela of COVID-19. Journal of American College of Cardiology. 2022; 79: 2325-30.
8. Su Y, Yuan D, Chen DG, Ng RH, Wang K, Choi J, et al. Multiple early factors anticipate post-acute COVID19 sequela. Cell. 2022; 185: 881-95.
9. Wang EY, Mao T, Klein J, Dai Y, Huck JD, Jaycox JR, et al. Diverse Functional Autoantibodies in Patients With COVID-19. Nature. 2021; 595: 283-8.
10. Galan M, Vigón L, Fuertes D, Murciano-Antón MA, Casado-Fernández G, Domínguez-Mateos S, et al. Persistent Overactive Cytotoxic Immune Response in a Spanish Cohort of Individuals With Long-COVID: Identification of Diagnostic Biomarkers. Frontiers in immunology. 2022; 13: 848886.
11. Liu Q, Mak JWY, Su Q, Yeoh YK, Lui GCY, Ng SSS, et al. Gut microbiota dynamics in a prospective cohort of patients with post-acute COVID-19 syndrome. Gut. 2022; 71: 544-52.
12. Visser D, Golla SSV, Verfaillie SCJ, Coomans EM, Rikken RM, van de Giessen EM, et al. Long COVID is associated with extensive in-vivo neuroinflammation on [18F]DPA-714 PET. Preprint June 2022.
13. Choutka J, Jansari V, Hornig M, Awasaki A. Unexplained post-acute infection syndromes. Nature Medicine. 2022; 28: 911-23.
Belangenverstrengeling: Auteurs zijn werkzaam voor C-support. Adviserende rol subsidieaanvragen bij ZonMw.
Lees ook















T.J.W. de Ruiter
revalidatiearts, HENGELO OV
Een mooie opsomming van de huidige stand van zaken, maar de conclusies van de auteurs zijn nogal kort door de bocht.
Ze stellen dat helaas de huidige richtlijnen niet toereikend zijn voor alle patiënten, dat behandelopties uitblijven.
Wat het ee...rste betreft: Dat kan dan wel zo zijn, maar dat betekent niet automatisch dat er dus ook geen goede zorg geleverd kan worden. Zeker in dergelijke complexe chronische aandoeningen (met diverse complexe vicieuze cirkels) zijn er altijd behandelbare grootheden, ook als de oorzakelijke schade niet bekend is.
De auteurs concluderen vervolgens dat er gespecialiseerde centra moeten kómen:
“Door deze specifieke zorg te centreren in gespecialiseerde centra waar zorgpaden worden gecreëerd op basis van patiëntprofielen, kan er meer expertise worden opgebouwd”
Daar gaat het pijnlijk mis. Zulke centra bestaan namelijk al, ze heten revalidatiecentra en die perfectioneren dergelijke zorgpaden voor vele complexe chronische aandoeningen al meer dan 55 jaar.
Dat patiënten met long covid daar onvoldoende belanden heeft in ieder geval twee oorzaken.
De eerste zit aan de basis:
Ze worden er niet naartoe verwezen omdat velen niet op de hoogte zijn van het bestaan van de revalidatiegeneeskunde en omdat de huidige begeleiding overwegend gericht is op het vinden van een somatische diagnose in plaats van het vinden van herstelbelemmerende factoren en daarmee van verbetering van het functioneren.
Als behandelaren per se een strikt somatische verklaring eisen alvorens een strikt somatische therapie kan starten, is het voor patiënten ook erg lastig om het anders te zien. (want “niet strikt somatisch is dus psychiatrie”)
Dan wordt het onmogelijk om te zien dat wellicht het gedrag ziekhoudend kan zijn, dat de klachtencontingente manier van trainen wellicht de training zinloos tot zelfs contraproductief maakt, dat perfectionisme en jezelf wegcijferen (kenmerkend voor zorgers), te snel weer aan het werk, naar de sportschool, naar alle hobby’s wellicht de patiënt juist afbreekt, en vooral: Dat elke keer dat de patiënt faalt in de opbouw de overtuiging dat het goed kan komen verder verdwijnt.
Zolang de patiënt voor behandelaren een röntgenfoto met een vel er om heen is waar je een mes of een naald in moet zetten, zullen patiënten niet leren om zich als een bio-psycho-sociaal systeem te zien en ook als zodanig oplossingen te zoeken en regie te pakken.
Een herstelde, mij erg bekende patiënt verwoorde dat zo: “het maakt me niet uit waar dat gat in mijn mitochondriën zit. Of er niets, of niets behandelbaars gevonden kan worden, het boeit me niet zo. Ik wil weten hoe ik weer kan hardlopen. Help me”
De tweede oorzaak is:
Er is nog onvoldoende wetenschappelijk bewijs dat die revalidatieprogramma’s werken. Expert-opinion, klinimetrie, vele N=1 studies, erg lovende recensies op zorgkaart etc. worden niet gezien als wetenschappelijk bewijs, alleen een RCT is dat.
Voor zorgverzekeraars (een enkele verzekering daargelaten) is “niet voldoende bewezen hetzelfde als bewezen niet voldoende” en dus geen recht op therapie.
Het lijkt mij heel wonderbaarlijk als verzekeraars nieuwe behandelprogramma’s wel vergoeden in zo’n nieuw op te richten gespecialiseerd centrum dat handelt als een revalidatiecentrum, met behandelaren die holistisch revalidatie-achtig doen met nog te ontwikkelen revalidatiepaden onder regie van een orgaanspecialist met revalidatiearts-achtige taken en nog te ontwikkelen kennis.
De auteurs besluiten met:
“Een bijkomend voordeel hierbij is dat er een holistische benadering mogelijk is, die ook meer recht doet aan het complexe en chronische klachtenpatroon van een deel van de PCS-patiënten.”
Een holistische benadering (hoewel die term wat gedevalueerd is tot vaag en zweverig), dat wil zeggen aandacht voor de gehele patiënt, zowel diens hardware, software als diens omgeving, was altijd al mogelijk, voor de revalidatiegeneeskunde zelfs een essentiële voorwaarde om ons vak te kunnen doen.
Ik voel met natuurlijk een beetje gepikeerd als dokters van het bestaan van mijn mooie specialisme, de revalidatiegeneeskunde, niet afweten, maar het voelt vooral zo zinloos dat steeds het wiel weer uitgevonden moet worden, terwijl er al hele complexe Formule 1 auto’s op bijzonder holistische wijze rondrijden.
R. Kofman
Revalidatiearts, Emmen
Sluit ik mij geheel bij aan! Tot nu toe hebben gelukkig vele patiënten met PCS of long COVID ons al wel gevonden en ik zie dat het gros ook, zodra ze meer inzicht hebben in herstelvertragende factoren, weer kan opbouwen in activiteiten. Er is dus al ...een effectieve manier van behandelen, alleen niet iedereen (zowel patiënten als dokters) weten dat er naast Bio ook psychosociale factoren een rol kunnen spelen en alles aandacht nodig heeft.
G.M. Main - Hoogenveen
verzekeringarts
Is er wellicht ook nog iets bekend over een mogelijk verband tussen het ontstaan van long - Covid en het al dan niet gevaccineerd zijn van de slachtoffers ?
Kinder- en jeugdpsychiater, Rijswijk
Goed artikel. Terecht wordt een brede benadering beschreven en voorgesteld die recht doet aan dit veelkoppig monster.
Het is merkwaardig dat in het inmiddels aanzienlijke aantal artikelen over deze materie nergens de term PANS (Pediatric Acute-Onset... Neuropsychiatric Syndrome) valt.
Bij deze kinderen is sprake van een noxe (viraal, bacterieel, stress) die tot een afwijkende reactie van het immuunapparaat kan leiden met een grote diversiteit aan symptomen.
Hoewel het beeld in Nederland genegeerd wordt is er in Stanford USA al jaren geleden een kliniek hiervoor opgericht met een duidelijke diagnostische richtlijn en een geprotocoleerde behandeling.
Valt daar in Nederland niet iets van te leren?
Anil van der Zee , Amsterdam
Er wordt inderdaad nog niet veel over geschreven in relatie tot long-COVID, maar het wordt ook niet helemaal genegeerd in relatie tot dit soort post-acute infectieuze ziektebeelden. Zie bijvoorbeeld deze keynote met Jennifer Frankovich.
https://y...outu.be/WkeWb7KL-Sg