‘Palliatieve sedatie is geen confectie’
2 reactiesHuisartsen: richtlijn voldoet, maar er zijn uitzonderingen
Huisartsen zijn goede volgers van de richtlijn Palliatieve sedatie, zo blijkt uit onderzoek van Medisch Contact en de NCRV. Dat één op de tien wel eens méér medicatie voorschrijft dan de richtlijn aanraadt, is daar niet mee in tegenspraak. Soms vraagt de situatie om stevig ingrijpen.
Bron: NCRV-programma Altijd Wat, Huisartsen spreken openhartig over palliatieve sedatie: 'De richtlijn zegt wel wat je moet doen, maar niet hoe je het moet doen.' De hele uitzending ziet u vanavond 10 december 21.10 uur op Ned. 2.
Wat zich deze zomer precies heeft afgespeeld in en om de huisartspraktijk van Nico Tromp in Tuitjenhorn, moet nog blijken. Maar de belangstelling voor palliatieve sedatie is er in ieder geval door toegenomen, net als de verwarring over wat dat begrip in de praktijk inhoudt. Reden genoeg voor de redacties van Medisch Contact en het NCRV-programma Altijd Wat om huisartsen in een online enquête te vragen wat zíj van dit onderwerp vinden. De resultaten staan in het kader op blz. 2632, hieronder worden drie onderwerpen nader verkend.
Refractaire symptomen
Volgens de KNMG-richtlijn uit 2009 is palliatieve sedatie geïndiceerd bij ondraaglijk lijden als gevolg van één of meerdere refractaire symptomen als pijn, kortademigheid en delier. Toch zegt 7 procent van de huisartsen die ervaring hebben met palliatieve sedatie, daarmee wel eens te zijn begonnen zonder dat van dergelijke onbehandelbare symptomen sprake was. Dat is ook niet zo vreemd, want het begrip ‘refractair’ is niet makkelijk te definiëren en ook een ‘optelsom’ van op zich niet-refractaire symptomen kan leiden tot een crisissituatie.
Een vrouwelijke huisarts, sinds 1995 praktiserend, schrijft ter toelichting: ‘De laatste keer deed ik palliatieve sedatie bij iemand die helemaal óp was en aangaf: “Ik kan niet meer, laat me slapen.” Is dat refractair? Deze patiënte is een halve dag later in alle rust overleden.’
De meningen over de noodzaak om al dan niet verder te behandelen, kunnen ook verschillen, herinnert zich een jonge huisarts uit haar opleidingstijd: ‘Met mijn opleider was ik van mening dat de symptomen onbehandelbaar waren, maar er waren groepsgenoten die dit anders zagen. Er was geen sprake van dyspneu, pijn of delier, maar de patiënt leed doordat hij elke ochtend tegen verwachting wakker werd, en hij was lichamelijk en geestelijk uitgeput. Voor mij was dat na twee weken praten voldoende. Hij wilde vanuit zijn geloofsovertuiging geen euthanasie, maar continue sedatie was een goede optie. Hij kreeg rust en stierf na drie dagen.’
Toch blijkt de overgrote meerderheid van de huisartsen zich te houden aan wat de richtlijn op dit punt voorschrijft. Soms is de reden verrassend, zoals bij deze vrouw, huisarts sinds 1994: ‘Ik durf niet het risico te lopen dat de palliatieve sedatie maar blijft voortduren als iemand niet erg verzwakt is. In mijn opleiding heb ik wel eens meegemaakt dat iemand geen vocht en voeding meer kreeg maar toch nog, zonder palliatieve sedatie, weken bleef leven.’
Hoge doseringen
10 procent van de geënquêteerde huisartsen zegt ‘ja’ op de vraag of men wel eens een hogere dosis medicatie heeft gegeven dan de richtlijn aangeeft, met het doel de dood te bespoedigen. Onder mannen zijn dat er wat meer dan onder vrouwen: 13 tegen 7 procent. Maar een hoge dosering hoeft – ook bij een bevestigend antwoord op de vraag – niet per se te betekenen dat de huisarts de dood wilde bespoedigen. Het doel kan ook zijn om het lijden te verzachten.
Een mannelijke huisarts, praktiserend sinds 1989, schrijft: ‘In 2001 heb ik palliatieve sedatie toegepast, waarbij de pomp 12 dagen aangesloten heeft gestaan. Op de dag van overlijden was de dosering morfine 800 milligram per uur, die van midazolam 40 milligram per uur. Er waren vijf subcutane naalden aangesloten. Na overlijden bleek dat de tumor niet was uitgezaaid maar in de buik langs de wervelkolom omhoog was gegroeid en in een zenuwknoop was ingegroeid.’
De geadviseerde doses worden ook wel overschreden uit angst voor een te lage dosering, waardoor de patiënt niet optimaal gesedeerd raakt. Dat speelt vooral als deze al langer morfine of Dormicum gebruikte of niet op de voorgeschreven medicatie reageerde. ‘Ik ben wel eens met een wat hogere dosering begonnen met sederen omdat de patiënt daarvoor al oraal Dormicum had gebruikt en al in zekere mate sprake was van gewenning’, schrijft een vrouw, huisarts sinds 2007. ‘Door onvoldoende diepe sedatie en wakker worden heb ik wel eens opgetitreerd tot de zeer hoge dosis van 600 mg Dormicum per 24 uur, met nozinan’, schrijft een man, in het vak sinds 1995.
Desondanks houden verreweg de meeste huisartsen de geadviseerde doses aan, vaak ondanks druk van de familie. ‘Ik heb wel eens de aanvechting gehad, maar het toch nooit gedaan. De vraag kwam vaak van de familie, die het toch wel lang vond duren of het niet langer kon aanzien. Ik leg dan altijd weer uit dat de patiënt niet lijdt en dat ik niet vanwege de familie het leven kan beëindigen, al begrijp ik dat het zwaar kan zijn. Ik heb de indruk dat familie er daarna rustiger mee kan omgaan’, schrijft een vrouwelijke huisarts, begonnen in 1994. Een collega, eveneens vrouw, schrijft: ‘Ik ben pas drie jaar praktiserend huisarts en vind de richtlijnen erg prettig om als leidraad te gebruiken. Ik ben zelf erg voorzichtig met het ophogen van morfine, omdat ik niet wil dat een patiënt in een delier schiet.’
Dat de richtlijn er is, wordt door veel huisartsen als voordeel gezien, zeker vergeleken met vroeger. Een vrouw schrijft: ‘Twintig jaar geleden heb ik in een christelijk ziekenhuis een Tuitjenhorn-achtige dosering gegeven aan een jonge patiënte, overigens met toestemming van haarzelf, haar man en diverse dokters, gewoonweg omdat er toen nog geen richtlijnen waren. In dat ziekenhuis was euthanasie onbespreekbaar, en gezien de afschuwelijke situatie waarin de patiënte zich bevond, hebben we haar uit haar lijden verlost met grote hoeveelheden morfine en benzodiazepines.’
Maar soms kan een huisarts niets met de regeltjes: ‘Een in de ogen van de stervende waardeloos resultaat van mijn handelen valt niet te excuseren met een verwijzing naar protocollen’, schrijft een man, praktiserend sinds 1984. ‘Als een terminale patiënt ondanks gepaste medicatie heel erg benauwd is of erg veel pijn heeft, geef ik zo iemand zo veel als ik denk dat nodig is. Aan protocollen heb ik dan niets. Dit is geen confectie, maar maatwerk.’
Acute sedatie
De KNMG-richtlijn geeft huisartsen expliciet de ruimte om een patiënt acuut te sederen ‘in een situatie waarin zich plotseling een (veelal levensbedreigende) complicatie voordoet die ondraaglijk lijden veroorzaakt’. Bijna de helft van de respondenten (43%) zegt een patiënt wel eens acuut te hebben moeten sederen. Net als bij ‘gewone’ sedatie werd daarbij vrijwel altijd midazolam (Dormicum) gebruikt (zie tabel 1).
Een vrouwelijk huisarts, begonnen in 2011, beschrijft de sedatie van een jonge vrouw met gemetastaseerd mammacarcinoom: ‘De dag ervoor was besloten nog niet te starten met continue sedatie, maar wel met midazolam voor de nacht. De patiënte had dat echter niet ingenomen. Om 8 uur ’s ochtends ging de spoedlijn. Ze was acuut benauwd geworden en men had haar al extra bolussen morfine gegeven met de morfinepomp. Bij aankomst zie ik een stikkende patiënte. Intraveneus spuiten lukte niet, waarna ik 15 mg midazolam intramusculair en 10 mg morfine subcutaan heb gespoten. Twintig lange minuten, waarin ik de (onbedoelde) druk van de familie om nog meer te doen, goed kon voelen. Zelf twijfelde ik ook of ik niet méér moest spuiten, al wist ik uit de opleiding dat ik de medicijnen de tijd moest geven om hun werk te doen.’
Huisartsen voelen zich klemgezet, want het lijden is acuut – er ontstaat bijvoorbeeld ‘een bloeding bij een longtumor, die verstikking en lijden veroorzaakt’ of een patiënt raakt ‘tot stikkens toe benauwd’ en morfine helpt niet meer. Zij móeten dan iets doen om het lijden te verlichten, maar zijn niet altijd gerust op de mogelijke gevolgen. Een oudere mannelijke huisarts: ‘Een oude man met zeer ernstig COPD wilde – na meerdere opnames in korte tijd – niet opnieuw naar het ziekenhuis We maakten de afspraak dat ik hem bij ernstige benauwdheid middelen zou toedienen die het lijden zouden verzachten, maar ook de dood sneller nabij zouden brengen. Na verloop van weken werd de patiënt binnen enkele uren erg benauwd. We bespraken nogmaals de optie om te sederen. Hij ging daarmee akkoord, maar wilde wachten tot alle kinderen er waren. Ik heb toen 10 mg morfine en 3 mg Dormicum toegediend en de zuurstoftoediening afgezet. Ik ben nog niet terug op de praktijk of ik word gebeld: patiënt was direct na mijn vertrek overleden. Zo had ik het niet bedoeld, maar zo kan het bij ernstig zieke mensen dus wel uitpakken. Toen de zaak-Tuitjenhorn in de publiciteit kwam, heb ik me afgevraagd of ik nu ook in de problemen zou kunnen komen. Zelf zie ik dit als palliatief handelen, goed besproken en met normale doseringen uitgevoerd. Maar als iemand dit had gemeld aan de officier van justitie, had deze vermoedelijk – uit onwetendheid – een onderzoek ingesteld.’
Een jonge vrouwelijke huisarts beschrijft de ‘zeer heftige pijn en het ernstig lijden’ van een jongvolwassen kankerpatiënt die thuisgekomen was om te sterven. Hij had een ‘torenhoge pijnstillende medicatie’ en was daaraan door eerdere behandeling in het ziekenhuis ook gewend geraakt. ‘Na uitgebreid overleg met meerdere academische top-pijnspecialisten bleken zeer hoge doses nodig om de patiënt te kunnen sederen en de pijn te stillen. Ik hoop nooit meer zo’n lijdensweg te moeten meemaken. Ik was een groot voorstander van palliatieve sedatie, die meestal ook goed volgens het boekje verloopt. Maar nu ik weet dat palliatieve sedatie ook heel moeizaam kan verlopen, zou ik voor mijzelf zeker voor euthanasie kiezen, mocht ik ooit in een uitzichtloze situatie terechtkomen.’
En niet alleen de dosering, ook de medicatie zelf moet soms worden aangepast aan de situatie waarin de patiënt verkeert, merkt een jonge mannelijke huisarts op: ‘Deze patiënt had eerder een CVA gehad en raakte verward van middelen als lorazepam, morfine en dexamethason. Om die reden hebben we gekozen voor chloorpromazine, met een veel beter resultaat. Pijnmedicatie is voortgezet met rectale toediening, wat de sedatie ook deed verbeteren. Het voorbeeld laat mooi zien dat palliatieve sedatie individueel maatwerk is en niet louter het volgen van een protocol.’
Joost Visser
j.visser@medischcontact.nl
Volg Joost Visser op Twitter: @joostvissermc
Uitslagen enquête
enquête: bijna alle huisartsen passen palliatieve sedatie toe
Van alle 866 huisartsen die deelnamen aan de enquête heeft 90 procent wel eens palliatieve sedatie toegepast; in de afgelopen vijf jaren gemiddeld zes keer. Terugdenkend aan het laatste geval van palliatieve sedatie zegt 66 procent direct te zijn begonnen met diepe en continue sedatie; 32 procent begon met tijdelijke/intermitterende sedatie, bijvoorbeeld bij twijfel over de levensverwachting. Van deze laatste groep huisartsen ging ongeveer de helft (55%) in een latere fase alsnog over op diep en continue sederen. Recent gevestigde huisartsen zeggen vaker te beginnen met tijdelijke/intermitterende sedatie dan huisartsen die al meer dan dertig jaar werkzaam zijn: 40 versus 26 procent.
Vrijwel alle huisartsen maakten bij hun laatste geval van palliatieve sedatie gebruik van midazolam (Dormicum), vaak in combinatie met (al dan niet gecontinueerde) morfine tegen klachten als benauwdheid en pijn (zie tabel 1).
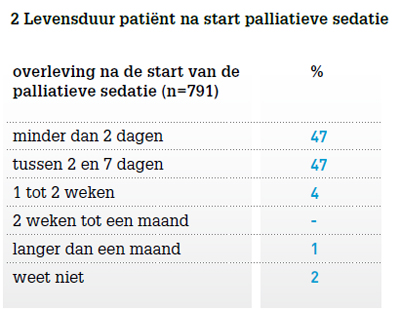
Bij bijna de helft van de huisartsen heeft de patiënt na het begin van de palliatieve sedatie minder dan twee dagen geleefd, bij een even grote groep tussen de twee en zeven dagen (zie tabel 2). Bij continue en diepe palliatieve sedatie wordt het overlijden binnen één of twee weken verwacht, stelt de richtlijn.
Van alle huisartsen zegt 69 procent ‘altijd’ en 26 procent ‘meestal’ aanwezig te zijn bij de start van een palliatieve sedatie; 6 procent is daar dus zelden of nooit in persoon bij. Van de artsen die de laatste vijf jaar hooguit twee keer palliatieve sedatie hebben toegepast, zegt een groter deel (78%) ‘altijd’ aanwezig te zijn dan van de artsen die dat meer dan tien keer hebben gedaan: 78 versus 63 procent.
De overgrote meerderheid van de artsen (94%) kent de inhoud van de 2009 herziene KNMG-richtlijn Palliatieve sedatie. Onder artsen die zelf ervaring hebben met palliatieve sedatie zijn dat er meer (95%) dan onder artsen zonder ervaring (81%). Van de huisartsen die de richtlijn kennen, vindt 89 procent dat deze aansluit op de praktijk; 6 procent vindt van niet.
7 procent van de huisartsen die ervaring hebben met palliatieve sedatie, zegt daarmee wel eens te zijn begonnen terwijl er nog geen onbehandelbare symptomen waren; een iets grotere groep (10%) zegt bij palliatieve sedatie wel eens een hogere dosis medicatie te hebben gegeven dan de richtlijn aangeeft, met het doel het levenseinde van de patiënt te bespoedigen. Bijna de helft (43%) heeft een patiënt in een palliatieve situatie wel eens acuut moeten sederen. Meer over deze drie onderwerpen in bijgaand artikel.
88 procent van de huisartsen is wel eens te rade gegaan bij een palliatief consulent of team. Niet meer dan 9 procent vindt echter dat deze consultatie verplicht zou moeten zijn. Van de huisartsen die geen ervaring hebben heeft een kleiner deel wel eens consult gevraagd (64%), maar vindt een groter deel (19%) dat consultatie verplicht zou moeten zijn.
Slechts 4 procent van alle huisartsen zegt door de gebeurtenissen in Tuitjenhorn terughoudender te zijn geworden met het toepassen van palliatieve sedatie. De overgrote meerderheid blijft dus doen wat men al deed: ‘De regels zijn helder en ik voel mezelf voldoende deskundig om daar gepast mee om te gaan.’
Luister:
Bekijk ook:
- De resultaten uit de enquête: rechte tellingen (PDF)
- ‘Tuitjenhorn’ verandert handelen huisartsen niet
- Website Altijd wat
- KNMG-richtlijn palliatieve sedatie
- Gratis MCtv-nascholing Palliatieve sedatie



















Prof. Dr. M. A. D. H. Schalekamp
Dr. H. L. Tjiong, internis, Rotterdam
Doodgaan volgens het boekje,
Bij alle kritiek op collega Tromp te Tuitjenhorn, vast staat dat hij heeft gehandeld uit empathie en de patiënt uit zijn lijden heeft verlost. De kritiek betreft vooral het feit dat van het protocol voor palliatieve sedat...ie is afgeweken en in feite euthanasie is toegepast. Maar de patiënt had heel andere zorgen toen hij om hulp vroeg. Die vormen het ware probleem, met of zonder protocol. De richtlijnen van de KNMG en toetsingscommissies voor palliatieve sedatie en euthanasie geven nuttige informatie over hoe te handelen bij het een of het ander. Maar op de vraag, wanneer het een en wanneer het ander, blijft het antwoord vaag. In beide gevallen moet er sprake zijn van uitzichtloosheid en ondraaglijkheid. Het eerste is al moeilijk te objectiveren, het tweede kan men alleen maar proberen mee te voelen. De richtlijnen onderkennen dat palliatieve sedatie en euthanasie vaak in elkaars verlengde liggen. Toch maakt de wet een scherp onderscheid. Blijkbaar zijn er twee werelden, die van de praktijk en die van regels en wet. De verklaring is eenvoudig: doodgaan is geen rationele bezigheid, het overkomt je. Het kan toch niet zo zijn dat, door deze schizoïde situatie, de zieke onnodig moet lijden en het leven onnodig wordt gerekt. Laten wij de vragen en noden van de patiënt de voorrang geven, en ervoor zorgen dat regels en wetten zo min mogelijk in de weg staan. Laten we eerlijk erkennen dat palliatie en euthanasie twee kanten zijn van de gouden medaille van medemenselijkheid. Veel patiënten met kanker vragen zich af hoe hun huisarts zal handelen, als zij er zo slecht aan toe zijn als de patiënt in Tuitjenhorn. De schrijvers van deze brief delen hun angst. Immers, als het zover komt bij onszelf, hopen ook wij, artsen, dat de kans op een menswaardig sterfbed minder ongewis is dan nu het geval is.
L.C.M. Peen-Zwietering
specialist ouderengeneeskunde, HELMOND
Na alle ophef vanwege Tuitjenhorn blijkt hieruit maar weer dat huisartsen weten waar ze mee bezig zijn en dat het een heel complexe materie is. Geen sterfbed verloopt hetzelfde en altijd is het voor de omstanders moeilijk. Dus ook duidelijk hoe belan...grijk het is dat arts weet wat patiënt wil uit tevoren gevoerde gesprekken.