Overhead is niet de boosdoener
Beheerskosten stijgen veel minder hard dan het totaal
3 reactiesVraag dokters waarom de zorg duurder wordt en ze wijzen op de toenemende administratieve lasten, overbodige managers en doorgeschoten bureaucratie. De cijfers laten echter een heel ander verhaal zien.
De patiëntgebonden zorg is mogelijk niet de motor achter de oplopende kosten, schreef Robert Kreis, chirurg en emeritus hoogleraar brandwondenzorg in Medisch Contact (MC 33-34/ 2012: 1890). Het zouden de beheerskosten zijn die de zorg onbetaalbaar maken. Kreis doelt op iedere euro die wordt besteed aan zorg, maar niet bij de patiënt terechtkomt. Denk aan kosten van organisaties als NMa,NZa, DBC-Onderhoud, of aan het kantoor van de verzekeraar. Maar ook aan de managementlaag in het ziekenhuis die zorgeuro’s opsoupeert ten koste van de directe patiëntzorg. Of aan dokters die administratieve handelingen doen terwijl ze ook patiënten zouden kunnen zien. Het zijn verborgen kosten die niet in de staatjes van de stijging van de zorgkosten terugkomen.
Kreis verwijst naar de Verenigde Staten waar bij de invoer van een dbc-achtig systeem de overhead ook enorm toenam. De Harvard-professor en econoom David Cutler publiceerde in juni 2012 nog een analyse van de administratieve kosten. Cutler schat dat de VS 14 procent van de zorgkosten besteedt aan administratie, gelijk aan een bedrag van 361 miljard dollar. Een kwart van deze kosten is overbodig en kan dus worden bespaard, aldus Cutler.
Definitie
De discussie wordt bemoeilijkt door de vraag wat er nu eigenlijk precies onder de noemer ‘overhead’ valt. Mark Huijben, directeur van het Kenniscentrum bedrijfsvoering van Berenschot, promoveerde vorig jaar op het onderwerp. ‘Iedereen heeft zijn eigen definitie’, constateert hij. ‘Het is bovendien een beladen begrip: de één ziet het als het vet van de organisatie, de ander als een bron van ergernis. En steeds weer is de vraag: wat is een goede omvang?’
'Iedereen heeft zijn eigen definitie van overhead'
Overhead is dus een rekbaar begrip. Zou desondanks overhead een belangrijke kiem van de stijgende zorgkosten kunnen zijn? Nee, zeggen onderzoekers. Het adviesbureau KPMG Plexus bracht vorig jaar een rapport uit – Meer tijd voor de cliënt – over de kosten van de overhead in de zorg. De totale stijging van die kosten in de periode 2000-2008 schat David Ikkersheim, arts, bedrijfskundige en senior manager bij KPMG Plexus, op 470 miljoen euro voor alle zorgsectoren (ggz, ziekenhuizen, verpleging, verzorging, thuiszorg en gehandicaptenzorg). ‘Dit bedrag is peanuts in vergelijking met de totale stijging in de zorgkosten van grofweg twintig miljard euro in dezelfde periode.’
Uitvoer van wetten
Het KPMG Plexus-rapport onderkent drie vormen van beheers- of overheadkosten. Ten eerste de kosten voor uitvoer van de Zorgverzekeringswet en de AWBZ, bijvoorbeeld bedrijfskosten van zorgverzekeraars of kosten gemaakt op het ministerie van VWS. Het Centraal Bureau voor de Statistiek (CBS) houdt deze kosten jaarlijks bij. Die cijfers laten zien dat deze kosten minder snel stijgen dan de totale zorgkosten. De laatste drie jaar zijn de beheerskosten zelfs stabiel rond de drie miljard euro. In 1998 ging 4,5 procent van de zorguitgaven naar beheerskosten en in 2010 was het gedaald naar 3,4 procent.
Vooral de zorgverzekeraars doen het netjes als het gaat om het in toom houden van de beheerskosten. Volgens Wim Groot, hoogleraar gezondheidseconomie aan de Universiteit Maastricht, hebben ze bij de invoering van de Zorgverzekeringswet bezuinigd op hun administratieve en ander kantoorpersoneel (‘back-office’). ‘En dat heeft behoorlijke besparingen opgeleverd.’
De beheerskosten hadden nog meer kunnen dalen, als de invoer van de Wet maatschappelijke ondersteuning (Wmo) niet een hoop extra kosten met zich mee had gebracht. Groot: ‘Hier in Limburg zijn zeven ambtenaren die zich in de provincie bezighouden met het uitvoeren van de jeugdzorg. Als hetzelfde werk wordt gedaan door zestig gemeenten in de provincie, met ieder hun eigen beleidsambtenaar, leidt dat tot vernegenvoudiging van de bureaucratie. In het algemeen levert decentrale regulatie meer bureaucratie op.’ Groot wil echter niet onvermeld laten dat door de overheveling naar de gemeenten er honderden miljoenen euro’s zijn bespaard op huishoudelijke hulp, vooral bij mensen die deze hulp uit de AWBZ vergoed kregen. ‘De gemeenten zijn daar kennelijk heel kritisch naar gaan kijken en vaak bleek dan dat mensen het zelf wel konden regelen of betalen. Daarbij is het opmerkelijk dat cliënten heel tevreden zijn over de Wmo en de gemeenten ronduit enthousiast.’
Overhead in instellingen
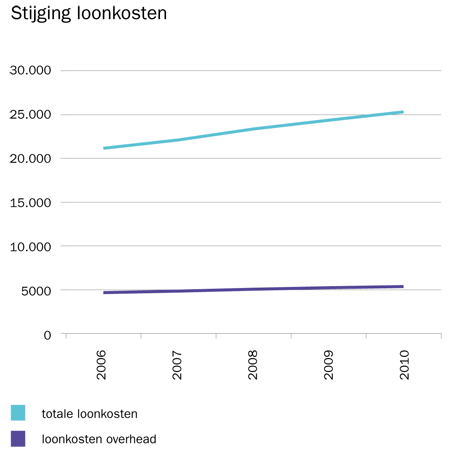
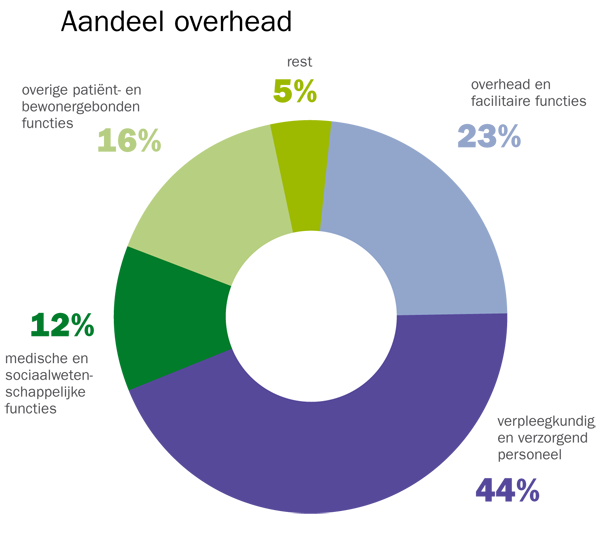
De tweede vorm van overhead die KPMG Plexus benoemt is de overhead binnen zorginstellingen, zoals administratie en management. In 2010 ging 23 procent van alle loonkosten op aan overhead en facilitaire functies, goed voor een bedrag van 5,3 miljard euro. Deze kosten zijn toegenomen in de laatste jaren, maar niet zo veel als de andere loonkosten. De besteding aan loon voor personeel in overheadfuncties is in de laatste vijf jaar met 15 procent toegenomen, terwijl de totale loonkosten met 22 procent zijn gestegen.
Opmerkelijk is dat de overheadkosten van zorginstellingen met gelijke omvang onderling sterk variëren. Er zijn instellingen die een factor twee tot vier meer uitgeven aan overheadfuncties dan de andere. Maar het gaat om niet erg betrouwbare cijfers, omdat de instellingen overhead wisselend definiëren.
Administratie door artsen
De derde vorm van overhead is de tijd die medische professionals besteden aan administratie. Deze vorm van overhead wordt als een juk op de schouders ervaren, maar over de precieze kosten zijn maar weinig cijfers. Zorgverzekeraar Menzis deed in 2010 onderzoek naar de ervaren administratieve last. Daaruit bleek dat gemiddeld 38 procent van de zorguren aan administratie wordt besteed, althans in de beleving van de zorgprofessional. In het ziekenhuis is de ervaren administratieve last het hoogst met 46 procent.
KPMG Plexus heeft geen cijfers gevonden voor medisch specialisten. Voor huisartsen zijn er cijfers van het Nivel: de huisarts administreert zo’n 11 tot 13,5 uur per week, de rest besteedt hij uit. Groepspraktijken besteden meer adminis-tratie uit dan solopraktijken.
Een reportage in Medisch Contact bij het Antoni van Leeuwenhoek Ziekenhuis in 2011 liet zien dat de administratie die medici voor de kiezen krijgen inderdaad niet mals is (MC 3/2011: 137). Prestatie-indicatoren van de Inspectie voor de Gezondheidszorg (IGZ), cijfers voor het project Zichtbare Zorg, gegevens voor het Veiligheidsmanagementsysteem (VMS). En dan zijn er nog de verzekeraars die extra cijfers of informatie willen. En de patiëntenverenigingen. En soms de beroepsverenigingen. En dat allemaal naast het eigen declaratiesysteem en elektronisch patiëntendossier of de cijfers voor het jaarverslag.
Verantwoordingsinformatie
Mark Huijben van Berenschot: ‘Onder onze definitie van overhead valt niet de tijdsbesteding van artsen zelf. Daar hebben we ook geen zicht op. Het zou interessant zijn om dat eens in kaart te brengen. Want er is overal – dus niet alleen in de zorg – een overmaat aan verantwoording en controle. Daar ligt een verouderd mensbeeld aan ten grondslag dat dateert uit de industriële revolutie: de mens zou behoefte hebben aan dwang, controle, aanwijzingen en dreiging met straf. Terwijl betrokken, zelfstandige werkende mensen efficiënter en dus goedkoper zijn. Ook in de zorgsector. Natuurlijk moet je grip houden op middelen en prestaties. Maar als we daarin doorslaan, krijgen we spreadsheetmanagement; het plat slaan van mensen tot cijfers. Dat zet uiteindelijk de motivatie en de kwaliteit van hun werk op het spel. Helaas stemt een recente rondgang langs de sectoren die we de afgelopen tien jaar adviseerden, niet optimistisch. Overal zie je de trend naar schaalvergroting en prestatiesturing, en een sterke toename van de verantwoordingsinformatie.’
‘We verwarren controle met verantwoording’, vult Wim Groot aan. ‘Het doel ontbreekt, terwijl er wel hele dikke pakken papier moeten worden geleverd. Zo heeft elke verzekeraar zijn eigen vragenlijst, omdat hij zijn eigen kwaliteitsbeoordelingssysteem heeft. Daardoor wordt veel dubbel gevraagd. Het is vaak veel eenvoudiger naar je doelen te kijken. Kijk naar CZ en de inspectie, die hebben gezegd: wij gaan gewoon kijken hoe vaak een operatie wordt uitgevoerd.’
Inefficiëntie
Maar, zegt David Ikkersheim, de meeste administratieve last in de zorgsector wordt veroorzaakt door ‘inefficiënt georganiseerde zorgpaden’. ‘Neem de behandeling van depressie in de ggz. Uit de landelijke registratie weten we dat de indirecte tijd (de tijd die niet gemoeid is met directe patiëntcontact, red.) van een professional varieert van 20 procent tot wel 50 procent, afhankelijk van de instelling waarin hij werkt.’
Ikkersheim somt een paar mogelijke oorzaken op: ‘Dienstroosters sluiten niet altijd aan op zorgvraag, waardoor professionals te weinig patiëntcontact hebben. Nieuwe checklists op de ok of de afdeling worden ingevoerd zonder dat de oude verdwijnen. Brieven die nog steeds gedicteerd worden, terwijl ze met een druk op de knop uit het EPD te halen zijn. En soms zien we dat uit wantrouwen maatschappen zelf een extra registratie bijhouden van verrichtingen zodat ze de ziekenhuisregistratie kunnen controleren in verband met de financiële afwikkeling.’
Wim Groot vat handzaam samen: ‘Een instelling die goed geleid wordt, heeft minder problemen met overhead.’
Bronnen
- Ministerie van VWS: De zorg: hoeveel extra is het ons waard? http://www.rijksoverheid.nl/onderwerpen/betaalbaarheid-van-de-zorg
- De cijfers van het CBS: www.cbs.nl
- Het RIVM zet de kostenstijging op een rijtje: http://gezondheidszorgbalans.nl/algemeen/infographic
- Robert Kreis over verborgen beheerskosten: http://medischcontact.artsennet.nl/Nieuws-26/archief-6/Tijdschriftartikel/119254/De-verborgen-kosten-van-ons-zorgsysteem.htm
- David Cutler over administratieve kosten in de zorg: http://scholar.harvard.edu/cutler/files/cutlerpapercutsreport.pdf
- Het rapport van David Ikkersheim voor Plexus:
http://dl.dropbox.com/u/11987325/Meer%20Tijd%20voor%20de%20Cli%C3%ABnt%20Datarapport.pdf - Beheerskosten blijven rond de drie miljard euro: http://www.cbs.nl/NR/rdonlyres/2B46343F-959D-49E0-B8B4-7F2308BDB27E/0/pb11n038.pdf
- Beheerskosten waren 4,5 % in 1998: http://www.cbs.nl/NR/rdonlyres/935FE963-90F9-4439-8E1A-54A92D20CE78/0/2011c156pub.pdf
- Artikel administratie in Antoni van Leeuwenhoek: http://medischcontact.artsennet.nl/Nieuws-26/archief-6/Tijdschriftartikel/90395/Kwaliteit-meten-nuttig-maar-tijdrovend.htm
- Beheerskosten van zorgverzekeraars volgens Vektis: http://www.vektis.nl/downloads/Opmaak%20jaarcijfers%202011%284%29%281%29.pdf
- Presentatie van Casper van Ewijk van het CPB:
http://www.cpb.nl/publicatie/krimpende-economie-groeiende-zorg





















R.W. Kreis
chirurg, BEVERWIJK
Bovenstaand manuscript toont aan hoe versnipperd en chaotisch de zorg is georganiseerd dat we zelfs geen inzicht meer hebben van wat onder de noemer "overhead" valt. Natuurlijk zijn er allemaal tekortkomingen in detailtrajecten van de zorg aan te wij...zen. Echter, het gaat dan om details die er al waren, nog zijn en hopelijk in de toekomst kunnen worden verbeterd. Het gaat erom dat "schoksgewijze" toenames in kosten van de zorg niet of nauwelijks aan patientgebonden activiteiten kunnen worden gekoppeld. Die zijn niet zo veranderlijk.Veranderingen aldaar zullen zich geleidelijk manifesteren. Plotselinge veranderingen in de zorgkosten blijken steeds parallel te lopen met de introductie van (fundamentele) veranderingen in het zorgstelsel zelf. Het is jammer dat ons huidige zorgstelsel politiek zo beladen is geworden, dat een inhoudelijk discussie over de voor en nadelen van het gekozen systeem kennelijk niet haalbaar meer is.
A. Boersma
huisarts, WAGENBORGEN
Dus samengevat: 56% van het geld gaat naar de (medische) zorg, een bedrag waar alle administratieve kosten van artsen en verzorgenden nog bij inbegrepen zitten! Die kosten bedragen volgens schattingen van Menzis 38% of meer. Conclusie: 35% van al het... geld gaat naar de daadwerkelijke zorg aan patienten! Gelukkig dat de beheerskosten minder snel stijgen dan de rest, anders zou er geen geld meer overblijven voor de core business van de zorg.
G.R.I. Slock
huisarts, SLUIS
De overhead cijfers worden (door mensen in de overhead zelf) grotesk vervalst. Zo is ook bij CBS nergens transparant hoeveel toezichtorganen zoals NZA, NMA en CIZ kosten.
Bij de verzorginshuizen zijn de verpleegkundige teamleiders op papier met de p...atient bezig maar besteden ze 90 % van hun tijd aan adminstratie, het enige patientencontact is bij het opstellen van het zorgplan.
Aangezien zorgverleners in instellingen zoals ouderenzorg en ggz meer dan de helft van hun tijd kwijt zijn aan vergaderen en administratie gaat ongeveer een kwartje vd middelen naar de patientenzorg, een erg trieste conclusie.