Onbedoelde schade treft ook de arts
Impact van patiëntveiligheidsincident op zorgverleners wordt onderschat
2 reacties
Een onderzoek onder ruim vijfduizend artsen en andere zorgverleners toont aan dat een veiligheidsincident ook – soms ernstige – gevolgen heeft voor de zorgverleners. Bij ernstige incidenten voelt één op de drie de behoefte om het werk tijdelijk neer te leggen.
Het afgelopen jaar namen meer dan vijfduizend artsen, verpleegkundigen en paramedici uit negentien Nederlandse ziekenhuizen deel aan een onderzoek over de impact van patiëntveiligheidsincidenten op de betrokken zorgverleners. Het onderzoek was een onderdeel van het Leernetwerk Peer Support in de Zorg.1 Dit leernetwerk ondersteunt zorgorganisaties bij hun zoektocht naar optimale begeleiding van zorgverleners die betrokken zijn bij een patiëntveiligheidsincident. Een patiëntveiligheidsincident (hierna kortweg: incident) is een onbedoelde gebeurtenis tijdens het zorgproces die tot schade heeft geleid, had kunnen leiden of nog zou kunnen leiden.2 3
Voor patiënten en hun naasten is het bij-zonder pijnlijk om geconfronteerd te worden met een incident, temeer als dat had kunnen worden voorkomen. Een onbedoelde gebeurtenis tijdens het zorgproces veroorzaakt bij patiënten gevoelens van machteloosheid, boosheid en verdriet. Adequate opvang en steun aan de patiënt en diens naasten is dan ook onontbeerlijk.
Een onbedoelde gebeurtenis is echter ook voor artsen, verpleegkundigen en paramedici ingrijpend. In de Angelsaksische literatuur worden zorgverleners betrokken bij een incident daarom second victim genoemd.4 5 Een incident staat haaks op de bedoelingen van zorgverleners.6 7 Zij willen zorgdragen voor een patiënt en hen zeker geen schade doen. Daarom is in de nasleep van het incident, naast een zorgvuldige opvang en begeleiding van de patiënt en diens naasten, ook ondersteuning van de betrokken zorgverleners van belang.8 Uit recent onderzoek blijkt een hoger risico op burn-out, meer medicatiegebruik en risico’s betreffende de werk-privébalans bij deze zorgverleners.9 Dit effect wordt beïnvloed door persoonseigenschappen van de medewerkers, de mate van schade bij de patiënt en ook contextuele factoren zoals de organisatiecultuur.10 Uit Italiaans onderzoek bleek ook dat dit alles kan leiden tot meer defensieve geneeskunde, waardoor dit thema tevens een plaats verdient op de beleidsagenda.11
Impact
Om meer zicht te krijgen op omvang en aard van de impact van een incident op zorgverleners werd in 2016-2017 een enquête uitgezet in de negentien ziekenhuizen die aan het leernetwerk meedoen. 5137 medisch specialisten, aiossen, verpleegkundigen en paramedici namen deel aan het onderzoek. Zij werkten gemiddeld veertien jaar in het ziekenhuis op zowel snijdende als beschouwende afdelingen.
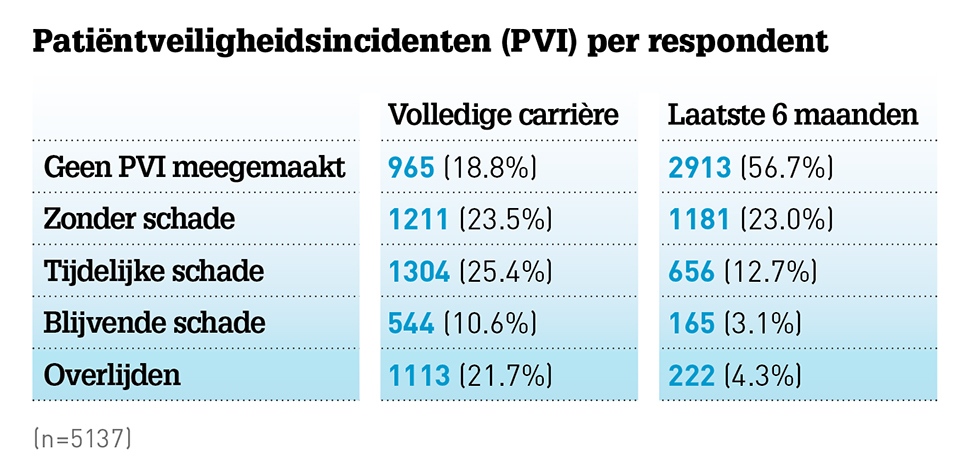
Van de respondenten (n=5137) gaf ruim 80 procent aan dat hij/zij ooit één of meer keer persoonlijk betrokken was bij een incident (zie tabel). Bijna een derde had te maken met één of meerdere incidenten met permanente schade of overlijden tot gevolg.
Alleen al in de afgelopen zes maanden is 43 procent van de respondenten betrokken geweest bij een incident en 7 procent (n=387) bij een incident met permanente schade of overlijden tot gevolg.
Flashbacks
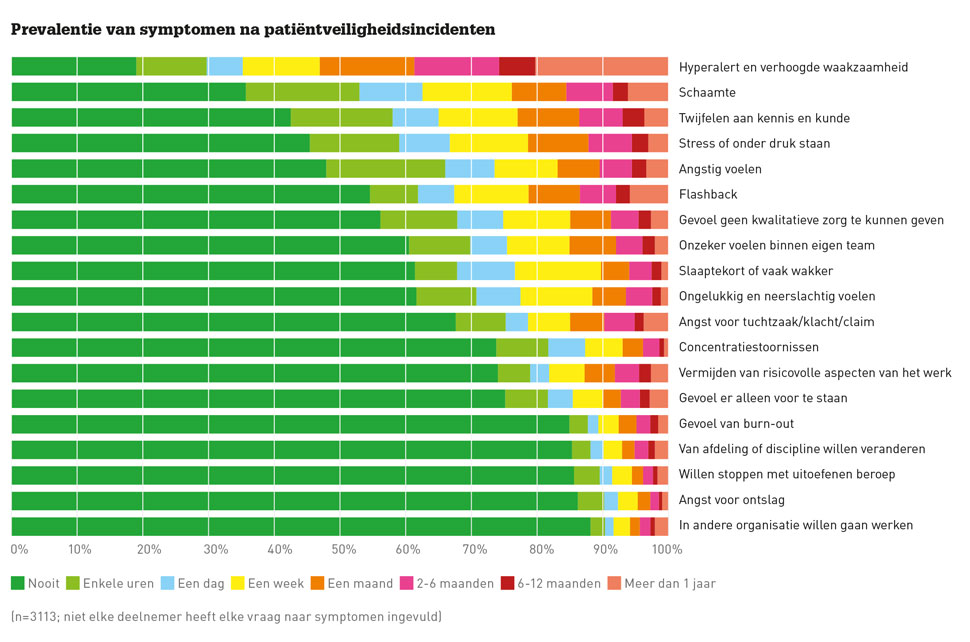
Ruim 3100 zorgverleners beschreven de symptomen die ze ervaren na het incident dat hen het meest is bijgebleven (zie figuur). Meer dan de helft noemt hyperalertheid, schaamte, twijfel over kennis en kunde, stress en zich angstig voelen als belangrijkste symptomen. Daarnaast verklaren meer dan twee op tien zorgverleners dat ze ook al langer dan twee maanden last hebben van flashbacks – dit is een symptoom van posttraumatische stressstoornis. Op de vraag welke behoefte aan ondersteuning zij hadden na hun betrokkenheid bij een incident noemden zowel artsen als verpleegkundigen het vaakst: inhoudelijke duidelijkheid en informatie over de afhandeling. Erkenning van de impact van het gebeurde, het helpen verminderen en in perspectief plaatsen van het schuldgevoel, en extra begeleiding werden ook benoemd. Bijna één op de vijf zorgverleners heeft behoefte aan een time-out. De behoefte hieraan nam toe naarmate het incident ernstiger was. Zo gaf bijna één op de drie artsen en paramedici aan een time-out te willen na een incident dat tot blijvende schade of overlijden had veroorzaakt. In de eerste plaats wilde men het incident bespreken met eigen collega’s op de afdeling, andere betrokken teamleden alsook de eigen partner. Bijna een op de vijf vertelde dat ze niet gepraat hadden maar wel behoefte hadden om het incident te bespreken met een neutraal persoon of een professioneel opgeleide gesprekspartner. Tussen de negentien participerende ziekenhuizen was sprake van grote variatie in beschikbaarheid, bekendheid en gebruik van ondersteuningsmechanismen.
Strategisch plan
Hoewel voorzichtigheid geboden is met het extrapoleren van resultaten uit dit onderzoek, kan het een bron zijn voor het uitwerken van een strategisch plan op organisatie- en op landelijk niveau.
De impact van een incident op zorgverleners blijft een onderschat probleem, zowel qua aantal zorgverleners dat er last van heeft, als qua type, ernst en tijdsduur van de symptomen. De nasleep van een incident heeft een negatieve impact op het persoonlijke en professionele welzijn van zorgverleners. Symptomen als twijfel, angst en verlies van vertrouwen in het eigen functioneren kunnen een extra risico zijn om opnieuw bij incidenten betrokken te raken. Uit het onderzoek blijkt tevens dat er nog heel wat uitdagingen zijn met betrekking tot de ondersteuning van zorgverleners die met een incident te maken krijgen. Hierbij denken we aan meer bewustmaking over de emotionele nasleep, het uitbouwen van professionele ondersteuning en het beter bekendmaken van de beschikbare systemen voor ondersteuning.
Vergissen of fouten maken is menselijk en incidenten zullen zich blijven voordoen in de zorg. Alleen zorgverleners die zich goed in hun vel voelen en zich ondersteund weten door collega’s én bestuur, kunnen kwalitatieve zorg leveren aan patiënten en familie. Uit het onderzoek blijkt opnieuw dat aandacht voor de menselijke bijdrage en organisatiecultuur bij patiëntveiligheidsthema’s in de zorg een centrale plaats inneemt. Dit vraagt om een geïntegreerde visie op de onlosmakelijke relatie tussen ondersteuning van zorgverleners na een incident en het vigerende kwaliteitsbeleid in zorginstellingen. Hierbij zijn (inter)nationale ontwikkelingen in kwaliteitsbeleid, analyseren van en rapporteren over calamiteiten en incidenten, de interne en externe communicatie hieromtrent, de cultuur binnen de instelling, de juridische context van het geheel, open disclosure met de patiënt/familie, de relatie met personeelsbeleid en hoe dit alles stap voor stap te implementeren en borgen, van groot belang. De steun voor betrokken zorgverleners is een belangrijke beleidsuitdaging voor zowel zorgverleners, leidinggevenden, bestuurders als de overheid en kan niet langer ontbreken in de hedendaagse opvatting over kwaliteit in de zorg.
prof. dr. Kris Vanhaecht, docent kwaliteitsbeleid Leuvens Instituut voor Gezondheidszorgbeleid, KU Leuven
dr. Ellen Coeckelbergs, senior onderzoeker Leuvens Instituut voor Gezondheidszorgbeleid, KU Leuven
dr. Loes Schouten, zelfstandig adviseur, Loenen aan de Vecht
dr. Gerda Zeeman, gynaecoloog Ziekenhuis De Tjongerschans, Heerenveen, coach voor zorgprofessionals
contact
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld door de auteurs.
Dankbetuiging
We bedanken alle deelnemers en contactpersonen uit de negentien deelnemende ziekenhuizen voor hun medewerking aan dit onderzoek. Het gaat om: Admiraal De Ruyter Ziekenhuis, Albert Schweitzer ziekenhuis, Bernhoven, Bravis ziekenhuis, Deventer Ziekenhuis, Elisabeth TweeSteden Ziekenhuis, Flevoziekenhuis, Gelre ziekenhuizen, IJsselland Ziekenhuis, Isala, Jeroen Bosch Ziekenhuis, Kempenhaeghe, LUMC, Maasstad Ziekenhuis, Ommelander Ziekenhuis, Rode Kruis Ziekenhuis, St. Anna Ziekenhuis, Waterlandziekenhuis, Zuyderland. Verder danken we Jeroen Woertman en Loes van der Linden van VvAA voor de praktische ondersteuning van het Leernetwerk en Deborah Seys, KU Leuven, voor de hulp bij het verwerken van de gegevens.
1. Leernetwerk Peer Support in de zorg. https://www.vvaa.nl/. [gezien op 2 juni 2017]
2. Kohn LT, Corrigan JM, Donaldson MS. To Err Is Human: Building A Safer Health System. National Academy Press, Washington, 1999.
3. Zeeman G, Vanhaecht K. Second Victim. In: Dillmann R, Wagner C, Schellekens W, Klein J, Jager M, van der Grinten T. Patiëntveiligheid, handboek voor medisch-specialistische zorg. De Tijdstroom, 2017.
4. Wu A. Medical error: the second victim. The doctor who makes the mistake needs help too. BMJ (Clinical research ed). 2000; 320: 726-7.
5. Scott SD, Hirschinger LE, Cox KR, McCoig M, Brandt J, Hall LW. The natural history of recovery for the healthcare provider ‘second victim’ after adverse patient events. Quality & safety in health care. 2009; 18: 325-30.
6. Shapiro J and Galowitz P. Peer Support for Clinicians: A Programmatic Approach. Academic medicine: journal of the Association of American Medical Colleges. 2016; 91: 1200-4.
7. Seys D, Wu AW, Van Gerven E, Vleugels A, Euwema M, Panella M, Scott SD, Conway J, Sermeus W, Vanhaecht K. Health care professionals as second victims after adverse events: a systematic review. Evaluation & the health professions. 2013; 36: 135-62.
8. Seys D, Scott S, Wu A, Van Gerven E, Vleugels A, Euwema M, Panella M, Conway J, Sermeus W, Vanhaecht K. Supporting involved health care professionals (second victims) following an adverse health event: a literature review. International journal of nursing studies. 2013; 50: 678-87.
9. Van Gerven E, Bruyneel L, Panella M, Euwema M, Sermeus W, Vanhaecht K. Psychological impact and recovery after involvement in a patient safety incident: a repeated measures analysis. BMJ open. 2016; 6: e011403.
10. Van Gerven E, Vander Elst T, Vandenbroeck S, Dierickx S, Euwema M, Sermeus W, De Witte H, Godderis L, Vanhaecht K. Increased Risk of Burnout for Physicians and Nurses Involved in a Patient Safety Incident. Medical care. 2016; 54: 937-43.
11. Panella M, Rinaldi C, Leigheb F, Donnarumma C, Kul S, Vanhaecht K, Di Stanislao F. The determinants of defensive medicine in Italian hospitals: The impact of being a second victim. Revista de calidad asistencial : organo de la Sociedad Espanola de Calidad Asistencial. 2016; 31 Suppl 2: 20-5.
Download dit artikel (pdf)

















Wim van der Pol
Apotheker niet praktiserend, hulpverlener na incidenten, Delft
Zonder reclame te willen maken voor mijn hulp- en begeleidingsinitiatief van AMIZ Delft, heb ik me sinds enige jaren na mijn vervroegd pensioen opgeworpen als hulpverlener voor artsen en patienten na incidenten in de zorg. Mijn aanpak is het begeleid...en van "slachtoffers" op medisch inhoudelijk, psychologisch, geestelijk en juridisch vlak, en feed back te geven naar instanties om herhalingen trachten te voorkomen. Die feed back is vaak een wens van de slachtoffers zelf om de kwaliteit van de zorg te verbeteren en van incidenten te leren. Die tweedeling van integrale begeleiding en terugkoppeling op basis van oorzakenanalyse is essentieel in de afhandeling van incidenten, waarbij getracht wordt de impact op korte en langere termijn te verkleinen. Er zijn naast Amiz nog andere contacten actief, maar vaak niet integraal of analytisch genoeg om te bron van het incident en de nasleep er van op te sporen. Dit leidt in dat geval tot onbedoelde schade na het onbedoelde incident. Het geheel vormt in veel gevallen de echte drama's en tragedies bij patienten en artsen. Dat feit houdt mij sinds mijn initiatief dagelijks bezig. Er is hulp mogelijk, maar slachtoffers vinden die niet of worden er niet naar verwezen. En dat is jammer, want de meeste cliënten vertellen mij dat zij veel eerder die hulp hadden moeten inroepen.
dolf algra
arts , opiniemaker en commentator zorg en sociale zekerheid, rotterdam
Mooi en belangwekkend artikel ! Lezen en herlezen dus. En meteen erbij bedenken wat hiermee concreet morgen op de werkvloer in het ziekenhuis cq zorg instelling mee te doen valt !
Vooral het plaatje met de symptomen - door de tijd heen - is erg i...nzichtgevend !
Even praktisch bekeken:
elke zorginstelling heeft bedrijfsarts cq arbodienst ter beschikking. Die zou heel goed een initiërende en agenderende rol kunnen spelen. Zowel voor de praktische bijstand en ondersteuning na incident, maar ook meer beleidsmatig. Dus hoe organisatiebreed om te gaan met dit soort problematiek
Dit alles gekoppeld aan interne afspraken rond patientveiligheid.
Ik vond de cultuurladder van model van Parker en Hudson zowel praktisch als inzichtelijk - Google : cultuurladder - model Parker en Hudson
of bekijk: rapport Nivel en werp snelle blik op model op blz. 9 en 10
https://www.nivel.nl/sites/default/files/bestanden/Ontwikkeling-van-een-Instrument-voor-Zelf-Evaluatie-van-de-Pati%C3%ABntveiligheidscultuur-(IZEP).pdf
dolf algra, oud bedrijfsarts van aantal ziekenhuizen en zorginstellingen