Met een simpel telefoontje kom je er niet meer
Expertpanels zijn een uitkomst voor intercollegiaal oncologisch overleg
Plaats een reactie
Oncologische zorg specialiseert en concentreert zich steeds verder. En wordt complexer. Zodoende is niet alle kennis standaard meer in huis. Een expertpanel biedt dan een goede structuur om deskundigen te raadplegen.
Met de toenemende centralisatie binnen de oncologie en de complexer wordende casuïstiek is niet meer alle medische kennis en ervaring in ieder ziekenhuis beschikbaar. Intercollegiaal overleg is daarom des te belangrijker, maar het ouderwetse intercollegiale telefoontje volstaat lang niet altijd. Consultatie van een online-expertpanel kan uitkomst bieden. Via zo’n panel kunnen namelijk vraagstukken rond diagnose of behandeling van (mogelijk) kwaadaardige tumoren laagdrempelig digitaal worden voorgelegd aan een groep specialisten in de regio of elders in het land die tumorspecifieke expertise hebben.
Op die manier kan ieder ziekenhuis te allen tijde beschikken over de benodigde kennis. Bovendien bevat een paneladvies een overzicht van lopende klinische studies die relevant kunnen zijn voor de patiënt. Zo heeft iedere patiënt toegang tot de juiste expertise en beste zorg, ongeacht het ziekenhuis van diagnose.
Binnen het landelijke Citrienprogramma ‘Naar regionale oncologienetwerken’ zijn verschillende regionale oncologische expertpanels opgezet. In de regio Noord-Holland zijn de expertpanels pancreascarcinoom en colorectale levermetastasen van start gegaan, geïnitieerd vanuit het Amsterdam UMC. In de regio Noordoost-Nederland loopt het expertpanel hepato-pancreato-biliaire tumoren, dat gecoördineerd wordt vanuit het UMC Groningen.
Onder meer aan de hand van een casus (zie onderaan) laten we zien hoe zo’n expertpanel werkt.
Werkwijze
De samenstelling en werkwijze binnen het panel zijn afhankelijk van het ziektebeeld, de beschikbare behandelopties en de organisatie van zorg in de regio. Als behandelopties – zoals een operatie, chemotherapie of radiotherapie – op de voorgrond staan, zullen chirurgen, medisch oncologen of radiotherapeuten een grote rol spelen binnen het expertpanel. Als het vooral draait om het stellen van de juiste diagnose, dan hebben radiologen en pathologen doorgaans een belangrijkere functie.
Ook tússen de regionale expertpanels zijn er verschillen in werkwijze. Bij sommige komen de leden in persoon bij elkaar om de ingebrachte casuïstiek te bepreken, terwijl andere ervoor kiezen om de leden onafhankelijk van elkaar een advies te laten uitbrengen. De diverse verschillen staan schematisch weergegeven in de tabel.

Om een hoogwaardig advies uit te kunnen brengen, moet het panel de beschikking hebben over alle relevante gegevens. Beeldvorming is daarbij cruciaal. Voor het versturen of inzichtelijk maken van deze gegevens is een beveiligd webportaal nodig, dat verschillende modaliteiten ondersteunt. In principe is ieder expertpanel vrij in het kiezen van een gecertificeerd portaal, zoals de tabel ook laat zien. Het is belangrijk om te werken volgens de hoogst haalbare standaarden voor privacy- en dataveiligheid, en dus om gebruik te maken van een beveiligd portaal, dat (inter)nationale standaarden hanteert, zoals IHE-XDS (cross-enterprise document sharing).1 Op een beveiligde website laadt de casemanager of hoofdbehandelaar – na toestemming van de patiënt – het beeldmateriaal en andere relevante klinische gegevens in het webportaal. Daar worden de gegevens ingevoerd in een gestandaardiseerd invulformulier of samengevat in een Word- of pdf-bestand meegestuurd.
Paneladvies
Het panel brengt doorgaans advies uit via een gestandaardiseerd verslag aan de hoofdbehandelaar, die het advies altijd hoort te bespreken met de patiënt. Hoofdbehandelaar en patiënt beslissen sámen of en waar de behandeling zal plaatsvinden. Daarbij is het goed mogelijk dat bijvoorbeeld chirurgische behandeling van tumoren in een specialistisch ziekenhuis gebeurt, maar de voor- en nabehandeling in het dichtstbijzijnde algemene ziekenhuis: dus dichtbij als het kan, verder weg als het nodig is (zie schema).
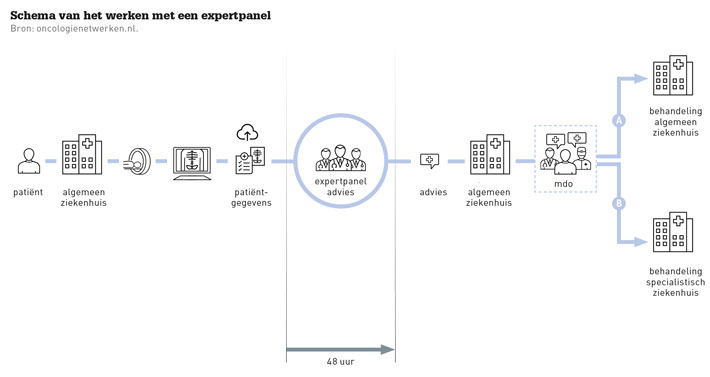
Indien expertpanels gericht zijn op het optimaliseren van reguliere zorg (dus niet als onderdeel van een studie), dan is sprake van niet-anonieme consultering zonder directe behandelrelatie. Dit houdt in dat aanvragen worden behandeld en teruggekoppeld met identificeerbare patiëntinformatie. De aanvragend arts is wettelijk verplicht om toestemming van de patiënt te verkrijgen, voordat hij een aanvraag bij een expertpanel kan doen.2 Er is vooralsnog geen wettelijke verificatie- of verslagleggingsplicht voor expertpanels, maar dossiervorming wordt wel aangeraden en gebeurt ook in de praktijk.
Kosten
Er bestaat nog geen formele vergoedingsstructuur voor het leveren van paneladviezen. Kosten worden gedekt door subsidies (IKNL, ZonMw) of uit de academische component van umc’s. Voorzieningen voor de lange termijn ontbreken nog. Maar zijn wel nodig. Zo zijn er kosten voor het digitale platform, de aanstelling van ondersteunend personeel en tijdsinvestering van de leden van het expertpanel. Bovendien wordt er bij een onlinebeoordeling door een expertpanel geen dbc geopend, wat voorheen bij een fysiek bezoek van een patiënt aan een gespecialiseerd ziekenhuis wel gebeurde. De collectieve kostenbesparing voor de samenleving lijkt daarentegen – waar patiënten sneller op de juiste plek terechtkomen, met een compleet dossier en zonder dubbeldiagnostiek – evident, maar tevens lastig te kwantificeren.
Mits efficiënt georganiseerd en ingericht naar de regionale behoeftes en afspraken, waarborgen de expertpanels toegang tot de best haalbare zorg voor iedere patiënt met kanker in Nederland. Om de panels ook op de lange termijn te behouden, zijn goede afspraken over structurele vergoeding en bekostiging noodzakelijk.
Casus
Een man van 78 jaar komt bij de huisarts met obstipatie en bloed in de ontlasting. Na lichamelijk onderzoek volgt standaardlaboratoriumonderzoek. De patiënt wordt doorverwezen naar het dichtstbijzijnde algemene ziekenhuis in de regio (ziekenhuis A) voor aanvullend onderzoek bij verdenking op endeldarmkanker. Hij presenteert zich bij de maag-darm-leverarts en ondergaat een endoscopie en een CT-scan. Tijdens een multidisciplinair overleg (mdo) wordt de situatie van de patiënt met specialisten uit verschillende disciplines besproken. Meerdere afwijkingen in de lever zijn verdacht voor metastasen. Ziekenhuis A is geen levercentrum.
De patiënt wordt om toestemming gevraagd voor het delen van zijn gegevens met het expertpanel, om een advies over diagnose en behandelmogelijkheden te krijgen.
De casemanager meldt de casus aan door alle relevante medische gegevens – voorgeschiedenis, beloop, mdo-verslag en vraagstelling, tezamen met de endoscopie en de CT-scan met de officiële verslaglegging – te delen met het panel. Het panel krijgt hiervan een notificatie per mail. Bij het beoordelen van de beelden blijken de afwijkingen inderdaad verdacht voor levermetastasen. Verschillende specialisten, onder wie leverchirurgen en interventieradiologen bekijken of lokale behandeling van de metastasen mogelijk is. Het blijkt dat niet alle levermetastasen radicaal verwijderd kunnen worden zonder voldoende gezond leverparenchym achter te laten. Er wordt geadviseerd te starten met systemische therapie om na drie kuren opnieuw te evalueren of lokale behandeling mogelijk is. Bovendien wordt de aanvragend specialist erop geattendeerd dat er een klinische studie loopt waar de patiënt voor in aanmerking komt.
De hoofdbehandelaar bespreekt het advies met de patiënt. Deze geeft aan deel te willen nemen aan de klinische studie en wordt doorverwezen naar het betreffende centrum voor een gesprek met de coördinerend onderzoeker. De patiënt kan de systemische therapie in zijn eigen ziekenhuis A ondergaan. Na een aantal maanden voorbehandeling aldaar blijkt de tumor zodanig geslonken dat patiënt alsnog lokale behandeling van zijn levermetastasen kan ondergaan. Patiënt wordt hiervoor verwezen naar een levercentrum.
auteurs
Tessa Hellingman
arts-onderzoeker, Cancer Center Amsterdam, Amsterdam UMC, locatie VUmc
Sjors Klompmaker
arts-onderzoeker, Cancer Center Amsterdam, Amsterdam UMC, locatie AMC
Floor van Nuenen
projectleider en onderzoeker, Comprehensive Cancer Center, UMC Groningen
Stijn van Roessel
arts-onderzoeker, Cancer Center Amsterdam, Amsterdam UMC, locatie AMC
Alle auteurs zijn werkzaam binnen het programma ‘Naar regionale oncologienetwerken’, dat wordt gefinancierd door het Citrienfonds. Dit fonds van ZonMw en de Nederlandse Federatie van Universitair Medische Centra (NFU) helpt duurzame en breed inzetbare verbeteringen in de gezondheidszorg te ontwikkelen.
contact
s.vanroessel@amc.nl
cc: redactie@medischcontact.nl
Voetnoten
1.van Duivenboden J, Bosman Q, Fresz M, Marguarita E, Veltman E. Bouwstenen grondplaat zorg. 2017; https://www.informatieberaadzorg.nl/publicaties/publicaties/2017/10/31/lijst-met-onomstreden-onderdelen-bouwstenen-grondplaat-zorg.
2.Wet op de geneeskundige behandelingsovereenkomst (WGBO) (wettekst). Boekblok Cliënt & medezeggenschap in de zorg. Houten: Bohn Stafleu van Loghum; 2009:223-228.
download dit artikel- Er zijn nog geen reacties

















