Maartenskliniek draait warm met uitkomstmaten
Plaats een reactieKWALITEIT
Gezondheidswinst aantonen door patiëntbevindingen te publiceren
Goede uitkomstindicatoren geven inzicht in de kwaliteit van zorg, verschaffen patiënten keuzemogelijkheden en faciliteren zorgverzekeraars bij hun zorginkoop. Sint Maartenskliniek experimenteert met maximale transparantie en ervaart welke haken en ogen daaraan zitten.
Het frustreert veel zorgverleners dat de discussie over de zorg, met de politiek en de zorgverzekeraars en in de ziekenhuizen zelf vooral gaan over de kosten van de zorg. De baten, gezondheidswinst, blijven buiten beeld. Om de gezondheidswinst in de discussie te betrekken moet deze wel worden gemeten. Dit is de kern van value based health care: het optimaliseren van gezondheidswinst per eenheid kosten.1 In de Sint Maartenskliniek worden zorguitkomsten systematisch gemeten en openbaar gemaakt in de publicatie ‘MaartensFacts’: een verzameling medische uitkomsten van verschillende behandelingen inclusief kenmerken van de behandelde patiënten, zoals leeftijd en ernst van de klachten.2 Hiermee streven we naar openheid voor patiënten, verwijzers en zorgverzekeraars over de resultaten van de zorg die wij leveren. Bovendien kunnen we hiermee onze zorg beter sturen en de uitkomsten ervan in de toekomst optimaliseren.3
Informatieve waarde
Uitkomstindicatoren, mits gecorrigeerd voor casemix, hebben de grootste informatieve waarde. In 2013 was het aandeel uitkomstindicatoren in de ziekenhuiszorg nog erg laag: 7 procent van alle indicatoren.4 In plaats daarvan worden vaak structuurindicatoren en proces-indicatoren gebruikt, vooral omdat ze makkelijk te meten zijn. Maar deze indicatoren vertellen ons niet of de geleverde zorg betekenisvol is voor de patiënt. Bovendien zijn de ministers van VWS, volgens de Rekenkamer, er in de afgelopen twee decennia niet in geslaagd om de zorg zó transparant te maken dat patiënten de geboden informatie kunnen gebruiken om te kiezen en de IGZ om toezicht te houden. Ook voor zorgverzekeraars is de informatie over de kwaliteit van de zorg niet toereikend.5 Derhalve worden inmiddels veel programma’s, zoals Zichtbare Zorg (ZiZo), weer teruggeschroefd en volgen nieuwe inspanningen, zoals onlangs het ‘jaar van transparantie’.
Verbetering voor patiënt
Het effect van een behandeling is het best aan te tonen met medisch harde uitkomstmaten en patient reported outcome measures (PROM’s). Voor het verzamelen van goede data zijn voor- en nametingen in grote, aselecte groepen patiënten nodig. Passend bij de missie van de Sint Maartenskliniek (SMK) kijken we vooral naar de verbetering die de patiënt ervaart op de domeinen ‘functioneren’, ‘pijn’ en ‘kwaliteit van leven’ – voor andere ziekenhuizen kan mortaliteit een belangrijke aanvulling zijn.
We meten en evalueren bij verschillende patiëntengroepen. Er wordt vaak onderscheid gemaakt op basis van diagnose (zoals reumatoïde artritis) of specifieke behandeling (zoals prothesiologie van een gewricht). De geselecteerde meet-instrumenten werken met gevalideerde en internationaal geaccepteerde maten. Dit is echter ‘werk in uitvoering’. Nog niet voor alle patiëntengroepen en behandelingen zijn resultaten beschikbaar. Als er geen uitkomstmaten beschikbaar zijn, proberen wij mee te doen met het ontwikkelen ervan, zoals bij de opzet van de Dutch Spine Surgery Registry, de Nijmegen decision tool for chronic low back pain en de identificatie van reumatoïde artritis flare-criteria.6 7
Direct beschikbaar
Alle gegevens worden systematisch verzameld: voorafgaand, tijdens en na de behandeling. Het meten vóór de behandeling is essentieel om de verbetering vast te stellen. Ook kan zo de uitgangssituatie (bijvoorbeeld de ernst van de aandoening) als een belangrijke casemixvariabele worden meegenomen voor benchmarking.
Het structureel verzamelen van gegevens vraagt veel inzet van de hele organisatie. Er is een ‘medical information officer’ aangesteld (een medicus), net als in veel Amerikaanse ziekenhuizen. Verder nemen alle medische vakgroepvoorzitters zitting in een sturend orgaan, MaartensFactsraad, en zorgt een werkgroep voor implementatie op administratief en IT-gebied. Het meten van uitkomsten valt expliciet onder verantwoordelijkheid van de vakgroepen en niet van ondersteunende stafdiensten.
Het streven is om de meetresultaten direct beschikbaar te hebben voor de patiëntenzorg. Om de (meestal) online ingevulde PROM’s vóór en na de behandeling beschikbaar te maken voor de behandelend arts in de spreekkamer, is er een koppeling gemaakt met het elektronisch patiëntendossier. Hiermee verwachten wij dat de compliance van patiënten en het draagvlak in de organisatie vergroot worden. De uitkomsten zijn niet alleen bruikbaar om op geaggregeerd niveau uitspraken te doen over de kwaliteit van de zorg, maar ook om in de behandelkamer de voortgang van een individuele behandeling te bespreken. Op aggregatieniveau zijn de data realtime beschikbaar als stuur- en spiegelinformatie, desgewenst uitgesplitst per behandelaar.
Eerste resultaten
De onlangs verschenen eerste publicatie van MaartensFacts is het resultaat van meer dan drie jaar werk. Van circa twintig diagnose- of behandelspecifieke cohorten van de specialismen orthopedie, reumatologie, revalidatiegeneeskunde, anesthesiologie/pijnbestrijding, farmacie en
radiologie zijn de resultaten in kaart gebracht. Enkele voorbeelden:
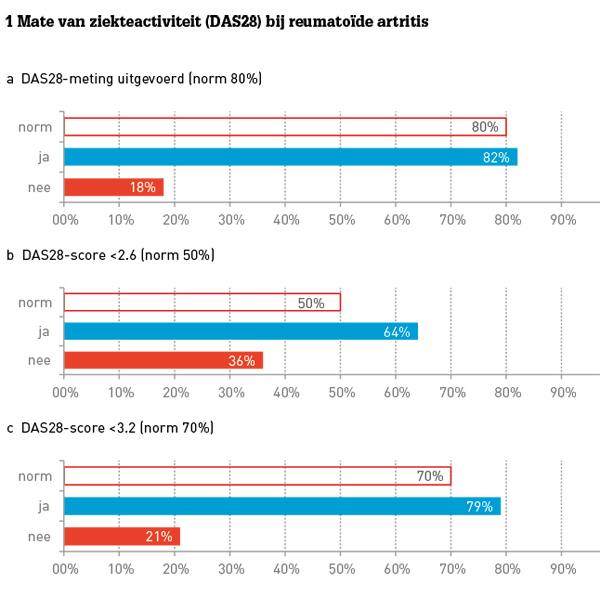
• Van 82 procent van de 3072 reuma-patiënten die het afgelopen jaar poliklinisch zijn behandeld, hebben we ten minste één meting van ziekteactiviteit (DAS28-score) en van functioneren (HAQ Health Assessment Questionnaire) vastgelegd. Van deze patiënten had 64 procent een ziekteactiviteit onder niveau van remissie (DAS28 <2,6). Protocollair wordt gestuurd op een DAS28 <3,2 (lage ziekteactiviteit) of <2,6 (ziekte in remissie). Worden die scores niet bereikt, dan wordt de medicatie aangepast en wordt de patiënt na drie maanden weer op de polikliniek gezien (figuur 1a-c).
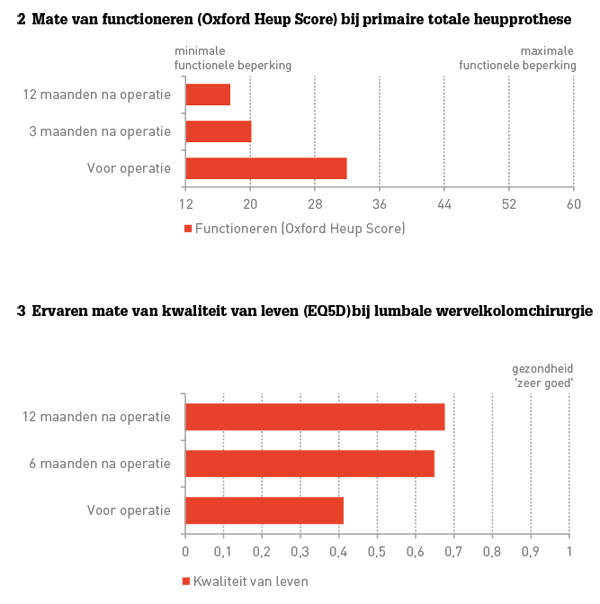
• Bij patiënten die een primaire totale heupprothese krijgen wordt de mate van functioneren voor en na de operatie in kaart gebracht met onder meer de Oxford Heup Score (conform NOV-advies). Na drie maanden zijn 328 van de 350 geopereerde patiënten verbeterd (93,7%). Na twaalf maanden is dat opgelopen tot 96,3 procent. Hierbij loopt de gemiddelde score op het criterium ‘moeite met functioneren’ terug van 31,9 preoperatief tot 17,5 na twaalf maanden (figuur 2).
• In 2012 is in de SMK het wervelkolomregister gestart. Alle patiënten met rugklachten krijgen online screeningsformulieren. Inmiddels zijn 4604 patiënten geregistreerd van wie er 308 zijn geopereerd. Van deze groep wordt systematisch gezondheidswinst gemeten, middels onder meer de EQ5D. Voor de operatie scoorden patiënten gemiddeld 0,412, na zes en twaalf maanden was dit respectievelijk 0,649 en 0,676 (figuur 3) op een schaal voor kwaliteit van leven die loopt van van 0 tot 1.
• Bij de scoliosechirurgie bleek het gemiddelde intra-operatieve bloedverlies in 2011 1000 ml (range 360-6100) te zijn. Na multidisciplinair overleg tussen de wervelkolomchirurgen en de anesthesiologen is de werkwijze (afspraken over het opereren met twee wervelkolomchirurgen bij complexe operaties), en
het bloedmanagementprotocol (o.a. de dosering en duur van gebruik van tranexaminezuur) aangepast. Daardoor is het bloedverlies in 2014 met hetzelfde operatieteam significant gedaald naar 500 ml (range 50-2500).
Verbeteren
Het meten van klinische uitkomsten en PROM’s is zinnig, maar ook een grote uitdaging. Behandeluitkomsten worden in de eerste plaats openbaar gemaakt voor patiënten. Zij kunnen mede daardoor bewust kiezen voor een behandeling. Het is echter veel werk om de patiëntenvoorlichting en website continu aan te passen, en om de relevante uitkomsten op begrijpelijke wijze weer te geven. Hierin moeten we ons nog verbeteren.
Daarnaast valt het niet mee om behandeluitkomsten goed en systematisch te verzamelen. We stellen veel vragen aan onze patiënten, ook na afronding van de behandeling. Dat vereist een adequaat ingerichte organisatie. De logistiek moet goed zijn en de medische staf moet pro-actief zijn. Dat kost tijd en geld. Maar het bespaart ook werk. In de spreekkamer kan de arts beschikken over verschillende uitkomstmaten en veel door de patiënt zelf ingevulde data, wat het afnemen van de anamnese vereenvoudigt. Het is ook prikkelend, zoals uit de voorbeelden is te zien, omdat de uitkomsten laten zien in hoeverre ons handelen bijdraagt aan optimale zorg, en waar nog ruimte is voor verbetering. Uiteindelijk is het doel om zorg die niet (voldoende) effectief is, uit te bannen – wat indirect ook besparing oplevert.
Lang niet alle behandelingen worden op deze wijze geëvalueerd. Dat komt deels omdat sommige indicatoren nog niet bestaan, niet wetenschappelijk zijn gevalideerd, of omdat er geen norm is. Een norm is nodig om een streefwaarde vast te stellen, iets wat erg belangrijk is in iedere verbetercyclus. Het zelf ontwikkelen van meetinstrumenten, en afstemming met de beroepsverenigingen en andere stakeholders zijn belangrijk om de juiste indicatoren en normen te ontwikkelen.
Veel interesse
Door uitkomsten te presenteren, stellen wij ons als ziekenhuis kwetsbaar op omdat er altijd ruimte is voor verbetering. In de contacten met patiënten, zorgverzekeraars, collega-zorgverleners en beroepsverenigingen komt de MaartensFacts-publicatie regelmatig ter sprake. Tijdens een relatiedag hebben we deze aan alle zorgverzekeraars gepresenteerd. Diverse onderwerpen kwamen daarna terug bij de zorginkoopgesprekken en bij de onderhandelingen over prijzen en volumes voor 2015. Veel interesse was er voor de kwaliteit van onze reumabehandeling, de reductie van dure geneesmiddelen bij reumatische aandoeningen, en de behandeluitkomsten van een gecombineerd fysiek en psychologisch zelfmanagementprogramma (RealHealthNL) voor patiënten met ernstige zeer lang (gemiddeld 12 jaar) bestaande chronische lagerugklachten. Hierbij is aangetoond dat 50 procent van de 928 patiënten die gestart zijn met de training na de behandeling blijvend een Oswestry Disability Index-score hebben die vergelijkbaar is met mensen zonder rugpijn (ODI-score ≤22).
Gezondheidswinst
De verzamelde behandeluitkomsten van de Sint Maartenskliniek zijn een goede start voor de discussie over value based health care: ‘Heeft de behandeling de juiste resultaten opgeleverd voor de patiënt, tegen welke kosten, en waar is ruimte voor verbetering?’ Omdat het meten van gezondheidswinst alleen kan door vóór en na de behandeling te meten, en omdat het medische gegevens betreft, vinden wij dat dit moet gebeuren ‘aan de bron’, door óns als zorgverleners, en niet door andere partijen die patiënten vragenlijsten toesturen.
Als we de behandeluitkomsten en de gezondheidswinst zelf meten en openbaar maken, krijgen we de juiste informatie om het steeds beter te doen. Dan gaat het niet alleen meer om de kosten, en proces- of structuurindicatoren. In de toekomst zullen we ook gaan kijken naar de gezondheidswinst ten opzichte van de gemaakte kosten: de kern van value based health care.
prof. dr. Marinus de Kleuver
orthopedisch chirurg, voorzitter MaartensFacts-raad, medical information officer, Sint Maartenskliniek (SMK), Nijmegen
dr. Alfons den Broeder
reumatoloog, medisch hoofd afdeling Reumatologie, SMK, bestuurslid Nederlandse Vereniging voor Reumatologie
dr. Bart Swierstra
orthopedisch chirurg, medisch manager afdeling Orthopedie, SMK
drs. Miranda van Hooff
onderzoeker, SMK
contact: m.dekleuver@maartenskliniek.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Voetnoten
1. Porter ME. What is Value in Health Care? NEJM 2010; 363 (26): 2477-81.
2. MaartensFacts 2014. Resultaten van de behandelingen uitgevoerd in de Sint Maartenskliniek.
3. Croonen H. Maak uitkomsten snel inzichtelijk. Medisch Contact 2014; 49: 2438-41
4. Algemene Rekenkamer. Indicatoren voor Kwaliteit in de Zorg. 2013. ISSN 0921-7371.
5. Rekenkamer oordeelt hard over Zichtbare Zorg. MC 2013.
6. van Hooff ML, van Loon J, van Limbeek J, de Kleuver M. The Nijmegen Decision Tool for Chronic Low Back Pain. Development of a Clinical Decision Tool for Secondary or Tertiary Spine Care Specialists. PLoS One. 2014; 9 (8): e104226.
7. van der Maas A, Lie E, Christensen R, Choy E, de Man YA, van Riel P, Woodworth T, den Broeder AA. Construct and criterion validity of several proposed DAS28-based rheumatoid arthritis flare criteria: an OMERACT cohort validation study. Ann Rheum Dis. 2013; 72: 1800-5.
- Er zijn nog geen reacties
















