Laten is lastiger dan doen
Het advies om af te wachten vereist veel uitleg en geduld
2 reacties
De NHG-Standaarden kennen veel adviezen om (be)handelingen achterwege te laten. Huisartsen vinden dat in de praktijk soms lastig. De patiënt verwacht vaak actie en ook de tweede lijn voert een ander beleid.
Eind 2016 lanceerde de Nederlandse Federatie van Universitair Medische Centra (NFU) – in het kader van het Citrien-programma ‘Doen of laten?’ – een lijst van 1366 medische verrichtingen die zo weinig nut hebben dat ze beter achterwege kunnen blijven. De lijst was opgesteld door het screenen van 193 medische richtlijnen uit een database van de Federatie Medisch Specialisten.1 Hoe staat het met de adviezen van het Nederlands Huisartsen Genootschap (NHG) om niet te behandelen?
NHG-Standaarden
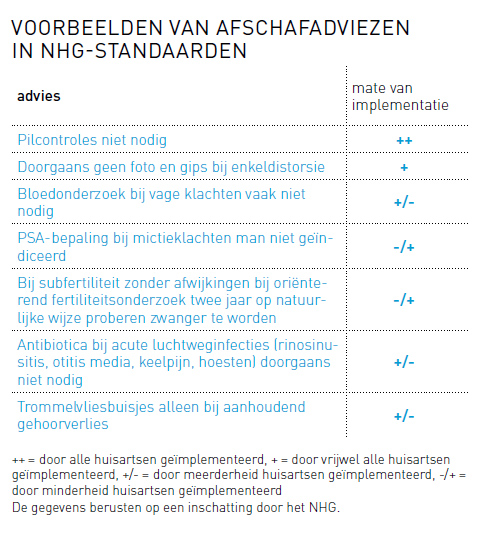
Bij alle NHG-producten wordt uitgegaan van de principes van gepast gebruik van middelen en van doelmatige en doeltreffende zorg.2 Bij de eerste NHG-Standaarden eind jaren tachtig was het afschaffen van nutteloze handelingen vaak een centraal motief. Voorbeelden: het afschaffen van de pilcontroles in de standaard Orale anticonceptie, het niet meer verwijzen voor röntgenfotografie en gips bij enkeldistorsies en de beëindiging van routinematige verwijzingen voor curettage in de standaard (Dreigende) miskraam. In latere standaarden staat afschaffen minder op de voorgrond, maar therapeutische zuinigheid bijvoorbeeld bij het voorschrijven van antibiotica bij luchtweginfecties blijft duidelijk aanwezig (zie tabel).
De praktijk
Het ‘laten’ in de richtlijnen vormt het startschot voor afschaffen, maar de praktijk is aanmerkelijk weerbarstiger. Ondanks aanvankelijke bedenkingen van sommige huisartsen – konden pilgebruiksters wel tegen de grotere onzekerheid door het verdwijnen van controles? – verdwenen de pilcontroles in een paar jaar tijd. Van de mensen met een enkeldistorsie die zich aandienen in de huisartsenpraktijk, wordt inmiddels nog maar een klein deel verwezen. Minder succesvol verliep de implementatie van het watchfull waiting-beleid in de standaard (Dreigende) miskraam, mede omdat de mogelijkheid van vaginale echografie om meer zekerheid te verkrijgen over de levensvatbaarheid van de vrucht een extra reden werd voor verwijzing en de keus van de behandeling onderwerp werd voor gedeelde besluitvorming samen met de patiënte. Het aantal aanvragen voor laboratoriumonderzoek bij vage klachten of bemoeilijkte mictie bij mannen blijft hoger dan de desbetreffende richtlijnen propageren. En hoewel het antibioticumgebruik voor diverse infectieuze aandoeningen iets daalt en in Nederland tot de laagste van Europa behoort, is het nog steeds substantieel hoger dan de standaarden noodzakelijk achten.3
Oorzaken
De snelle afschaffing van de pilcontroles is te verklaren doordat het voor de doorsneehuisarts een aanzienlijke tijdsbesparing opleverde. Bovendien zitten vrouwen zonder klachten bepaald niet op periodiek inwendig onderzoek en uitstrijkjes te wachten. Het succes van de standaard Enkeldistorsie heeft vermoedelijk te maken met het feit dat ook de tweede lijn tot het inzicht kwam dat gipsen in veel gevallen meer kwaad dan goed deed.
Voor de veel tragere afschaffing van andere weinig nuttige diagnostische of therapeutische handelingen, bestaan diverse oorzaken die naast elkaar een rol kunnen spelen. De drie belangrijkste zijn: de patiënt wil anders, de cultuur van better safe than sorry en het afschafadvies spoort onvoldoende met het beleid in de tweede lijn.
1. De wens van de patiënt
In commentaarrondes bij het opstellen van NHG-Standaarden zeggen huisartsen regelmatig dat ze de afschafadviezen inhoudelijk wel onderschrijven maar problemen voorzien bij de implementatie vanwege weerstand bij de patiënt. Die wil meer diagnostische zekerheid door laboratoriumonderzoek, een snellere zwangerschap die de gynaecoloog kan realiseren of een snellere genezing die wordt verwacht van een antibioticum.
Een meer terughoudend diagnostisch of therapeutisch beleid vereist een gedegen uitleg en de huisarts moet bereid zijn hier tijd en energie in te steken. Hierbij is het belangrijk om te onderkennen dat wensen van patiënten vaak berusten op eigen ervaringen of ervaringen van bekenden. Iemand die ooit vanwege sinusitis een antibioticum kreeg en goed is hersteld, komt bij een recidief naar de huisarts met de verwachting dat zulks weer noodzakelijk is. Het verwachtingspatroon moet dus worden bijgesteld. Maar een terughoudend beleid valt vaak niet meteen in goede aarde. Het uitventen van terughoudendheid vereist daarom een lange adem.
2. Better safe than sorry
In de artsenopleiding is van oudsher veel aandacht voor het uitsluiten van het onwaarschijnlijke, het zo vroegtijdig mogelijk traceren van ziekte en het voorkómen van een geprotraheerd of gecompliceerd beloop. Het gaat vaak over doen en zelden over laten. Dit wordt ondersteund door de tuchtrechtspraak die vooral gaat over ten onrechte nagelaten handelingen, maar nooit over een niet geïndiceerde antibioticumkuur of het feit dat de diagnose prostaatcarcinoom via een PSA-bepaling te vroeg is gesteld. Omdat er bij veel koortsende aandoeningen enige kans is dat de oorzaak bacterieel is, is er altijd de mogelijkheid dat de patiënt met een antibioticumkuur wat sneller opknapt. Een recept is dan verleidelijk. De gedachte dat alles is geprobeerd geeft veel artsen een veilig gevoel en voorkomt gemopper en klachten achteraf.
3. Actiever beleid in de tweede lijn
Een huisarts kan proberen ouders van een kind met otitis media met effusie ervan te overtuigen dat trommelvliesbuisjes slechts geringe voordelen op de korte termijn bieden of paren met kinderwens uitleggen dat de zwangerschapskansen bij normale bevindingen bij oriënterend fertiliteitsonderzoek door fertiliteitbevorderende technieken niet echt beter worden. Maar sommige patiënten zullen blijven aandringen op verwijzing. Het werkt dan demotiverend als de huisarts ziet dat de kno-arts toch buisjes plaatst of dat de gynaecoloog meteen overgaat tot intra-uteriene inseminatie. De huisarts kan dan het gevoel krijgen dat de specialist hem in zijn hemd zet. Hoewel een meer activistisch beleid in de tweede lijn soms is gerechtvaardigd, is het van belang af te stemmen bij wie dit wel en bij wie dit niet geïndiceerd is. Hier is nog veel te winnen.
Patiëntenvoorlichting
Van oudsher heeft het NHG veel aandacht voor de implementatie van de aanbevelingen in zijn standaarden. De programma’s voor individuele nascholing schenken dikwijls aandacht aan gewoontes die zouden moeten veranderen, het benoemen van factoren die dat belemmeren en de wijze waarop die kunnen worden overwonnen. Spiegelinformatie waarin het eigen (voorschrijf)gedrag bijvoorbeeld bij een diagnostisch toetsoverleg of farmacotherapieoverleg met dat van andere huisartsen wordt vergeleken, kan hierbij corrigerend en motiverend werken. Deze activiteiten zijn evenwel gericht op de huisarts die een patiënt met andere verwachtingen moet zien mee te krijgen. Met de informatie op de publiekswebsite thuisarts.nl heeft de huisarts troeven in handen die hierbij kunnen worden ingezet. Bemoedigend is dat aanhoudende uitleg uiteindelijk loont. Een patiënt die uitgelegd krijgt en vervolgens ervaart dat een sinusitis ondanks koorts en pijn ook zonder antibioticum geneest, heeft bij een recidief veel minder reden om naar de huisarts te gaan. Een dergelijke beleidswijziging kan binnen enkele jaren het consulteergedrag behoorlijk beïnvloeden.4
Tot slot kunnen medici de cultuur van terughoudendheid beter verinnerlijken door meer stelselmatige aandacht voor doelmatigheid en besliskundige technieken. Bij verschillen in beleid tussen de eerste en tweede lijn, moet bekeken worden of die gerechtvaardigd zijn. Ongerechtvaardigde verschillen vereisen afstemming tussen de twee echelons, niet in de laatste plaats bij richtlijnontwikkeling. Gelukkig wordt bij het opstellen van NHG-Standaarden meer samengewerkt met de tweede lijn. De verwachting is dat de NHG-Standaarden, net als de richtlijnendatabase van de medisch specialisten, deel gaan uitmaken van het Kwaliteitsregister van het Zorginstituut dat een landelijk consistent beleid voorstaat. De samenwerking tussen eerste en tweede lijn op het gebied van patiëntenvoorlichting via thuisarts.nl is al een feit en zal dit proces vermoedelijk versnellen.
auteurs
Tjerk Wiersma, senior wetenschappelijk medewerker NHG
Wim Opstelten, senior wetenschappelijk medewerker NHG
Margriet Bouma, senior wetenschappelijk medewerker NHG
Jako Burgers, hoofd afdeling Richtlijn & Wetenschap NHG
Geen belangenverstrengeling gemeld door de auteurs.
contact
t.wiersma@nhg.org
cc: redactie@medischcontact.nl
Literatuur
1. Kleijne I. Niet-doen-lijst nuttig maar ‘geen nieuwe kennis’. Medisch Contact 2016; 49: 10.
2. Thomas S. Uitstralingseffecten van NHG-Standaarden. In Thomas S, Geijer RMM, Van der Laan JR, Wiersma Tj (red). NHG-Standaarden voor de huisarts II. Utrecht; Wetenschappelijke Uitgeverij Bunge, 1996.
3. Instituut voor verantwoord medicijngebruik. Monitor voorschrijfgedrag huisartsen 2016.
4. Spoelman WA, Bonten TN, De Waal MWM, et al. Effect of an evidence-based website on healthcare usage: an interrupted time-series study. BMJ Open 2016; 6: e013166.
download dit artikel (pdf)


















Tjerk Wiersma
senior wetenschappelijk medewerker, Utrecht
De lijst van overbodige verrichtingen is inderdaad niet het het artikel van Kleijne in Medisch Contact terug te vinden. De lijst berust op een inventarisatie van richtlijnen die te vinden zijn in de richtlijnendatabase op de site van het Kennisinstit...uut van de Federatie Medisch Specialisten (www.kennisinstituut.nl). Navraag leert dat de lijst inmiddels door de Nederlandse Federatie van UMC's is overgedragen aan het Kennisinstituut en dat laatstgenoemde organisatie nog bezig is die te ordenen naar gewicht en mate van onderliggend bewijs, in verband waarmee de lijst momenteel nergens online beschikbaar is. Veel informatie over doen of laten is overigens ook te vinden op www.doenoflaten.nl/kennisbank
Froukje Boukes
Huisarts, Schoonhoven
Complimenten voor dit heldere artikel (in herkenbare schrijfstijl). Als bijwerking maakt u mij nieuwsgierig naar de inhoud van de niet-doen-lijst met 1366 (!) overbodige verrichtingen. De literatuurverwijzing leidt naar een indirecte bron. Is de lijs...t ergens in te zien?