Hulpvraag gevangen in statistiek
Aantal verslaafden neemt af, veel behandelingen zijn kosteneffectief
Plaats een reactie
Eetverslaving, dropverslaving, internetverslaving, seksverslaving… De term ‘verslaving’ wordt te pas en te onpas gebruikt. Cijfers van het Landelijk Alcohol en Drugs Informatie Systeem (LADIS) brengen het verslavingsprobleem statistisch in beeld.
In de verslavingszorg wordt gewerkt met de DSM-classificatie. Sinds de stelselwijziging in de ggz (april 2014) is de verslavingszorg ingedeeld in de generalistische basis-ggz voor het behandelen van lichte tot matige, niet-complexe middelenstoornissen, en de gespecialiseerde ggz voor complexe middelenstoornissen. De huisarts en POH-ggz hebben een rol bij het behandelen van lichte klachten, waarbij geen middelenstoornis is vastgesteld (zie voetnoot 1 voor de precieze verwijscriteria).
Middelengebruik
Alcohol is veruit het meest gebruikte middel in onze samenleving, gevolgd door tabak.2 In 2015 had 81 procent (10,7 miljoen) van de volwassenen alcohol gebruikt en 10 procent (1,3 miljoen) was een zware drinker.3 Volgens cijfers uit 2007-2009 voldoen 82.400 mensen aan de DSM-IV-diagnose alcoholafhankelijkheid en 395.600 aan de diagnose alcoholmisbruik. In termen van ‘verslaving’ gaat tabak aan kop, al zijn er geen exacte cijfers over het aantal tabak- of rookverslaafden volgens klinische diagnoses. Ruim een kwart (26%) van de volwassenen rookt. Van deze 3,5 miljoen mensen, rookt ruim een half miljoen (540 duizend) dagelijks 20 of meer sigaretten/shagjes per dag.
Cannabis is de meest gebruikte illegale drug in de algemene bevolking. In 2015 had 6,7 procent van de volwassenen in het afgelopen jaar een of meer keer cannabis gebruikt. Dat zijn 890 duizend mensen, waarvan 160 duizend dagelijks blowde. Op afstand volgt ecstasy (2,8% in 2015 ofwel 376 duizend mensen). Vermoedelijk is het ecstasygebruik onder jongvolwassenen in de afgelopen jaren toegenomen, in het kielzog van de groeiende festival- en partycultuur. Onder hen bevinden zich opvallend veel hoogopgeleiden. Minder dan 2 procent van de volwassenen in de algemene bevolking gebruikte in 2015 een andere drug, zoals cocaïne, amfetamine of GHB. GHB kent uiteenlopende gebruikersgroepen van uitgaanders, thuisgebruikers en meer gemarginaliseerde groepen. Schattingen van het aantal GHB-verslaafden zijn niet beschikbaar. Cocaïne kent twee gebruikersgroepen: degenen die cocaïne snuiven (grotendeels maatschappelijk geïntegreerde gebruikers) en de crackgebruikers, van wie een groot deel ook opiaten gebruikt. In bevolkingsonderzoeken zijn crackgebruikers ondervertegenwoordigd en dat geldt ook voor de groep verslaafden aan opiaten (overwegend heroïne). Deze laatste groep wordt via speciale onderzoeksmethoden geschat op circa 14 duizend.
De treatment gap omvat tienduizenden jongeren met een cannabisverslaving
Niet iedereen met een middelenstoornis komt in beeld bij de verslavingszorg. Volgens grove schattingen omvat de treatment gap ‘enige honderdduizenden probleemgebruikers van alcohol’ en ‘tienduizenden jongeren met een cannabisverslaving’; voor andere middelen is hier geen zicht op.4 Mogelijk vormen hulpzoekers een selecte groep met ernstiger en veelal lichamelijke en psychische comorbide problematiek. Tussen 40 en 65 procent van de cliënten in de verslavingszorg heeft naast de verslaving een of meer andere psychische stoornissen.
Het merendeel van de meer gemarginaliseerde alcohol- en harddrugsverslaafden is wel ergens in het vizier van zorg- en maatschappelijke instellingen.
Ambulant behandelen
Het Landelijk Alcohol en Drugs Informatie Systeem (LADIS) van de Stichting Informatievoorziening Zorg is de primaire bron voor cijfers over de hulpvraag voor verslavingsproblematiek.5 Jaarlijks leveren alle categorale en de met de ggz geïntegreerde instellingen voor verslavingszorg gegevens aan. Tussen 1994 en 2016 telde het LADIS circa 400.000 cliënten.
In 2015 stonden 64.821 mensen ingeschreven. De meeste hulpvragers worden alleen ambulant behandeld.
De meerderheid (63%) van de contacten betreft psychosociale hulpverlening en bijna een kwart medische behandeling en begeleiding. Verslaving heeft een chronisch karakter. In 2015 stonden vier van de vijf cliënten eerder ingeschreven maar er zijn grote verschillen tussen middelen in het ‘recidiveniveau’.
Primaire problematiek
Veruit de meeste mensen zoeken hulp bij de verslavingszorg vanwege een primair alcoholprobleem (zie tabel), 45 procent van alle cliënten in 2015. Ongeveer de helft van de primaire hulpvraag betreft drugsproblematiek. Koplopers hierbij zijn cannabis, gevolgd door opiaten (primair heroïne) en cocaïne met tussen 11 en 17 procent van alle cliënten.
Ook mensen met gokproblemen kunnen terecht bij de verslavingszorg (3%). Opvallend is dat een rook- of tabaksverslaving (nog) weinig wordt geregistreerd als primaire problematiek, slechts 1 procent van de cliënten. De meeste rokers (proberen te) stoppen op eigen kracht of met zelfhulpmaterialen, of zij doen een beroep op huisartsen, particuliere aanbieders van stopondersteuning en rookstoppoli’s van ziekenhuizen. In de verslavingszorg is de behandeling van tabaksverslaving jarenlang onderbelichte problematiek geweest, maar hier lijkt een kentering in te komen.6 De categorie ‘overige problematiek’ bestaat voor meer dan de helft uit gedragsproblemen: internetgamen, seksverslaving en eetstoornissen.
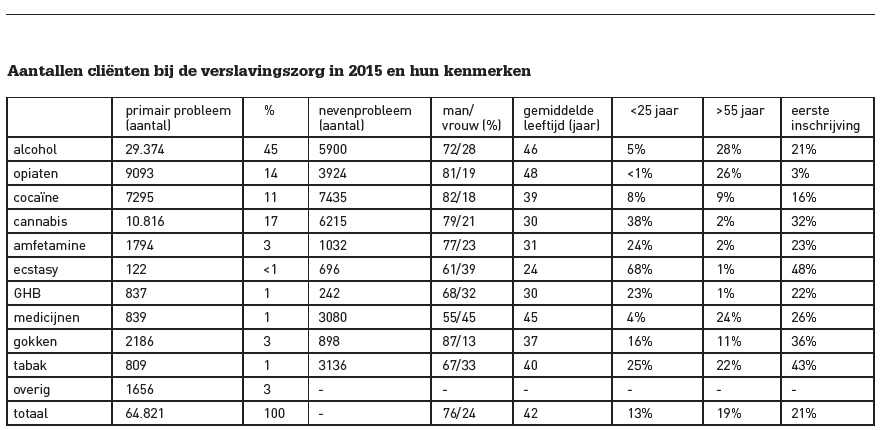
Cliënten presenteren zich vaak met multipele middelenproblematiek, vooral drugscliënten. De classificatie ‘primaire problematiek’ en bijkomende of ‘nevenproblematiek’ is gebaseerd op de beleving van de cliënt. Sommige middelen worden aanzienlijk vaker als nevenproblematiek genoemd dan als primaire problematiek, zoals medicijnen en nicotine/roken.
Ongeveer driekwart (76%) van alle cliënten in de verslavingszorg is man, maar dit aandeel varieert van 61 procent voor ecstasy tot 87 procent voor gokken en 92 procent voor gamen. Het aandeel jongeren en jongvolwassenen is veruit het grootst bij ecstasyproblematiek, op enige afstand gevolgd door cannabis. Het aandeel 55-plussers is het hoogst onder cliënten met primaire alcohol-, opiaat- en medicijnproblematiek.
Alcohol
In vergelijking met andere middelen staat de alcoholproblematiek vaak op zichzelf. Twee derde van de bijna 30 duizend cliënten rapporteert geen nevenproblematiek. De grootste groep hulpvragers is tussen 40 en 54 jaar. Het afgelopen decennium is vooral het aandeel 55-plussers toegenomen, de babyboomers voor wie dagelijks drinken vaak te maken heeft met cultuur (het ‘wijntje bij het eten’), geld en vrije tijd. In 2015 was ruim een kwart (28%) 55 jaar en ouder.
Alcoholgebruikers komen geregeld op de spoedeisende hulp terecht of worden opgenomen in algemene ziekenhuizen vanwege intoxicaties, ongevallen en uiteenlopende somatische aandoeningen.2
Opiaten
Opiaatgebruikers vormden tot 2010 de grootste groep drugscliënten, maar hun aantal daalde in het afgelopen decennium gestaag en de gemiddelde leeftijd nam toe. Het zijn typische polygebruikers. Twee derde heeft ook een secundaire problematiek, vooral cocaïne. Hulpvragers voor opiaten zijn het langst in zorg: 90 procent heeft een behandelgeschiedenis langer dan drie jaar. Dit valt te verklaren uit langdurige methadon- of heroïnebehandeling en op harm reduction in plaats van op abstinentie gerichte zorg. Injecteren van drugs komt tegenwoordig nog maar weinig voor: 8 procent van de opiaatcliënten. Veel van hen hebben in het verleden echter al een infectieziekte opgelopen vanwege seksueel risicogedrag, gebruik van besmette naalden, onhygiënische tattoos en het gezamenlijk gebruik van basepijpjes.
Het verouderen van de heroïnegebruikers gaat gepaard met toenemende lichamelijke en psychische gezondheidsklachten. Door het inhaleren (‘chinezen’) van de heroïne (en crack) en vaak zwaar roken komen luchtwegaandoeningen, zoals COPD, geregeld voor.

Cannabis
Tot 2011 deed zich een langdurige stijging in de hulpvraag voor. Deze toename wordt wel in verband gebracht met een toename van de concentratie tetrahydro-cannabinol (THC) in nederwiet, voor ruim twee derde van de gebruikers de populairste vorm van cannabis. Of wiet met een hoog THC-gehalte inderdaad verslavender is, hangt af van de wijze van gebruik, zoals de diepte en frequentie van inhaleren en het aanpassen van de ‘dosering’ aan de sterkte van de cannabis, en tal van persoonskenmerken. Onderzoek laat zien dat cannabisgebruikers die hulp zoeken bij de verslavingszorg méér cannabis gebruiken, vaker psychische problematiek hebben en ernstiger verslaafd zijn, dan cannabisverslaafden die geen hulp zoeken.7
Cocaïne
Voor ruim de helft (54%) van de primaire cocaïnecliënten is snuiven van cocaïne de belangrijkste wijze van gebruik en voor bijna de helft (45%) is dat roken (crack of basecoke). Vaak worden opiaten, alcohol en cannabis als nevenproblematiek geregistreerd. Ook deze groep gebruikers, net als de gebruikers van opiaten, vergrijst. Dit komt met name door de groep problematische crackgebruikers, die vaak langdurig in zorg is. De nieuwkomers hebben vooral een hulpvraag voor snuifcoke. Crackgebruik is een hardnekkige verslaving. Jarenlang was het (effectieve) hulpaanbod voor deze groep beperkt. Een recent onderzoek gepubliceerd in The Lancet laat zien dat behandeling met dexamfetamine (vertraagde afgifte, SR) effectief kan zijn in het reduceren van crackgebruik, althans bij opiaatverslaafden die ook heroïne op medisch voorschrift krijgen.8
GHB
GHB (gammahydroxyboterzuur) kan al na enkele weken dagelijks gebruik tot verslaving leiden. GHB wordt sinds 2007 via het LADIS geregistreerd. De hulpvraag is geconcentreerd in delen van Noord-Brabant en Friesland, maar heeft zich wel verspreid naar andere regio’s. Het aandeel van alle cliënten blijft met 1 procent beperkt, maar de verslavingsproblematiek is hardnekkig en gaat vaak samen met andere psychische stoornissen. De terugval na klinische detoxificatie is aanzienlijk en een behandeltraject duurt lang. Van de GHB-cliënten die tussen 2007 en 2009 in behandeling kwamen, had in 2012 meer dan de helft (57%) al meerdere behandeltrajecten doorlopen.
Ecstasy
Het verslavingspotentieel van ecstasy is gering, vermoedelijk reden voor de geringe primaire hulpvraag bij de verslavingszorg (<1%). Veelal wordt het middel alleen bij gelegenheden, vooral dansfeesten, gebruikt. Ecstasygebruikers komen vanwege acute gezondheidsincidenten vaker terecht bij hulpposten op grootschalige evenementen.9 Er zijn aanwijzingen dat ecstasy op lange termijn (milde) cognitieve en psychische problemen kan geven, en mogelijk ook visuele waarnemingsstoornissen. Gebruikers van ecstasy kunnen hiervoor terecht bij een speciaal landelijk medisch spreekuur partydrugs.10
Kosteneffectief
Sinds 2011 daalt grosso modo het aantal cliënten bij de verslavingszorg, behalve voor GHB en ecstasy. Dit is consistent met het beeld van een krimpende en verouderende groep opiaatverslaafden. In hoeverre deze trend ook voor andere middelen, zoals alcohol, duidt op een afname van de verslavingsproblematiek, is de vraag. Bezuinigingen in de ggz, invoering van een eigen bijdrage per 1 januari 2012, gemeentelijke transitieprocessen en de invoering van de generalistische basis-ggz per 2014 kunnen een rol hebben gespeeld in de afname van de hulpvraag.
Verslavingszorg kan de maatschappij veel opleveren indien het bereik wordt vergroot. Zo laat een recente analyse zien dat cognitieve gedragstherapie (een van de pijlers in de verslavingszorg) voor alcohol- of cannabisproblematiek, de gezondheid en het maatschappelijk functioneren verbetert en netto grote baten oplevert.4 Zelfs indien rekening wordt gehouden met terugval en uitval. Farmacotherapeutische interventies, zoals voor alcohol- en opiaatverslaving zijn ook kosteneffectief gebleken.
auteurs
Margriet van Laar, hoofd programma Drug Monitoring & Policy, Trimbos-instituut
Wil Kuijpers, projectmanager landelijke (G)GZ monitoren, Stichting Informatievoorziening Zorg (SIVZ)
Anouk de Gee, coördinator Netwerk Infectieziekten & Harm Reduction, Trimbos-instituut
Peter Vossenberg, verslavingsarts KNMG/arts voor maatschappij en gezondheid bij Tactus Verslavingszorg
contact
cc: redactie@medischcontact.nl

volg de nascholing
Voetnoten
1. https://www.rijksoverheid.nl/documenten/brochures/2016/12/19/informatie-website-invoeringbasisggz-nl
2. Van Laar MW, Ooyen-Houben MMJ. Nationale Drug Monitor: Jaarbericht 2016. Trimbos-instituut/WODC: Utrecht/Den Haag.
3. Minstens één keer per week of meer 6 glazen alcohol op één dag drinken (mannen) of minstens één keer per week 4 glazen op een dag (vrouwen).
4. Over EAB, van Gils PF, Suijkerbuijk AWM, Lokkerbol J, de Wit GA (2016). Maatschappelijke kostenbatenanalyse van cognitieve gedragstherapie voor alcohol- en cannabisverslaving. Bilthoven: Rijksinstituut voor Volksgezondheid en Milieu.
5. Wisselink DJ, Kuijpers WGT, Mol A (2016). Kerncijfers verslavingszorg 2015. Houten: Stichting Informatie Voorziening Zorg.
6. https://www.vnn.nl/meer-weten-over/tabak/tabaksontmoediging-in-de-zorg
7. Van der Pol P, Liebregts N, De Graaf R, Korf DJ, Van den Brink W, Van Laar M. Facilitators and barriers in treatment seeking for cannabis dependence. Drug Alcohol Depend 2013; 133 (2): 776-80.
8. Nuijten M, Blanken P, Van de Wetering B, Nuijen B, Van den Brink W, Hendriks V. Sustained-release dexamfetamine in the treatment of chronic cocaine-dependent patients on heroin-assisted treatment: a randomised, double-blind, placebo controlled trial. The Lancet 2016; 387: 2226-34.; doi: 10.1016/S0140-6736(16)00205-1.
9. Wijers L, Croes E, Valkenberg H (2016). Monitor drugsincidenten: factsheet 2015. Trimbos-instituut: Utrecht.
10. https://www.brijder.nl/hoe-wij-helpen/preventie/partydrugs-spreekuur
download dit artikel (pdf)- Er zijn nog geen reacties

















