Geld voor de huisarts ligt op de plank
Een analyse van de uitgaven aan huisartsenzorg in de periode 2015-2018
19 reacties
Het geld dat voor huisartsenzorg is begroot, wordt niet allemaal besteed. Intussen krijgen huisartsen wel steeds meer werk. Een oproep aan álle partijen – inclusief huisartsen zelf – om er via onderhandelingen voor te zorgen dat er in de huisartsenzorg wordt geïnvesteerd.
Niet al het geld dat voor huisartsenzorg beschikbaar is, komt ook bij de huisartsen terecht. Hoe kan dat? Bestuurders blijken niet te beschikken over actuele cijfers om te beoordelen of het budget – vastgesteld in het bestuurlijk hoofdlijnenakkoord – ook echt op de beoogde plaats belandt. En ook huisartsen ontberen die cijfers, wat hun onderhandelingspositie verzwakt. Voor dit artikel hebben we de cijfers uit de hoofdlijnenakkoorden bekeken, vanaf het moment waarop de nieuwe financieringsstructuur inging, 2015, tot en met het laatste voltooide boekjaar: 2018. Dat leidt tot drie conclusies.
- De uitgaven aan huisartsenzorg blijven steeds verder achter bij de toenemende productie.
- Het is in ieders belang om het beschikbare budget beter te benutten.
- De cijfers van de Nederlandse Zorgautoriteit (NZa) moeten op landelijk en regionaal niveau het onderhandelproces faciliteren.
Moreel recht
Tussen 2015 en 2018 zijn de uitgaven aan huisartsenzorg met 416 miljoen euro toegenomen. Dat lijkt veel, maar meer dan de helft van die groei is een compensatie voor stijgende lonen en prijzen van goederen – de zogeheten indexering. De nettotoename van de uitgaven is dus beperkt; er is in totaal zelfs 128,8 miljoen euro minder uitgegeven dan was begroot (zie kader 1). Het budget uit de bestuurlijke akkoorden geldt als een uitgavenplafond. Voor dit budget geldt dat huisartsen geen aanspraak kunnen maken op het geld dat voor hun zorg is gereserveerd maar dat door verzekeraars niet wordt uitgegeven. Juridisch gezien is er geen recht op het afgesproken budget. Maar misschien is er wel een moreel recht. Want er zijn de afgelopen jaren veel extra taken op het bordje van de huisarts beland. Die extra taken vragen extra tijd en dus geld. Hier zijn enkele voorbeelden van die extra taken: - Zorg die zonder formele afspraken door de tweede lijn wordt teruggegeven aan de huisarts: bijvoorbeeld controle van stabiele ADHD-patiënten. - Extra werk door nieuwe en door herzieningen van oude richtlijnen: bijvoorbeeld richtlijn voor huidtumoren. - Door stelselwijziging van AWBZ naar de Wet langdurige zorg hebben huisartsen meer zorgtaken voor meer thuiswonende kwetsbare ouderen. - Er is meer behoefte aan coördinatie van zorg in een complexer zorglandschap. Niet alleen is de ervaren werkdruk toegenomen, ook de feitelijke werklast voor de huisarts is significant gestegen.
Werklast
In de laatste vier jaar is het aantal patiëntcontacten sterk gegroeid (zie kader 2). Er zijn vooral flink meer contacten in segment 1 (consulten en POH-ggz), maar het budget voor dat segment is slechts weinig toegenomen. Gecorrigeerd voor indexering zijn de uitgaven aan huisartsenzorg (HAZ) in vier jaar netto slechts 4,3 procent gestegen terwijl het aantal consulten met 13 procent is toegenomen.
Het consulttarief is niet kostendekkend
De vergoeding voor de basishuisartsenzorg bestaat uit een combinatie van consultvergoeding en inschrijfvergoeding. Als de werklast van een huisarts toeneemt omdat het aantal consulten stijgt, worden huisartsen daarvoor slechts beperkt gecompenseerd; het consulttarief – minder dan 10 euro – is niet kostendekkend. Anders gezegd: in de akkoorden is weliswaar meer geld voor huisartsenzorg gereserveerd, maar dat is slechts ten dele gebruikt om huisartsen te compenseren voor het extra werk en de toegenomen werklast.
Praktijkopvolging
Elke vier jaar onderzoekt de NZa de kosten van de huisartsenzorg. Op basis hiervan worden de tarieven opnieuw vastgesteld. Tussen dit onderzoek en het aanpassen van de tarieven zit drie jaar. Zo is het laatste kostenonderzoek gehouden over het boekjaar 2015; in juli 2017 zijn de cijfers gepubliceerd; de consequenties hiervan zijn pas vanaf 2018 in het huisartsentarief verdisconteerd. De nieuwe tarieven worden níét met terugwerkende kracht gecompenseerd. Bovendien gaat het kostenonderzoek uit van een vast norminkomen voor alle dagzorg. Er is geen extra beloning voor extra werklast, werkuren en verantwoordelijkheden, omdat de NZa uitgaat van een werkweek van maximaal 40 uur, ongeacht hoeveel uur er werkelijk gewerkt is. Dit is één van de redenen waarom het moeilijk is om praktijkopvolgers te vinden.
Juiste zorg
Een reële investering in de basishuisartsenzorg conform de bestuurlijke akkoorden is alleszins terecht omdat de huisarts meer taken heeft gekregen. Zo’n investering is ook in het belang van zorginkopers en beleidsmakers die – conform het VWSprogramma ‘De Juiste Zorg op de Juiste Plek’ – de zorg doelmatiger willen maken. Huisartsen spelen in dit programma een belangrijke rol. De huidige toename van hun werklast komt deels ook door het verplaatsen van zorg vanuit de tweede lijn. Door het aantal ziekenhuisbedden en ggz-bedden te verminderen en de ligduur te beperken, is de werklast van de huisarts toegenomen. Steeds meer stabiele patiënten worden nu voor poliklinische followup terugverwezen naar de huisarts. De precieze omvang van deze substitutie is moeilijk in kaart te brengen. Maar het is evident dat de groeiende kloof tussen de begrote huisartsenkosten en de productiegroei op langere termijn niet houdbaar is. Bovendien is – volgens de VWS-jaarverslagen – het kader van de medisch-specialistische zorg in 2015-2018 met 1668,6 miljoen euro overschreden.1-4 Dus terwijl het beleid erop is gericht om zorg van de tweede naar de eerste lijn te verplaatsen, gaat de tweede lijn met ruime cijfers over haar begroting heen en wordt het voor de eerste lijn beschikbare geld niet uitgegeven. Om de transitie naar doelmatige eerstelijnszorg te stimuleren en waarnemers aan te moedigen om de stap naar praktijkhouderschap te zetten, is het belangrijk dat de beschikbare budgettaire ruimte beter wordt benut.
Onderhandelingspositie
Het is ook aan de huisartsen zelf om de beschikbare middelen naar zich toe te trekken. Daarvoor zijn nodig: kennis van de kostprijs en een gelijkwaardige onderhandelingspositie bij de jaarlijkse contractbesprekingen met de zorgverzekeraars. Aan beide ontbreekt het nu. Het nieuwe hoofdlijnenakkoord 2019-2022 biedt een helder overzicht van afgesproken taken en investeringsafspraken. Zolang er in het hoofdlijnenakkoord geen productieafspraken staan over met name de basiszorg, zijn er ook niet veel mogelijkheden om concrete consequenties te verbinden aan een sterke productiestijging (zie kader 3). Productieafspraken zouden dus een explicietere plaats moeten krijgen in de onderhandelingen voor een bestuurlijk akkoord. Professionalisering van regionale huisartsenorganisaties, inclusief kennis van kostprijzen, is van belang om de afspraken in het hoofdlijnenakkoord te verwezenlijken. Er zijn gelden voor organisatie & infrastructuur (O&I) beschikbaar gesteld om lokale en regionale huisartsenorganisaties te helpen ontwikkelen. Het is nu aan de huisartsen om te laten zien waarom, hoe en wanneer een (re)organisatie noodzakelijk is en welke middelen daarvoor nodig zijn. Huisartsenorganisaties met een sterke en professionele organisatie hebben meer kans om door constructief onderhandelen het beschikbare budget zinvol te besteden.
Kaders
1. Macrocijfers
Van 2015 tot en met 2018 stegen de uitgaven aan huisartsenzorg (HAZ) en multidisciplinaire zorg (MDZ) gezamenlijk van 3057 miljoen euro naar 3473 miljoen euro (+13,6%) zie tabel 1. Uit de suppletoire VWSbegroting blijkt dat over deze vier jaar 217 miljoen euro is toegevoegd aan de begroting voor loon- en prijsbijstelling (indexering). Dat betekent dat slechts 48 procent van de groei van de huisartsenzorg nettogroei is, de rest is compensatie voor hogere lonen en prijzen. Voor HAZ alleen is de groei in vier jaar geen 11 procent maar netto 4,32 procent. De netto totale groei was 1,88 procent per jaar.

Echter, in de beide bestuurlijke akkoorden is afgesproken dat er ruimte is voor een nettogroei van 2,5 procent. Opvallend is ook de overschrijding van MDZ die is gecompenseerd door een substantiële onderschrijding van HAZ, zie ook tabel 1 (op blz. 30). En dat terwijl de MDZ-groei ook ten goede komt aan andere disciplines. Er is 467,6 miljoen euro bespaard op basiszorg (HAZ) en 338,8 miljoen euro meer uitgegeven in de ketenzorg (MDZ).5 Voor beide kaders samen is in de afgelopen vier jaar 128,8 miljoen euro minder uitgegeven dan beschikbaar was
2. Productiegroei
We hebben de toename van het aantal patiëntcontacten berekend op basis van de Vektismonitor kostenontwikkeling over 2014 t/m 2018 (zie tabel 2) .6-9 Het toegenomen aantal contacten in de ketenzorg verklaart ook de grote kostengroei in MDZ en dus de overschrijding.
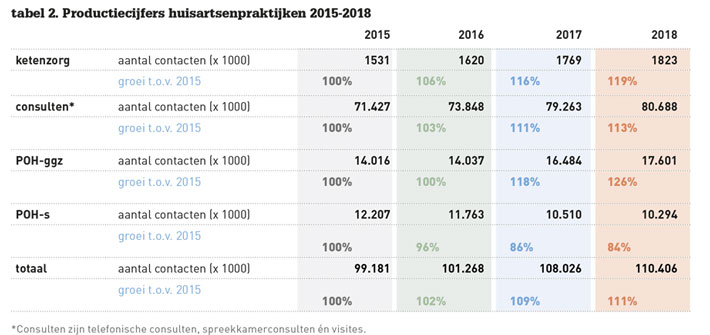
Huisartsen zijn meer ketenzorg gaan leveren dan was begroot. Het aantal consulten – dat verreweg het grootste deel uitmaakt van het aantal contacten – groeide met 13 procent. Het aantal contacten met de POH-ggz groeide met 26 procent terwijl het aantal contacten bij de POHs (somatiek) met 16 procent daalde.
3. Onderhandelingen en transparantie
Een belangrijke voorwaarde voor constructieve onderhandelingen is de beschikbaarheid van betrouwbare gegevens. Wij hebben in dit artikel de gegevens van afgelopen jaren gebaseerd op niet-openbare Vektisgegevens. Voor de toekomst moeten alle onderhandelaars over actuele gegevens kunnen beschikken. Wij sluiten ons daarom aan bij de oproep van de LHV en InEen aan het adres van de NZa om de Monitor Contract-afspraken uit te breiden met duidelijke cijfers inclusief een subanalyse per regio. De belangrijke thema’s waarop dit van toepassing moet zijn, staan in het bestuurlijk akkoord en in de genoemde LHV/InEen-brief.
Voetnoten
1. Ministerie VWS. Jaarverslag van het ministerie van Volksgezondheid, welzijn en sport (XVI) 2015. 2016.
2. Ministerie VWS. Jaarverslag van het ministerie van Volksgezondheid, welzijn en sport (XVI) 2016. 2017.
3. Ministerie VWS. Jaarverslag van het ministerie van Volksgezondheid, welzijn en sport (XVI) 2017. 2018.
4. Ministerie VWS. Jaarverslag van het ministerie van Volksgezondheid, welzijn en sport (XVI) 2018. 2019.
5. Maes A. Stringente sturing basiszorgtarief huisarts biedt beperkte financiele ruimte. Zorgenstelsel.nl. [Online] 24 Oktober 2018. http://zorgenstelsel.nl/stringente-sturing-basiszorgtarief-huisarts-biedt-beperkte-financiele-ruimte/.
6. Vektis. Monitor kostenontwikkeling huisartsenzorg 2015 Q4. 2016.
7. Vektis. Monitor kostenontwikkeling huisartsenzorg 2016 Q4. 2017.
8. Vektis. Monitor kostenontwikkeling huisartsenzorg 2017 Q4. 2018.
9. Vektis. Monitor kostenontwikkeling huisartsenzorg 2018 Q4. 2019.
Auteurs
Erik Verschuren huisarts en master gezondheidseconomie
Anton Maes voormalig huisarts
Contact
huisarts.erik.verschuren@gmail.com
cc: redactie@medischcontact.nl

















