Financieringsstructuur huisartsen deugt niet
Plaats een reactieKOSTEN & BATEN
De nieuwe financieringsstructuur voor huisartsen rammelt aan alle kanten. Er is te weinig geld om de beloofde groeiruimte waar te maken. En dokters worden ten onrechte verantwoordelijk gesteld voor budgetoverschrijdingen.
Verzet moet landelijk karakter krijgen
In het onderhandelaarsresultaat voor de eerste lijn, juli 2013, tussen huisartsen, verzekeraars en overheid is afgesproken dat het huisartsenbudget tot en met 2017 per jaar 2,5 procent mag groeien.1 Een deel daarvan moet worden besteed aan het overhevelen van zorg naar de eerste lijn – substitutie – zoals ggz, ouderenzorg en gehandicaptenzorg. Kijkend echter naar de reguliere kosten van huisartsenzorg, dan is de conclusie dat sinds de Zorgverzekeringswet (Zvw) bestaat (2006), die kosten gemiddeld al 3,1 procent per jaar stijgen (zie tabel 1).Oftewel, de genoemde groeiruimte bestaat feitelijk niet.
Deze kostengroei wordt niet veroorzaakt door een te snel stijgend consulttarief (zie tabel 2). Die blijft zelfs achter bij elke standaardindexering. In de basiszorg van de huisarts is dus amper sprake van een volumeprikkel. De grootste kostenstijging wordt veroorzaakt in de groep van de bijzondere betalingen, met name het domein van de vrijwillig te leveren aanvullende zorg. De kosten van de bijzondere betalingen zijn met name de kosten van sinds het begin van deze eeuw al uitgevoerde zorgsubstitutie (modernisering en innovatie).
3-segmentenmodel
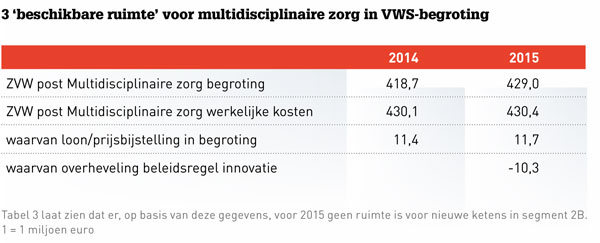
Per 2015 kent de huisartsenzorg een nieuwe vorm van bekostiging.3 Binnen dit 3-segmentenmodel wordt ongeveer 75 procent van het VWS-budget toegerekend aan de brede basisvoorziening huisartsenzorg. Voor multidisciplinaire zorg (S2-segment) is 15 procent beschikbaar. Deze budgetverdeling wordt gelegitimeerd op basis van het NZa-kostenonderzoek van de praktijkjaren 2009 en 2010.4 De werkelijke kosten van het S2-segment liggen in 2014 al hoger dan de budgetruimte (Miljoenennota, tabel 3). De conclusie is dan ook dat voor uitbreiding van GEZ (geïntegreerde eerstelijnszorg) en ketens – genoemd worden: astma, ouderenzorg, dementie – geen budget beschikbaar is. Zelfs de verwachte stijgende prevalentie binnen bestaande ketens – diabetes, COPD, cardiovasculair – kan niet uit dit budget worden betaald.
In de nieuwe bekostiging is ook een S3-segment beschikbaar met 10 procent van het budget. Dit is het segment van de prestatiebekostiging. Het regeerakkoord ‘Bruggen Slaan’ uit 2012 bevat een pleidooi om in de gehele zorg volumeprikkels af te schaffen en prestatiebekostiging in te voeren.5 Het zijn, met de kennis van nu, de verzekeraars die bepalen wat deze prestaties in S3 zijn en wat hier bonus/malus voor wordt betaald. Het budget van S3 (193 mln euro) wordt overigens vrijwel geheel gevuld met geld dat in 2014 nog regulier huisartsengeld was. Met herallocatie (‘reframing’) krijgt bestaand geld binnen de nieuwe bekostiging een andere naam, met een nieuwe prestatie-indicator binnen een nieuw segment.
Zorgaanbieder verantwoordelijk
Een ander aspect van het onderhandelaarsresultaat is de kans dat bij overschrijding van de kaders van de segmenten het macrobeheersinstrument wordt ingezet. Dit kan ertoe leiden dat overschrijdingen moeten worden terugbetaald aan de staatskas: via een tariefmaatregel of een generieke korting. Niet de specifieke overschrijder moet dan terugbetalen, maar alle huisartsen en alle zorggroepen.
Een extra risico is de factor tijd. Zorgaanbieders moeten nu besluiten nemen over het zorgaanbod 2015, maar de overschrijdingen zijn pas op zijn vroegst over ruim een jaar bekend. Opmerkelijk is verder dat in financiële zin noch de zorginkoper, noch de overheid, noch de zorgvrager, maar juist de zorgaanbieder verantwoordelijk wordt gehouden voor de meerkosten van geleverde zorg.6 Zie hier onze gereguleerde zorgmarkt anno 2015.
Geen onderhandelingspositie
Overheid, toezichthouders en verzekeraars kennen deze cijfers natuurlijk ook. De gevonden ‘oplossing’ is de insteek de zorg selectiever en meer voorwaardelijk in te kopen met indicatoren gekoppeld aan uitkomstbekostiging. En het gaan werken met ketenintegratie, met regiobudgetten en populatiebekostiging.7 Motto: meer en betere zorg voor minder kostenstijging. Tot de laatste marktscan dit jaar heeft de NZa elk jaar gesteld dat de inkoopmacht van de verzekeraar vergroot moet worden en dat onderhandelen met zorgaanbieders niet verplicht is.8 En verbiedt toezichthouder ACM , met steun van VWS, onder dreiging van een dwangsom bestuurders van de huisartsvereniging om prijsafspraken met verzekeraars te maken.9 Zo worden met een verbod op onderhandelingen wel de macrokosten beheerd, maar worden niet de schaduwzijden van dit overheidsbeleid belicht. Een beleid dat ook duidelijk laat zien dat budgettering (overheid), contractering (verzekeraars) en toezicht (overheid) het gelijke belang van kostenbeheersing dient.
Verzet
Een van de schaduwzijden is de door het extra werk oplopende (nog veilige?) werktijd van de praktijkhoudende huisarts.10-13 Daarnaast telt zwaar het gebrek aan inbreng over de voorwaarden in de contracten, bijvoorbeeld over de inzet van noodzakelijke ondersteuning. Voor zorg waarvoor de huisarts verantwoordelijk wordt gesteld en tuchtrechtelijk aansprakelijk is, is inspraak nodig in de randvoorwaarden waaronder deze zorg moet worden geleverd.
Al met al wordt het rendement van de praktijken bij inzet van premiegeld, terecht, door de overheid gecontroleerd en beheerd, maar ligt het risico van het verrichten van extra werk ten onrechte bij de aanbieder.14 Dat een dergelijke opstelling nu verzet oproept bij de contractering, is dan ook logische.15-17 Gezien de systeemproblematiek bij deze budgettering en contractering, die aan conflicten tussen huisartsen en verzekeraars ten grondslag ligt, zal het verzet een landelijk karakter moeten krijgen.
Anton Maes, huisarts, Dieren
Geen belangenverstrengeling gemeld
contact:
cc: redactie@medischcontact.nl
Lees ook:
- Huisartsen weigeren contract zorgverzekeraars (11 dec 2014)
- Huisartsen maken zich zorgen over contractering (6 november 2014)
- Financiering huisartsenzorg bijna rond (5 juni 2014)
- Protest huisartsen tegen vergoeding spiraaltje (11 november 2014)
Voetnoten
[1] Onderhandelaarsresultaat, http://www.rijksoverheid.nl/documenten-en-publicaties/rapporten/2013/07/16/onderhandelaarsresultaat-eerste-lijn-2014-tot-en-met-2017.html
[2] CVZ, zorgcijfersdatabank, http://www.zorgcijfersdatabank.nl/Default.asp
[3] NZa, 3 segmentenmodel, http://www.nza.nl/zorgonderwerpen/zorgonderwerpen/huisartsenzorg/nieuws/NZa-adviseert-minister-over-nieuwe-bekostiging-huisartsenzorg/
[4] NZa, http://www.nza.nl/publicaties/nieuws/NZa-publiceert-eindrapport-kostenonderzoek-huisartsen/, 19.09.2012
[5] Regeerakkoord, http://www.rijksoverheid.nl/regering/regeerakkoord/zorg-dichtbij
[6] Anton Maes, http://www.antonmaes.nl/2014/03/het-aantal-contacten-basiszorg-tussen.html
[7] VWS en populatiebekostiging, http://www.rijksoverheid.nl/documenten-en-publicaties/kamerstukken/2013/04/23/kamerbrief-over-proeftuinen-en-pilots-betere-zorg-met-minder-kosten.html
[8] NZa, http://www.nza.nl/zorgonderwerpen/zorgonderwerpen/fysiotherapie/nieuws/Inkoopmacht-verzekeraar-geeft-consument-de-sterkste-troef/
[9] ACM, toezeggingsbesluit, https://www.acm.nl/nl/publicaties/publicatie/10927/Toezeggingsbesluit-Landelijke-Huisartsen-Vereniging/
[10] Anton Maes, http://www.antonmaes.nl/2014/05/de-arbeidstijd-is-te-beinvloeden.html
[11] LHV, https://m.lhv.nl/actueel/nieuws/lhv-pleit-voor-versnelde-praktijkverkleining-voor-betere-zorg



- Er zijn nog geen reacties















