Een onrijp instrument
Plaats een reactieSterftecijfer niet geschikt als maat voor ziekenhuiskwaliteit
De vakgroep Heelkunde van Medisch Spectrum Twente analyseerde de mortaliteitscijfers in vier diagnosegroepen. Dat leidde tot de conclusie dat de Nederlandse Hospital Standardized Mortality Rate in haar huidige opzet geen betrouwbare maat is voor de kwaliteit van de zorg.
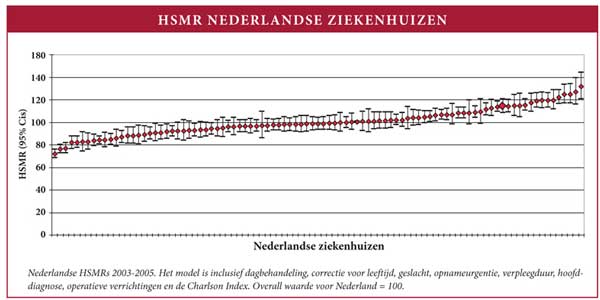
Het monitoren en vergelijken van uitkomsten van zorg is van groot belang om de kwaliteit van de geleverde zorg te optimaliseren.1 De Hospital Standardized Mortality Ratio (HSMR) (zie figuur 1) is in potentie de ultieme uitkomstmaat om de kwaliteit en/of veiligheid van zorg van een ziekenhuis aan af te lezen. Vooral ziekenhuizen rechts in de figuur, met een relatieve 'oversterfte', zullen hun zorgprocessen zorgvuldig tegen het daglicht moeten houden: de kwaliteit van de geleverde zorg zou daar immers in het geding kunnen zijn.
De Inspectie voor de Gezondheidszorg overweegt de HSMR in te voeren als één van de kwaliteitsindicatoren. Echter, de validiteit van de Nederlandse HSMR staat nog ter discussie. Met de validiteit van een indicator wordt bedoeld dat er wetenschappelijk bewijs is dat de indicator voldoende discriminerend vermogen heeft om het kaf van het koren te scheiden. Onze bijdrage aan de discussie over de Nederlandse HSMR richt zich op deze validiteit. Met andere woorden: welke van de twee kampen in de validiteitdiscussie heeft de werkvloer aan haar zijde?2 3
De vakgroep Heelkunde draagt met vier belangrijke diagnosegroepen uit het Clinical Classification System, te weten colonkanker, galblaas-galwegpathologie, heupfracturen en aneurysmata, voor een significant deel bij aan de HSMR van Medisch Spectrum Twente (MST). In deze vier diagnosegroepen vindt 9 procent van onze ziekenhuissterfte plaats ofwel 174 doden in 3 jaar.
Om te beoordelen of de Nederlandse HSMR in de periode 2003-2006, waarin MST rechts van het gemiddelde is terug te vinden, in haar huidige opzet inderdaad een adequate weergave is van de door ons geleverde zorgkwaliteit in deze periode hebben wij de sterfte in de vier heelkundige diagnosegroepen in detail getoetst aan de klinische feiten weergegeven in de patiëntendossiers. De volledigheid en juistheid van de landelijke medische registratie (LMR) voor deze vier diagnosegroepen is gecontroleerd aan de hand van de patiëntendossiers en onze necrologie-, OK-, trauma- en vaatregistratie. Deze analyses hebben we gebruikt voor een meer algemene methodologische beschouwing van de opzet van de HSMR in Nederland.
Fouten in de administratie
De administratieve foutenmarge van de LMR is gedefinieerd als het percentage medisch gezien onjuiste typeringen van de hoofddiagnose en de urgentiegraad bij opname in de LMR-gegevensbank op basis van de informatie uit de ontslagbrief. Deze foutenmarge is steekproefsgewijs - 50 dossiers per diagnosegroep - in ons ziekenhuis gecontroleerd. Het aantal fout gecodeerde diagnoses in de LMR-gegevensbank was relatief laag (3 tot 8%) en vertoonde geen systematische bias. De consequentie hiervan was dat op basis van registratieproblemen alléén onze HSMR-score niet ‘juist’ of ‘onjuist’ kon zijn.
Colonkanker
Voor de colonchirurgie vanwege colonkanker was de ziekenhuismortaliteit in de electief behandelde groep 1,5 procent en in de niet-electief behandelde groep 8,3 procent. Dit is in overeenstemming met de literatuur waarin mortaliteit na een electieve respectievelijk een acute colonresectie wordt gerapporteerd omstreeks 4 respectievelijk 11 procent.4-6 Naadlekkage, een duidelijk aan de chirurgische techniek gerelateerd fenomeen, was slechts in 0,7 procent (3 van de 454 patiënten) van de electief geopereerde groep en in slechts 1,3 procent (4/302) van de niet-electief geopereerde groep de doodsoorzaak.
Toch stelt de Nederlandse HSMR-analyse dat er in MST sprake is van een ‘oversterfte’ van 16 patiënten; in plaats van de voorspelde 25 patiënten overlijden er 41. Van die 41 hadden er vier geen colonkanker, en waren van één patiënt geen gegevens beschikbaar. Van de overige 36 overleden patiënten werden er 21 opgenomen met een zodanig gemetastaseerd ziektebeeld dat curatie uitgesloten was; vier patiënten uit deze laatste groep waren opgenomen voor terminale zorg.
Er blijven dan 15 patiënten over; onder hen waren 10 acute opnames bij wie de interventie niet a priori een palliatief oogmerk had.
Waar zit nu de oversterfte? In de onvoldoende kwaliteit van de geleverde zorg, of in het accepteren van patiënten met een hoog risicoprofiel, of in het aanbieden van intramurale terminale zorg, of wellicht in de hogere incidentie van colonkanker in een gevorderd stadium in de regio Twente?
Galblaas- en galwegpathologie
Van de patiënten die door ons zijn behandelend voor geïsoleerde chronische galblaaspathologie, was de ziekenhuismortaliteit 0,18 procent (95%, betrouwbaarheidsinterval: 0,02-0,65%). In vergelijking met een recente Zweedse rapportage die een 90-dagen-mortaliteit van 1,01 procent (95%, grenzen: 0,87-1,16) rapporteerde, is de mortaliteit in ons ziekenhuis bij geïsoleerde galblaas- of galwegpathologie laag.7 Toch stelt de Nederlandse HSMR-analyse ook in deze diagnosegroep dat er in MST sprake is van ‘oversterfte’. Echter slechts 79 procent (15/19) van de overleden patiënten in deze groep was daadwerkelijk behandeld door een chirurg.
Van de 15 behandelde patiënten zijn er vijf overleden na een electieve interventie en 10 na een acute interventie. Abstineren, bijvoorbeeld na een electieve palliatieve operatie vanwege een maligniteit waarvan de galblaasresectie een onderdeel was, of irreversibel multi-orgaanfalen veroorzaakt door bij presentatie al aanwezige gallige peritonitis, was bij 87 procent (13/15) de oorzaak van het overlijden. Het is duidelijk dat de mortaliteit in deze diagnosegroep sterk wordt bepaald door een kleine groep patiënten met veel pathologie waaronder aandoeningen aan de galblaas/galwegen. Het niet-behandelen van deze risicovolle patiënten zal ongetwijfeld gunstig zijn voor onze HSMR, maar of dit dan ook geldt voor de kwaliteit van onze zorg, is zeer de vraag.
Heupfracturen
De ziekenhuismortaliteit na een interventie in verband met een heupfractuur was 5,9 procent (48/820). Van de overleden patiënten was 69 procent tachtig jaar of ouder en werd 89 procent geclassificeerd als ASA 3 of hoger. Dat betekent dat er naast de heupfractuur en de hoge leeftijd ook sprake was van een niet-stabiele systeemziekte. Mogelijk zou een of enkele dagen postoperatieve medium care-bewaking en zonodig snelle adequate interventie kunnen bijdragen aan een verdere daling van de ziekenhuismortaliteit bij deze fragiele patiëntengroep met een wankel cardio-pulmonaal evenwicht. Van de overleden patiënten had 16 procent überhaupt geen interventie ondergaan.
Redenen daarvoor waren dat de patiënt dit weigerde of dat de algemene conditie dit niet toeliet. Zoals te verwachten, was de mortaliteit in deze groep patiënten zeer hoog. Dat ons ziekenhuis deze patiënten op sociale gronden opneemt, draagt dus in belangrijke mate bij aan de mortaliteit van deze diagnosegroep. In de HSMR-benadering wordt hiervoor niet gecorrigeerd. Opvallend was dat de hoge mortaliteit in de diagnosegroep heupfractuur vooral werd bepaald door de uitkomsten in het jaar 2003. Ook de opnameduur was in 2003 duidelijk langer dan in de andere twee onderzochte jaren. De verklaring is dat in 2003 twee grote verpleeghuizen in Enschede verbouwden waardoor de opnamecapaciteit voor reactivering sterk was gereduceerd. Ons ziekenhuis was niet toegerust om hoogbejaarden langdurig te reactiveren.
Aneurysmata
In de periode 2003-2005 werden in MST 228 interventies verricht in verband met een infrarenaal aneurysma aorta abdominalis (AAA). De electieve, symptomatische en geruptureerde infrarenale AAA- ziekenhuismortaliteit na interventie was respectievelijk 3,2 procent (5/155), 4,0 procent (1/25) en 33,3 procent (16/48). De Nederlandse HSMR-analyse stelt echter dat in deze periode in MST 47 patiënten zijn overleden uit een groep van 390 patiënten die waren opgenomen voor aneurysmata van de aorta of van perifere en viscerale arteriën en die als hoofdbehandelaar een chirurg hadden. Van de 47 overleden patiënten hadden 26 een AAA waarvan 22 infrarenaal gelokaliseerd.
De overige overleden patiënten vormden een zeer heterogene groep van merendeels zeldzame codes en restcodes. Onze uitkomsten tonen een groot verschil in mortaliteit bij een acuut symptomatisch AAA en een acuut geruptureerd AAA. Dit onderscheid kan de Nederlandse HSMR niet maken. In twee Nederlandse overzichtstudies was de mortaliteit voor het electieve, respectievelijk acute AAA 7,3 procent (95%, grenzen: 6,2-8,2) en 41 procent (95%, grenzen: 40-42).8 9 Ten opzichte van deze uitkomsten zijn de MST-resultaten van de behandeling van het infrarenaal AAA goed.
HSMR onder de loep
Onze analyse van de HSMR levert enkele relevante inzichten op. Ten eerste blijken de diagnosegroepen bijzonder divers te zijn. Vijftien van de 50 voor de Nederlandse HSMR gehanteerde diagnosegroepen zijn restgroepen zoals ‘secundaire maligniteiten’, ‘overige aandoeningen van de lage luchtwegen’, ‘niet nader gespecificeerde tumoren’, of ‘diabetes met complicaties’. Het gaat hier in MST om 35 procent van de voor de Nederlandse HSMR meegerekende opnames, waarbij de meest uiteenlopende patiënten steeds onder één noemer worden geclusterd.
Maar ook binnen de overige 35 diagnosegroepen is de heterogeniteit groot. Een diagnosegroep ‘galblaas-galwegpathologie ‘ of ‘aneurysmata’ lijkt misschien eenduidig, maar patiënten die in ziekenhuizen overlijden, zijn vaak complexe patiënten met multimorbiditeit, bij wie de uiteindelijke keuze voor een hoofddiagnose bijna willekeurig is. Voor colonkanker, galblaas- en galwegpathologie en aneurysmata is de basis voor de opbouw van de HSMR slechts in respectievelijk 80, 79 en 47 procent gebaseerd op een enigszins homogene patiëntengroep. Voor dergelijke uiteenlopende categorieën patiënten is een risicocorrectie die zich beperkt tot de factoren leeftijd, ligduur, geslacht en urgentie van opname een versimpeling die het vergelijken van sterfte tussen ziekenhuizen onbetrouwbaar maakt. In Engeland, de VS en Canada worden meer variabelen gebruikt voor het vaststellen van de HSMR. De Nederlandse HSMR excludeert geen patiënten met infauste prognoses of opnames zonder curatieve intentie. Sterfte is bij deze patiënten bijna onvermijdelijk en zodoende ook per definitie een ongewenste uitkomst te noemen.
Betekenisloos
Ook bij analyses in andere Nederlandse ziekenhuizen blijkt dat de door de HSMR voorspelde aantallen overleden patiënten op diagnosegroepniveau betekenisloos zijn. Uit de Nederlandse HSMR-gegevens blijkt dat hartcentra in vergelijking tot algemene ziekenhuizen zonder uitzondering benedengemiddeld presteren voor de diagnosegroepen coronaire atherosclerose en hartklepaandoeningen. Het is niet aannemelijk dat deze centra het allemaal slecht doen.
Waarschijnlijker is dat de Nederlandse HSMR niet afdoende corrigeert voor de patiëntenmix bij deze ziekenhuizen. Binnen de door ons onderzochte diagnosegroepen blijkt dat er voor het verschil tussen voorspelde en daadwerkelijke sterfte meestal eenvoudiger verklaringen te vinden zijn dan een eventueel verschil in geleverde kwaliteit van zorg.
Uit statistische toetsen blijkt dat de voorspellende waarde van de HSMR erg hoog is. Wij achten deze claim echter methodologisch onjuist. Het voorspellen van de sterftekans wordt getoetst op de gehele ziekenhuispopulatie. Deze is dermate heterogeen dat zelfs met een miniem aantal variabelen - leeftijd, acuutheid van opname, grove diagnosecategorie - een behoorlijke voorspelling van de sterfte kan worden gerealiseerd. Dat dit vervolgens de HSMR geschikt zou maken als maat voor kwaliteit van de geleverde zorg, is een onterechte conclusie. Dat de voorspellende waarde van ziekenhuissterfte door een beperkt aantal variabelen hoog is, dat de ziekenhuissterfte een maat is voor de kwaliteit van zorg en dat de kwaliteit van zorg bij een hogere kans op ziekenhuissterfte dus in het geding zou zijn, is een drogredenering.
Onze analyse in vier relevante diagnosegroepen toont aan dat ziekenhuissterfte en kwaliteit van zorg niet een-op-een kunnen worden vertaald. De in de Nederlandse HSMR gebruikte diagnosegroepen zijn intern te heterogeen en de gebruikte variabelen voor risicocorrectie te beperkt om een valide maat te genereren. Het is niet aannemelijk te maken dat de verschillen tussen ziekenhuizen uitsluitend samenhangen met verschillen in geleverde kwaliteit. Vanzelfsprekend spelen deze verschillen ook een rol, maar de verschillen in patiëntenmix dragen veel meer bij. Hiervoor wordt in de Nederlandse HSMR onvoldoende gecorrigeerd. De Nederlandse HSMR is nog niet geschikt voor het vergelijken van de prestaties van ziekenhuizen. Er zijn veel betere initiatieven op de markt, zoals de NICE-registratie op de intensive care, de VOKS-registraties, de landelijke heelkunde complicatieregistratie, de colorectale audit enzovoort. Al deze uitkomsten van zorgregistratie hebben gemeen dat zij rekening houden met erkende risicofactoren dan wel met de patiëntenmix, die van invloed zijn op de uitkomst van zorg.
Verwarring
De conclusie van onze analyse luidt dat de validiteit van de HSMR inderdaad tekortschiet. Het openbaar maken van de huidige HSMR kan dan ook alleen tot verwarring leiden. De ontwikkeling naar meer transparantie is hier niet bij gebaat. Ook voor de interne analyse van sterfte is de HSMR niet bruikbaar: zowel ‘goede’ als ‘slechte’ groepen blijken deze labels onterecht te ontvangen. Alleen voor het volgen van trends in de tijd is de HSMR mogelijk een bruikbaar instrument. Voor dergelijke analyses is het volgen van de niet-gecorrigeerde mortaliteit op ziekenhuis- of diagnoseniveau echter veel eenvoudiger en nauwelijks minder effectief.
dr. R.H. Geelkerken, vaatchirurg, Medisch Spectrum Twente, Enschede
dr. W.J.B. Mastboom, oncologisch chirurg, Medisch Spectrum Twente, Enschede
B.P. Bertelink, chirurg-traumatoloog, Medisch Spectrum Twente, Enschede
dr. J. van der Palen, epidemioloog, Medisch Spectrum Twente, Enschede
dr. M. Berg, arts, partner Plexus Medical Group, Amsterdam
prof. dr. J.H. Kingma, voorzitter raad van bestuur Medisch Spectrum Twente, Enschede en hoogleraar klinische cardiovasculaire farmacologie, Universitair Medisch Centrum Groningen
Correspondentieadres: r.geelkerken@ziekenhuis-mst.nl;
c.c.: redactie@medischcontact.nl
Beeld: ANP
Geen belangenverstrengeling gemeld.
SAMENVATTING
- Om te beoordelen of de Nederlandse HSMR een goede maat is van de ziekenhuiskwaliteit hebben wij de bijdrage van de afdeling Heelkunde aan de HSMR van Medisch Spectrum Twente getoetst aan de klinische feiten.
- De uitkomsten in MST van de vier relevante diagnosegroepen, gespiegeld aan de landelijke en internationale literatuur, zijn goed. Dit in tegenstelling tot de Nederlandse HSMR-vergelijking.
- De meerderheid van de diagnosegroepen waaruit de Nederlandse HSMR wordt opgebouwd, is intern zeer heterogeen.
- De begripsvaliditeit van de HSMR is laag; de HSMR kan niet worden beschouwd als een maat voor de geleverde kwaliteit van een ziekenhuis.
- De Nederlandse HSMR is in haar huidige opzet niet geschikt voor een adequate vergelijking van de uitkomsten van zorg van ziekenhuizen.
PDF van dit artikel
Schematische overzichten van zorguitkomsten voor patiënten in vier diagnosegroepen.
Literatuurlijst
1. Brauw LM de. Openheid om te prikkelen. Medisch Contact 2007; 40: 1648-9.
2. Voort P van de, Jonge E de. Sterfte als maat voor de kwaliteit. Medisch Contact 2007; 62: 1766-7.
3. Kool RB, van der Veen A, Westert GP. Sterftemaat als valide instrument. Medisch Contact 2007; 62: 2090-1.
4. Ascanelli S, Navarra G, Tonini G, Feo C, Zerbinati A, Pozza E, et al. Early and late outcome after surgery for colorectal cancer: elective versus emergency surgery. Tumori. 2003; 89: 36-41.
5. Riedl S, Wiebelt H, Bergmann U, Hermanek P Jr. Postoperative complications and fatalities in surgical therapy of colon carcinoma. Results of the German multicenter study by the Colorectal Carcinoma Study Group. Chirurg. 1995; 66: 597-606.
6. Hsu TC. Comparison of one-stage resection and anastomosis of acute complete obstruction of the left and right colon. Am J Surg. 2005; 189: 384-7.
7. Rosenmuller M, Haapamaki MM, Nordin P, Stenlund H, Nilsson E. Cholecystectomy in Sweden 2000-2003: a nationwide study on procedure, patient characteristics and mortality. BMC Gastroenterol. 2007; Epub ahead of print.
8. Akkersdijk GJ, Prinssen M, Blankensteijn JD. The impact of endovascular treatment on in-hospital mortality following non-ruptured AAA repair over a decade: a population based study of 16,446 patients. Eur J Vasc Endovasc Surg. 2004; 28: 41-6.
9. Visser P, Akkersdijk GJ, Blankensteijn JD. In-hospital operative mortality of ruptured abdominal aortic aneurysm: a population-based analysis of 5593 patients in The Netherlands over a 10-year period. Eur J Vasc Endovasc Surg. 2005; 30: 359-64.
- Er zijn nog geen reacties















