Directe verwijzing naar medische psychologie loont
Korte interventie verbetert psychisch, sociaal en beroepsmatig functioneren
1 reactie
Somatisatie en psychische klachten kunnen medische behandeling flink bemoeilijken. De specialist heeft hiervoor expertise binnen handbereik via de afdeling Medische Psychologie, maar de huisarts niet. In Friesland probeerden ze daarom uit wat er zou gebeuren als ook de huisarts rechtstreeks kan verwijzen naar medische psychologie in het ziekenhuis.
Psychische factoren spelen een grote rol bij hardnekkige lichamelijke gezondheidsproblemen. Angsten, stress of stemmingsproblemen kunnen lichamelijke klachten geven of een aanwezige aandoening uitvergroten. Andersom kunnen angst, stress en stemmingsproblemen zich voordoen in reactie op ziekte.
De medische uitkomst verbetert als aanverwante psychische klachten en gedragsmatige belemmeringen doelgericht worden behandeld met kortdurende psychotherapie. Het vakgebied medische psychologie behoort dan ook tot de reguliere ziekenhuiszorg. In de vakgroepen medische psychologie zijn klinisch psychologen, klinisch neuropsychologen (beide BIG-specialismen) en gezondheidszorgpsychologen verenigd, die specifieke deskundigheid hebben over somatische aandoeningen en de gevolgen daarvan. Medisch-psychologische zorg is zeer kosteneffectief. Na een gerichte (ziekte)angstbehandeling kunnen onnodige onderzoeken ter geruststelling immers achterwege blijven, of doen zich minder somatische exacerbaties voor.
Medisch specialisten werken nauw samen met de vakgroepen medische psychologie. Huisartsen hebben deze mogelijkheid niet. Zij zijn bij (vermoeden van) complexe samenhang tussen lichamelijke en psychische stoornissen voor specialistische zorg aangewezen op de reguliere ggz. Voor de patiënt is dat verre van ideaal. Die heeft veel weerstand tegen een verwijzing naar de ggz; hij is toch immers niet ‘gek’.
U-bocht
In de praktijk wordt daarom regelmatig een U-bocht naar medische psychologie gecreëerd: de huisarts verwijst naar een medisch specialist met de vraag om te verwijzen naar medische psychologie. Groot nadeel daarvan is dat onnodig beroep wordt gedaan op de medisch specialist. Bovendien kunnen diverse scenario’s (van somatische toevalsbevinding tot verwachtingen bij de patiënt) alsnog uitmonden in een medisch-technisch vervolg. Op die manier kan deze U-bocht medicalisering in de hand werken, en de neiging tot somatisering bij de patiënt zelfs versterken. Ook medisch specialisten zijn niet blij met deze ‘doorgeeffunctie’.
Pilot
In Zuidwest-Friesland hebben de huisartsen, het Antonius Ziekenhuis, De Friesland Zorgverzekeraar en VGZ de samenwerking gezocht om rechtstreekse verwijzing door de huisarts naar medische psychologie in het ziekenhuis mogelijk te maken, en deze te toetsen op bruikbaarheid en effectiviteit. In de periode 2011 tot 2016 konden huisartsen in het verzorgingsgebied van het Antonius Ziekenhuis patiënten met complexe comorbide somatische en psychologische problematiek verwijzen naar medische psychologie.
Ook medisch specialisten zijn niet blij met deze ‘doorgeeffunctie’
Doel was te monitoren of het zorgaanbod zou aansluiten bij behoeften van de huisarts en of het qua aantallen verwezen patiënten beheersbaar zou blijven. De Friesland Zorgverzekeraar wilde tevens de zorgconsumptie van de patiëntengroep bestuderen. De verwachting was dat medisch-psychologische interventie tot afname van zorgkosten zou leiden.
Patiëntenzorg in het kader van de pilot werd bekostigd vanuit ggz-financiering en voor jeugd tot 18 jaar vanaf 1 januari 2015 via contracten met de gemeente. Vanwege deze ggz-financiering waren DSM-IV te classificeren stoornissen vereist. De patiënten werden gezien door klinisch psychologen van de afdeling Medische Psychologie.
Verwijzingen
Medio 2011 werd gestart met een beperkt aantal verwijsindicaties en een kleine groep huisartsen. Gaandeweg konden zowel de indicaties als de huisartsengroep stap voor stap tot maximaal worden uitgebreid. Het aantal verwijzingen groeide uit tot circa 130 patiënten per jaar. Onterechte verwijzingen kwamen slechts incidenteel voor, en bij vermoeden hiervan werd bij triage telefonisch overleg met de huisarts gezocht.
In DSM-IV-termen werd bij ongeveer de helft van de patiënten een vorm van SOLK geclassificeerd. De andere helft betrof diverse as-I-stoornissen als gevolg van één of meerdere somatische aandoeningen op as III, dan wel as-I-problematiek die sterk interfereerde met as III (bijvoorbeeld PTSS en diabetes).
Huisartsen die hadden verwezen, rapporteerden dat zij de medisch-psychologische zorg goed vonden aansluiten bij de verwijsvraag. Na interventie meldden zij de volgende waarnemingen: hogere kwaliteit van leven bij de patiënt, betere klachtcoping en therapietrouw, en verbetering van gezinsrelaties en maatschappelijk functioneren. (In het kader een casus ter illustratie hiervan.)
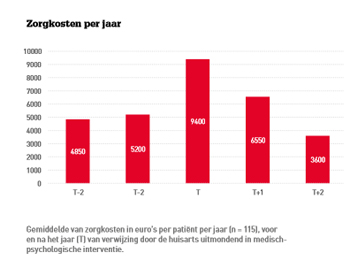
Aanzienlijke daling
De Friesland Zorgverzekeraar heeft de declaratiegegevens op een rij gezet van patiënten die zorg hadden gekregen in het kader van de pilot, voor zover bij DFZ verzekerd. Bekeken werd het totaal aan zorgkosten per jaar per verzekerde over vijf opeenvolgende jaren; van twee jaar voorafgaand aan het jaar waarin de huisarts naar medische psychologie verwees, tot twee jaar erna. Van 115 verzekerden die via de huisarts medisch-psychologische zorg hadden gekregen, bleek deze informatie compleet. In de figuur zijn de gemiddelde zorgkosten per jaar per verzekerde weergegeven. De zorgkosten lopen fors op tot en met het jaar van de verwijzing, gevolgd door een aanzienlijke daling tot beneden het aanvankelijke kostenniveau.
Indrukwekkend
Het aantal patiënten dat sinds de start van de pilot jaarlijks is verwezen (circa 130) komt overeen met ongeveer 1 promille van de bevolking in het verzorgingsgebied. Medisch-psychologische interventie vergde gemiddeld zes tot zeven contacten. Het laat zien dat specialistische psychologische zorg aan somatische patiënten in korte tijd plaatsvindt, en daarmee relatief goedkope zorg is. Na dit beperkte aantal contacten werd in termen van GAF (global assessment of functioning: een globale maat voor psychisch, sociaal en beroepsmatig functioneren) een vooruitgang in functioneren gescoord van gemiddeld 10 tot 15 punten. Dit is verrassend, omdat de GAF-schaal in principe weinig gevoelig is voor subtiele gedragsverandering in termen van somatisatie of omgaan met gezondheidsproblemen.
De bevindingen pleiten voor een sterkere regierol van de huisarts
De cijfers van De Friesland Zorgverzekeraar geven een indrukwekkend beeld: de gemiddeld gedeclareerde zorgkosten dalen na de medisch-psychologische interventie. Een causaal verband is aannemelijk, waarbij medisch-psychologische interventie leidt tot psychisch gezonder omgaan met ziekte, en resulteert in afname van medische consumptie. Gemiddelde zorgkosten namen sterk af in de twee jaar na de interventie bij medische psychologie. De interventie, die ten hoogste 1252 euro kostte, is een uitstekende investering. Eventuele vrees voor een aanzuigende werking van dit verwijsaanbod blijkt ongegrond, met een stabiele jaarlijkse verwijsstroom van circa 1 promille.
Andere regio’s
De bevindingen pleiten voor het versterken van de regierol van de huisarts op het gebied van medische psychologie. Vervolgonderzoek waarbij medische psychologie beschikbaar wordt gesteld voor huisartsen in andere regio’s ligt voor de hand. Naar aanleiding van deze pilot is het meer dan interessant om het effect van medisch-psychologische interventie op zorgconsumptie nader te bekijken met praktijkwetenschappelijk onderzoek. Gezien de voor het ziekenhuis relatief hoge administratieve last van ggz-financiering, is het raadzaam te zoeken naar alternatieve bekostigingsvormen voor deze zorg aan huisartspatiënten (bijvoorbeeld toekennen van registratie- en declaratierecht, of taakherschikking). De pilot laat tevreden patiënten en huisartsen zien, en er gloren mogelijkheden om zorgconsumptie terug te dringen. Dat is een investering waard!
De Friesland Zorgverzekeraar en Zilveren Kruis hebben inmiddels met ingang van 2017 afspraken gemaakt met alle Friese ziekenhuizen, om voor hun verzekerden medisch-psychologische zorg via een huisartsverwijzing regulier mogelijk te maken. Wie volgt?
Praktijkvoorbeeld: ziekteangst
De huisarts verwees een 51-jarige vrachtwagenchauffeur met persisterende klachten van pijn op de borst. Patiënt is erg bang voor een hartinfarct. Een aantal jaren terug werden lichte hartritmestoornissen geconstateerd, en een jaar geleden is een familielid overleden aan een hartstilstand. Aan de verwijzing gingen diverse huisartsbezoeken en een extra onderzoek door de cardioloog vooraf. Patiënt is recentelijk op eigen initiatief meerdere keren naar de Spoedeisende Hulp gegaan uit ongerustheid.
De klinisch psycholoog ziet in gezelschap van echtgenote een angstige en geagiteerde man die de volgende klachten meldt: pijn op de borst – verergerend in rust – verminderde energie, slechte nachtrust, piekeren over de klachten, vergeetachtigheid, prikkelbare stemming. Patiënt is bang een hartinfarct te zullen krijgen. Coping bestaat uit extra op het hart letten, vermijden van inspanning, zoeken naar verklaringen op internet en medische hulp zoeken. Patiënt heeft zich reeds twee maanden ziek gemeld, mede op advies van echtgenote. Zijn hulpvraag is erop gericht van de pijn af te komen en niet meer bang te hoeven zijn. Conclusie na intake: ziekteangst.
Voor gedragsmatige behandeling werd ingezet op psycho-educatie aan het echtpaar, individuele cognitieve gedragstherapie om disfunctionele overtuigingen over de klachten bij te stellen, het veiligheidsgedrag en vermijdingsgedrag te doorbreken. De behandeling verliep vlot en succesvol. Na acht sessies gaat het zichtbaar beter met patiënt. Hij herkent dat de pijn op de borst ontstaat bij spanning, en merkt hierin een duidelijke afname. Hij is niet meer zo ongerust en is weer aan het werk. Patiënt werd terugverwezen naar de huisarts.
auteurs
Gerdien Schuitemaker, klinisch psycholoog, Medisch Centrum Leeuwarden
Antoinette Busch, klinisch psycholoog, Antonius Ziekenhuis Sneek
Theo Bakker, huisarts te Sneek
Paul Felix, adviserend geneeskundige, De Friesland Zorgverzekeraar
contact
ggaschuitemaker@gmail.com
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld door de auteur.
lees ook:















W.J.Duits
Bedrijfsarts, Houten
Wat een goed initiatief! Maak psychologische hulp toegankelijker. Maar versterk ook het besef bij artsen de gedragscomponent van ziek zijn. Mijn pleidooi zou zijn geef deze mogelijkheid ook aan bedrijfsartsen. Wij zien heel vaak dat deze problematiek... speelt, maar dat er onvoldoende mogelijkheden zijn om goed door te verwijzen. Zorg er dan ook voor dat dit onder de verzekerde zorg valt, om werknemers niet afhankelijk te maken van werkgevers en dat werkgevers niet onnodige extra kosten hoeven maken.