Coderen van diagnoses nog veel te divers
1 reactieorganisatie
Kwaliteitsmetingen pas waardevol bij eenduidige registratie
Wil de patiënt waar voor zijn geld krijgen, dan is betrouwbare meting van de zorgkwaliteit essentieel. Maar voor goede, risico-gecorrigeerde uitkomstmaten is het nodig veel preciezer codes toe te kennen aan hoofd- en nevendiagnoses, zeggen specialisten en andere betrokkenen.
prof. dr. Cor Kalkman e.a. (zie onder)
Niemand verwacht dat de ziekenhuissterfte voor een patiënt met aorta-klepstenose hetzelfde is op de afdeling die de diagnose stelt als op de afdeling die de aortaklep vervangt. En een 80-jarige patiënt met diabetes en COPD die een colon-resectie ondergaat, heeft een twaalf keer grotere sterftekans (2,4 %) dan een gezonde 45-jarige (0,2%). Alle uitkomstindicatoren winnen aan betekenis als ze zijn gecorrigeerd voor het risicoprofiel van de patiëntenpopulatie. Daarvoor moeten we bij iedere patiënt vastleggen met welke diagnoses hij wordt opgenomen, welke comorbiditeit al aanwezig is en welke nieuwe diagnoses tijdens de opname aan het licht komen. Een myocardinfarct zes weken voor de chirurgische ingreep is een belangrijke risicofactor, maar een infarct op dag één na de operatie is een complicatie van de behandeling. Alleen voor de eerste situatie mag worden gecorrigeerd. Op dit moment is de medische diagnosecodering nog niet goed ingesteld op het onderscheid tussen nevendiagnoses die bij opname aanwezig zijn en nieuwe diagnoses die tijdens opname ontstaan. Wel kan de codeur een zogenaamde ‘c-code’ toekennen aan diagnoses die tijdens opname voor het eerst optreden, maar dit gebeurt nog niet overal consequent.
In een internationaal benchmarkproject waarin de acht Nederlandse universitaire medische centra participeren (globalcomparators.com), bleek bij een aantal Nederlandse deelnemers de kwaliteit van de data onvoldoende voor de bouw van de predictiemodellen. Het betrof bijvoorbeeld ontbrekende unieke patiëntidentificatie of afwezige registratie van de opname-urgentie. Bij de presentatie van de Nederlandse HSMR (Hospital Standardized Mortality Ratio) in 2011 bleek dat het CBS de datakwaliteit van vijf van de acht academische ziekenhuizen onvoldoende vond om een HSMR te kunnen berekenen.
Hoofd- en nevendiagnoses
Om een beter beeld te krijgen van de codeer-problemen en van mogelijke oplossingen vroegen we vijftien ervaren medische codeurs uit de acht academische ziekenhuizen en een medisch codeur van de Praktijk Index ieder een set van achttien geanonimiseerde ontslagbrieven van neurologische patiënten te coderen, met zowel het classificatiesysteem ICD-9 als het meer uitgebreide ICD-10. De gecodeerde data werden geanalyseerd wat betreft de overeenstemming in hoofddiagnose en de variatie in nevendiagnoses.
De werkelijke hoofddiagnoses varieerden van ischemisch herseninfarct (7x) en subarachnoïdale bloeding (5x) tot intracerebraal hematoom, schedel-/hersentrauma, hersenvenetrombose en sinustrombose. Bij vier van de achttien brieven koos iedere codeur dezelfde ICD-9-code als hoofddiagnose. Voor de overige brieven varieerde het aantal verschillend gecodeerde hoofddiagnoses tussen twee en zeven. Soms waren dit naastliggende codes, minder vaak was er sprake van een onjuiste vertaling van de ontslagdiagnose naar een ICD-9-code (bijvoorbeeld arteriële trombose in plaats van trombose hersenvene).
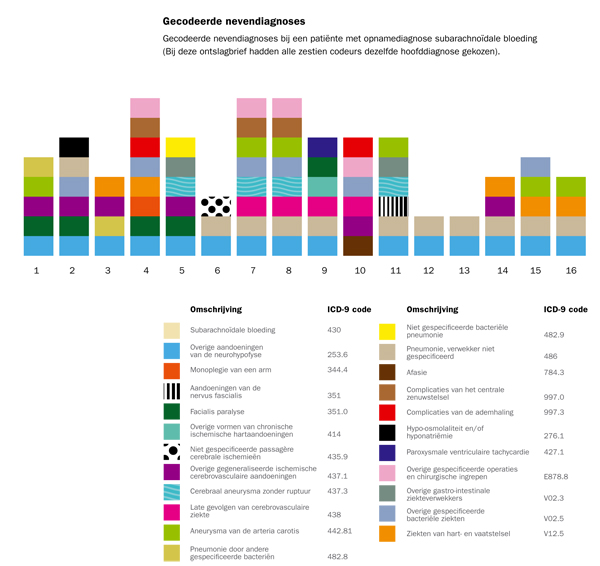
Het aantal vastgelegde nevendiagnoses fluctueerde zeer sterk: van nul tot tien per ontslagbrief (zie figuur). Veel gecodeerde nevendiagnoses spelen geen rol bij de risico-correctie (bijvoorbeeld ICD-9-code 274: jicht). Zowel de variatie in hoofddiagnose als de variatie in nevendiagnose nam toe bij ‘complexe’ brieven met een atypisch klachtenpatroon of beloop. Een voorbeeld: bij een bejaarde patiënt die met verwardheid en sufheid na een val wordt opgenomen, vindt men een subduraal hematoom en een intracerebrale bloeding. In overleg met de familie wordt een abstinerend beleid afgesproken en zij overlijdt de volgende dag. Conclusie uit de ontslagbrief: fatale intraparenchymateuze en subdurale bloeding links, zonder bekende oorzaak. Elf van de zestien codeurs gebruikten als hoofd-diagnose ICD-9-code 431 (intracerebrale bloeding), drie codeurs kozen voor code 430 (subarachnoïdale bloeding), één koos voor code 85220 (traumatische subdurale bloeding) en één koos voor code 432.1 (subdurale bloeding, niet traumatisch).
figuur 1.
Sterke variatie
De resultaten van onze inventarisatie van coderingsvariatie laten zien dat de vertaling van een ontslagbrief naar een code voor de ‘hoofddiagnose’ en eventueel een of meerdere nevendiagnoses niet vanzelfsprekend is. Zelfs in deze relatief homogene groep neurologische ontslagbrieven was er onverwacht sterke variatie in de vastgelegde ICD-9-codes voor de hoofddiagnose. De variatie in het aantal nevendiagnoses was nog veel groter. Betrouwbare risicocorrectie is met de huidige datakwaliteit dan ook niet mogelijk. Het effect van deze variatie op risico-gecorrigeerde uitkomsten is groot en ondermijnt het vertrouwen in gepubliceerde kwaliteitsindicatoren.
Wij denken dat drie problemen verantwoordelijk zijn voor de waargenomen codeervariatie. Ten eerste is er in Nederlandse ziekenhuizen vrijwel geen stimulans om zorgvuldig te coderen. Er zijn nauwelijks afdelingsspecifieke maand- of jaarrapportages en coderen wordt vaak gezien als bureaucratische rompslomp. Ten tweede is voor medisch specialisten op dit moment noch het individuele prestige noch het inkomen afhankelijk van indicatoren voor de kwaliteit van de door hen geleverde zorg. Amerikaanse ziekenhuizen blijken structureel veel meer nevendiagnosen vast te leggen dan de Nederlandse. In de VS heeft van alle patiënten ouder dan 65 jaar, opgenomen met een ischemisch herseninfarct, gemiddeld slechts 10 tot 18 procent geen enkele geregistreerde nevendiagnose. In Nederland is dit 50 tot 90 procent. In de VS heeft 15 tot 20 procent van deze patiënten drie nevendiagnoses, in Nederland 1 tot 4 procent. Deze volledige registratie is eenvoudig verklaarbaar: in de VS is de vergoeding die het ziekenhuis krijgt – en daarmee ook het honorarium van de specialist – direct gerelateerd aan de geregistreerde zorgzwaarte.
Ten slotte is er een ondercapaciteit aan ervaren medisch codeurs, waardoor er minder gedetailleerd kan worden vastgelegd. Met de invoering van de nog uitgebreidere ICD-10-classificatie, zal de ondercapaciteit alleen maar toenemen.
Kans
Met een goede registratie kan niet alleen de buitenwereld worden voorzien van de gevraagde indicatoren, maar kan ook de afdeling zelf haar voordeel doen aan de hand van alle informatie die in de database ligt besloten. Moderne webtools kunnen tijdens patiënten-besprekingen de sterfte na een bepaalde procedure in de tijd volgen. Bij vrijwillige benchmarking kan men de prestaties van de eigen afdeling vergelijken met die van collega’s. Zo kan een afdeling die niet gelukkig is met haar cijfers contact zoeken met collega’s met een ‘best practice’ om te zien wat men daar nu precies anders doet.
Alle ziekenhuizen doen er goed aan om het proces van dataregistratie van opname tot ontslag robuust te maken. Dat begint bij een heldere verdeling van taken en verantwoordelijkheden: wie legt welke informatie wanneer vast? Vage diagnoses zoals ‘observatie hartklachten’ zijn niet zinnig en geven slechts ruis bij de analyse. Goede vastlegging is ook voor het primaire zorgproces cruciaal – ook daarvoor is een dergelijke vage omschrijving niet afdoende. Met de invoering van elektronische patiëntendossiers (epd’s) in ziekenhuizen ligt er een kans om diagnoses aan de bron eenmalig correct vast te leggen, bijvoorbeeld met slimme invulschermen en ‘Google’-technologie voor het herkennen van typefouten en ambigue tekst.
Ook een doordachte heldere structuur van de ontslagbrief kan meehelpen het coderingsproces te ondersteunen. Ook hier kan het epd bijdragen door structuur te bieden en een aantal verplichte velden vast in te vullen, waarbij de medisch specialist aanvullende informatie toevoegt, corrigeert en valideert.
Tot slot zal ieder specialisme moeten nagaan wat voor hun ‘top 20’ diagnoses en procedures de belangrijke elementen van de verslaglegging zijn en deze met de medisch codeurs moeten doorspreken. De koepels NFU (de federatie van umc’s) en NVZ (verenigde ziekenhuizen)kunnen het voortouw nemen om deze dialoog landelijk op gang te brengen, zodat niet iedereen lokaal het codeerwiel hoeft uit te vinden. Uiteindelijk is risico-gecorrigeerde vergelijking van sterftecijfers, ligduur of heropnames alleen betekenisvol als we erin slagen het codeerproces op het vereiste niveau te brengen. Dit proces komt alleen op gang als de gegevens ook daadwerkelijk worden gebruikt voor interne sturing en externe verantwoording. Het ziekenhuis kan haar voordeel doen met de schat aan informatie die hierin ligt besloten en kan de buitenwereld ermee voorzien van de gevraagde indicatoren.
Correspondentieadres: c.j.kalkman@umcutrecht.nl; c.c.: redactie@medischcontact.nl
Over de auteurs
Naast prof. dr. Cor Kalkman, anesthesioloog, Universitair Medisch Centrum Utrecht, hebben de volgende auteurs een bijdrage aan dit artikel geleverd: prof. dr. Gabriel Rinkel, neuroloog, Universitair Medisch Centrum Utrecht, dr. Yvo Roos, neuroloog, Academisch Medisch Centrum, prof. dr. Misa Dzoljic, vicedecaan, lid raad van bestuur, Academisch Medisch Centrum, Els Keesman en Pauline Heinen, adviseurs medische codering bij de Praktijk Index.
De Praktijk Index levert informatieproducten voor de zorg en is partner van Dr. Foster, initiator van het project.
Zie ook
- C.M. Pleizier, Willem Geerlings, Daniël Pieter, Jelis Boiten. Patiëntenmix beïnvloedt HSMR. Medisch Contact 2010; 36: 1777-9.
- Voort P van der, Jonge E de. Sterfte als maat voor kwaliteit. Ziekenhuissterfte als indicator nog niet betrouwbaar. Medisch Contact 2007; 62: 1766-7.
- Geelkerken RH, Mastboom WJB, Bertelink BP, Palen J van der, Berg M, Kingma JH. Een onrijp instrument. Sterftecijfer niet geschikt als maat voor ziekenhuiskwaliteit. Medisch Contact 2009; 63: 370-4.
- Hof A van ’t, Ottervanger JP, Eefting F, Wienke A. Gestraft voor kwaliteitsmeting. Sterftecijfer kan stijgen door betere registratie. Medisch Contact 2009; 64: 1580-1.



















,
Het is een illusie te denken dat met coderingen van ziektebeelden alleen een vergelijkbare statistiek kan worden gemaakt. De (neuro-)fysiologie is veel ingewikkelder dan alleen een codenummer op een ziektebeeld plakken. Ook al gebeurt dit nog zo accu...raat. Stel dat in het fantastische geval dat allen codologen het met elkaar eens zijn en dat patiënt A. een subarachnoidale bloeding heeft, dan zal behalve leeftijd en comorbiditeit ook moeten worden gescoord de neurologische conditie van patiënt (WFNS, GCS en Hunt en Hess scores), de CT-scan karakteristieke (fischer grade), en de configuratie van het aneurysma. Al deze zaken bepalen in hoge mate de uitkomst van patiënt. Voor het schedel hersenletsel kan een analoge redenering worden gehouden. Dat dit cruciaal is, is gebleken uit de echte wetenschappelijke literatuur, waarin veel 'verbeteringen' van patiënt behandeling terug tevoren bleken op onvergelijkbaarheid van instroom parameters in de verschillende studies, helaas. Ik voorzie een stroom aan administratie regels, een explosie van codologen, professioneel opgeleid, en een woud van (kranten) artikelen met onvergelijkbare grootheden. De vooruitgang van de zorg en de transparantie zullen op deze wijze maar beperkt worden gediend. Ik kan mij niet aan de indruk onttrekken dat buiten mijn specialisme dezelfde wetten van complexiteit gelden.
Wimar van den Brink, Neurochirurg