Berekening praktijkvariatie deugt niet
3 reactiesHet rapport van Plexus over praktijkvariatie bij hernia-operaties rammelt aan alle kanten. De gehanteerde methodiek doet de werkelijkheid geen recht. Een ernstige zaak omdat het rapport alom dient als basis voor overheidsbeleid en forse bezuinigingen.
Het inkoopbeleid van de zorgverzekeraar bepaalt wat een patiënt voor zijn zorgpremie 2015 krijgt. Allerlei proces-indicatoren zijn inmiddels uitgeprobeerd om de kwaliteit van de zorg te waarderen. De praktijkvariatie is relatief nieuw.
In 2010 rapporteerde Plexus, een dochter van accountantsorganisatie KPMG, over een benchmark voor praktijkvariatie, de zogenaamde indicatorscore. Deze score bracht bij de Nederlandse ziekenhuizen grote verschillen in aantallen operaties bij twaalf aandoeningen aan het licht.
De variatie is niet te verklaren door verschillen in de patiëntengroep. Op de voorpagina’s van de kranten werd gesproken van 25.000 overbodige operaties. Volgens KPMG kon door maximaal terugdringen van deze praktijkvariatie naar een ‘gepast referentieniveau’ 7 procent (1,3 miljard euro) op de ziekenhuiszorg worden bespaard. Praktijkvariatie is hot.
Sindsdien gebruiken de overheid, zorgverzekeraars en ook patiëntengroepen de benchmark van Plexus ook in discussies over kwaliteit, doelmatigheid en zelfs veiligheid. Wilna Wind, voorzitter van patiëntenfederatie NPCF, wil voor alle operaties en behandelingen een dergelijke aanpak om onnodige risico’s en verspilling tegen te gaan. Een veelgehoorde verklaring voor de grote verschillen is dat het zou gaan om overbodige operaties – een gevolg van de productfinanciering en het financiële belang van de dokters. In de media werden dit de ‘perverse prikkels’ genoemd.
In het praktijkvariatierapport Rughernia (december 2013) maakt Zorgverzekeraars Nederland (ZN) voor het eerst de cijfers van alle ziekenhuizen over rughernia-operaties volledig, met naam en toenaam, openbaar. Er zijn goede argumenten om de KPMG-benchmark praktijkvariatie níet als legitimatie voor een strenger toezicht, een striktere sturing – lees bezuiniging – of zelfs nieuw beleid te laten dienen. De berekening van de praktijkvariatie volgens KPMG kent drie stappen.
Stap 1: Variatie
Uit de grote hoeveelheid Vektis-gegevens, de landelijke database van de zorgverzekeraars, heeft KPMG de declaraties geanalyseerd van 10.414 rugoperaties in 2011. Het vergelijken van het aantal operaties per ziekenhuis levert geen inzicht op. Het aanbod van patiënten en de grootte van de ziekenhuizen zijn daarvoor te verschillend. Daarom standaardiseert KPMG door het aantal operaties, de productie, te relateren aan het aantal verzekerden in het verzorgingsgebied.
Alle patiënten met een rugoperatie werden via hun postcode gekoppeld aan één van de ruim vierduizend viercijferige postcodegebieden. De overige verzekerden in een postcodegebied werden naar verhouding toegewezen. Werd de helft van de patiënten in een postcodegebied in ziekenhuis A geopereerd, dan werd ook de helft van de verzekerden aan dit ziekenhuis toegewezen.
Door alle aantallen verzekerden van ziekenhuis A in alle postcodegebieden bij elkaar op te tellen wordt de grootte van het verzorgingsgebied van dat ziekenhuis vastgesteld. Lege postcodegebieden, postcodegebieden zonder patiënten die een rugoperatie hadden ondergaan, werden aan het dichtstbijzijnde postcodegebied geplakt, zodat ook de bevolking van deze postcodegebieden aan een
ziekenhuis kon worden gerelateerd. De samenstelling van de groepen verzekerden in de postcodegebieden werd voor de wisselende verhouding van baby’s en bejaarden, mannen en vrouwen, arm en rijk gecorrigeerd.
Met het gemiddelde aantal rugoperaties in Nederland als referentie, 63 rugoperaties per 100.000 verzekerden, berekende KPMG met de grootte van het verzorgingsgebied de verwachte gemiddelde productie per ziekenhuis. Het Wilhelmina Ziekenhuis in Assen met een verzorgingsgebied van 117.701 verzekerden heeft een verwachte productie van 75 rugoperaties, maar de werkelijke productie is 60 rugoperaties.
Bergman Clinics met een verzorgingsgebied van 59.000 verzekerden heeft een verwachte productie van 37,7 rugoperaties, maar doet in werkelijkheid 242 herniaoperaties.
Stap 2: Benchmark
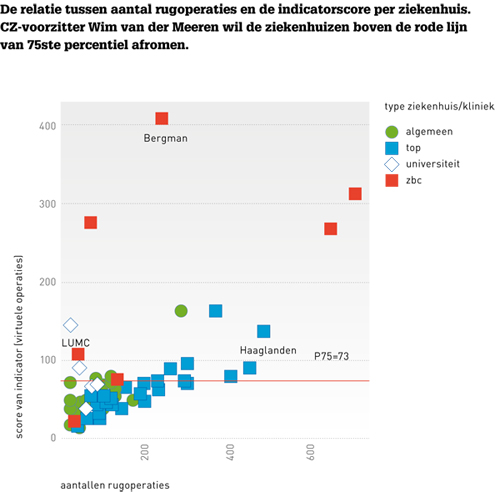
Vervolgens wordt de zogenaamde indicatorscore berekend. Dit is de verhouding tussen productie en verwachte productie per ziekenhuis vermenigvuldigd met het landelijke gemiddelde. Is de daadwerkelijke productie ook de verwachte productie dan is de indicator 63; wordt er minder geopereerd dan verwacht, dan daalt de score, wordt er meer geopereerd dan verwacht, dan stijgt de score. De indicatorscore van het Wilhelmina Ziekenhuis is 60 rugoperaties gedeeld door 75 rugoperaties vermenigvuldigd met 63 rugoperaties: 74,1 rugoperaties per 100.000 verzekerden. Bij Bergman Clinics met 242 rugoperaties is de indicatorscore 408 operaties.
In de rangorde van de ziekenhuizen – de benchmark – heeft Bergman Clinics de hoogste indicatorscore (408). Het Wilhelmina Ziekenhuis staat ongeveer halverwege de lijst.
Stap 3. Besparingsruimte
Nadat alle indicatorscores in een ranglijst zijn gezet, berekende KPMG ‘de variatie’ door een verhouding te berekenen tussen de indicatorscores van ziekenhuizen laag op de ranglijst en van ziekenhuizen hoog op de ranglijst. Om precies te zijn: de verhouding tussen het 5de percentiel en het 95ste percentiel, dat wil zeggen indicatorscores 21 en 269. Bij de rugoperaties betekent dat een spreiding met een factor 13; dat is veel groter dan bij andere onderzochte behandelingen waar de spreiding een factor 2 tot 3 bedroeg.
Na onderzoek van richtlijnen en publicaties en een vergelijking met het internationale zorggebruik, heeft KPMG het referentieniveau voor gepaste zorg bepaald op een productieniveau tot het 75ste percentiel. Bij de rugoperaties is dit een ziekenhuis met een indicatorscore van 73. Boven dit niveau werd de productie aangemerkt als potentiële besparingsruimte.
Afromen
Wim van der Meeren, voorzitter van de raad van bestuur van zorgverzekeraar CZ, gaat werk maken van de praktijkvariatie. ‘De lat ligt bij het 75ste percentiel; daarboven zijn de verschillen gewoon te groot.’ CZ gaat in gesprek met deze ziekenhuizen. Daadwerkelijk afromen op dit niveau bespaart volgens de inzichten van CZ 1933 rugoperaties, 20 procent van het totaal. Natasja Wijnbeek, woordvoerder ziekenhuizen van de Nederlandse Zorgautoriteit vindt dat de zorgverzekeraar het contract geheel moet beëindigen bij ziekenhuizen met een grote praktijkvariatie.
In het VARA-tv-programma Kassa beaamde gezondheidseconoom Wim Groot de stelling dat je voor de meeste ervaring met rugoperaties naar Bergman Clinics moet gaan. Wim Groot verwart het virtuele karakter van de indicatorscore 408 met het werkelijke aantal van 242 operaties. Bergman Clinics staat niet eens in de top 10 van de ziekenhuizen met de meeste rugoperaties. Als voor een deskundige professor praktijkvariatie al ingewikkeld is, dan zijn de onderliggende rekenprocedures voor bestuurders, beleidsmakers en toezichthouders mogelijk ook lastig kritisch te beoordelen.
Niet gemiddeld
Opvallend is dat het KPMG-‘model’ de ziekenhuisproducties vergelijkt met een landelijk gemiddelde productie alsof alle patiënten en alle ziekenhuizen ook gemiddeld zijn. In werkelijkheid bestaan er te onderscheiden patiëntenstromen en verschillende typen ziekenhuizen. Een grote patiëntengroep kiest zelf voor een gespecialiseerd ziekenhuis of een zelfstandig behandelcentrum (zbc). Veel patiënten worden door de ziekenhuizen onderling verwezen. Deze patiëntenstroom wordt meegeteld boven het lokale zorgverbruik. De misvatting wordt versterkt door het verwarrende begrip verzorgingsgebied volgens KPMG dat in een andere context voor lokale zorgvraag staat.
Willem Geerlings, tot 15 augustus 2014 voorzitter van de raad van bestuur van Medisch Centrum Haaglanden met een hoge indicatorscore van 137, ging in 2013 in gesprek met CZ. Eigen onderzoek van patiëntengegevens van Medisch Centrum Haaglanden toonde geen onnodige operaties. Geerlings’ verklaring voor de extra patiëntenstroom is de derdelijnszorg, de supra-regionale functie van zijn ziekenhuis.
Verstoring
Een kritische beoordeling wijst uit dat men onvoldoende heeft onderkend dat verwijzingen – het betreft uiteindelijk 2764 rugoperaties, 27 procent van het totaal – de bepaling van de verzorgingsgebieden verstoren. Het verzorgingsgebied van het Sint Antonius Ziekenhuis in Nieuwegein is afgeleid van 12 operaties en telt 413.750 verzekerden. Het verzorgingsgebied van de top 4 zbc’s die samen 1659 rugoperaties hebben verricht, heeft 555.685 verzekerden. Dit is een ‘variatie’ met een factor 100! Om het probleem van uitschieters door kleine aantallen operaties, de teller in de berekening van de indicatorscore, te omzeilen heeft KPMG elf ziekenhuizen uitgesloten van de benchmark, de rangorde. Maar uitschieters door te kleine verzorgingsgebieden (onderdeel van de noemer) blijven wel gehandhaafd – dit betreft tien ziekenhuizen, waaronder het Leids Universitair Medisch Centrum met 15.560 verzekerden, 22 herniaoperaties en een indicatorscore van 143. De ‘variatie’ met een factor 13 die KPMG berekende, is daardoor als norm ongefundeerd.
Kwaliteitsverlies
Als CZ-topman Wim van der Meeren per se de praktijkvariatie wil verminderen, dan zal hij vooral de zbc’s moeten dwingen 70 tot 80 procent van hun aantallen rugoperaties in te leveren. De ziekenhuizen met boven de 75ste percentiel indicatorscore hebben samen 2180 verwezen patiënten geopereerd. Terugverwijzing van grotendeels verwezen patiënten naar de lokale ziekenhuizen betekent mogelijk kwaliteitsverlies en dat voor een slechts virtuele besparing omdat deze afname in ‘variatie’ niet door minder operaties ontstaat. De totale potentiële besparing van 1,3 miljard euro lijkt meer op een luchtbel. In de praktijk wordt praktijkvariatie dan snel minder hot.
dr. Hans Verheul, cardioloog, Flevoziekenhuis, Almere
contact: hverheul@flevoziekenhuis.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
- CZ Verantwoordingsdocument: Praktijkvariatie; De methodiek (PDF)
- Rapportage praktijkvariatie rughernia (PDF)
Lees ook
- NZa: Betere controle op praktijkvariatie (6 maart 2014)
- NPCF wil namen en rugnummers rughernia (27 januari 2014)
- Grote praktijkvariatie operatie rughernia (4 december 2013)
- Praktijkvariatie ongelooflijk groot (19 september 2012)
- Meeste regionale variatie bij herniaoperaties (4 augustus 2011)
Lees hier de nagekomen reactie van David Ikkersheim, director KPMG Plexus:



















MA Noordzij
uroloog, HOOFDDORP Nederland
Dank voor dit artikel, vooral de heldere uitleg van de berekening van praktijkvariatie.
In 2012 heeft de Ned. Vereniging voor Urologie samen met Zorgverzekeraars Nederland, KPMG-Plexus en Vektis onderzoek gedaan naar praktijkvariatie bij de operatie...ve behandeling van BPH. Dit onderzoek werd gecoördineerd door de toenmalige regieraad en bestond uit gestructureerde interviews in 6 klinieken: 2 met lage, 2 met gemiddelde en 2 met hoge praktijkvariatie. De urologen hadden van tevoren dossieronderzoek en een zelfevaluatie verricht. We vonden geen aanwijzingen voor oneigenlijk gebruik van zorg of duidelijke financiële motieven. Opvallend was dat tijdens alle 6 plenaire bijeenkomsten de methodiek van berekening van praktijkvariatie ter discussie werd gesteld. Kennelijk blijft dat veel vragen oproepen.
Het rapport van dit onderzoek is te vinden op de site van de kwaliteitskoepel.
Ik mis in het artikel van collega Verheul 2 aspecten.
1) Als zonder verder onderzoek wordt geconcludeerd dat ziekenhuizen met hoge praktijkvariatie 'te veel' behandelen, moet die conclusie ook aan de andere kant van het spectrum worden getrokken: instellingen met lage praktijkvariatie behandelen 'te weinig'. Daar hoor je de zorgverzekeraars niet over.
2) Verschillen in praktijkvariatie op zich zeggen helemaal niets. Verwijspatronen van huisartsen, concentratie van zorg en fusies van vakgroepen kunnen allemaal zorgen voor (gewenste) praktijkvariatie. Alleen ongewenste praktijkvariatie zou teruggedrongen moeten worden. Met de gepubliceerde Vektis gegevens kan juist dit niet goed worden achterhaald. Er is aanvullend onderzoek nodig.
Tenslotte een extreem voorbeeld: als alle kinderoncologische zorg inderdaad in één ziekenhuis geconcentreerd gaat worden, zit die kliniek op de 100e percentiel en zal dus niet gecontracteerd mogen worden.
Dr C.C. Leibbrandt
KNO-arts n.p., NIJMEGEN Nederland
Bijzonder !
1 - Zorgverzekeraars doen al lange tijd moeite om complexe ingrepen te concentreren in een beperkt
aantal zorginstellingen. Het beoogde doel is kwaliteit, en daar is best wat voor te zeggen. ln feite gebeurt het al sinds jaar en dag door... voorkeur patient, verwijzingsbeleid van huisartsen en door
onderlinge verwijzingen tussen specialisten.
2 - Nu zie ik een (door zorgverzekeraars duurbetaald) onderzoek van KPMG over praktijkvariatie. Die is er uiteraard, en die moet er ook zijn. Dat is onomstreden in de medische wereld en ook bij de
zotgverzekeraars. De conclusie van het rapport is dat instellingen die bovengemiddeld complexe interventies doen (en daar de patienten voor verwezen krijgen) dus onnodige ingrepen uitvoeren, wel 25.000 per jaar.
Dit is de wereld op zijn kop. ln het onderzoek lijkt niet meegenomen te zijn dat instellingen en specialisten bijzondere aandachtsgebieden kunnen hebben waardoor in die gevallen meer patienten naar hen verwezen worden.
De suggestie dat die bovengemiddelde aantallen nu dan ook weggeschrapt kunnen worden, is een bezuinigingsmaatregel ten koste van de patienten.
Vraag: heeft KPMG dat zelf niet gezien ? Wel heel onnozel.
Of heeft KPMG zich door de zorgverzekeraars laten gebruiken ?
Wiens brood met eet, wiens mond met spreekt !
C.M.A. Bruijninckx
chirurg, ROTTERDAM Nederland
Hartelijk dank voor deze ontnuchterende uiteenzetting waarmee (opnieuw) een rapport van calculerende gezondheidsleken naar de prullenmand verwezen kan worden. Ik vrees echter dat de topmannetjes van de zorgverzekeraars en de beleidsmakers van VWS aut...istisch zullen doorzetten, met het gewraakte rapport in hun hand. Zij zullen trouwens wel KPMG voor dit rapport betaald hebben en dus ... Veel artsen worden er moedeloos van, ik ook. Maar ik ben blij dat u de moeite hebt genomen dit verhaal te ontzenuwen. Ze moeten toch een keer naar redelijke argumenten gaan luisteren? Dus maar niet opgeven, daar is gezondheidszorg te belangrijk voor.
Wellicht is het beter te reageren als Youp van het Hek in zijn wekelijkse column in de NRC. Die vindt stom gedoe van opgeblazen mannetjes en vrouwtjes altijd geestig en moet erom lachen. Het is ook lachwekkend dat een minister en haar hele ambtenarenapparaat bezig zijn specialisaties van zieken huizen te bevorderen (gebeurde overigens al zonder hun bemoeienis) en dat dan een topmannetje van een zorgverzekeraar (eentje die als bekend gefascineerd is door getallen) vervolgens weer gaat "afromen" waar concentraties van ingrepen zijn ontstaan? Geestig toch?