Anders is niet per se beter
Plaats een reactieKanttekeningen bij functionele bekostiging
Minister Klink is van plan functionele bekostiging in te voeren voor vier chronische ziekten. De vraag is of deze bekostigingssystematiek past bij het integrale en persoonsgerichte karakter van de eerstelijnszorg.
Met ingang van 1 januari 2010 wil minister Klink de eerste stappen zetten op weg naar functionele bekostiging van de gehele zorg. Om met deze vorm van bekostiging ervaring op te doen, wil hij deze systematiek invoeren voor de zorg aan patiënten met diabetes mellitus, COPD en hartfalen en aan personen die risico lopen op hart- en vaatziekten, dus voor cardiovasculair risicomanagement (CVR).1
Uitgangspunt van beleid is dat de zorg rond de patiënt wordt georganiseerd en niet de patiënt rond de zorg. Het idee is dat één zorgaanbieder hoofdcontractant wordt voor het totale zorgpakket van de patiënt met betrekking tot de specifieke ziekte. Deze hoofdcontractant onderhandelt met de zorgverzekeraar over de vergoeding. Hij contracteert zelf andere zorgverleners, zodat alle zorg die volgens een zorgstandaard nodig is, kan worden geleverd.
Voorwaarde voor de invoering is de beschikbaarheid van zorgstandaarden, zodat productomschrijving, minimale kwaliteitseisen en prestatie-indicatoren voorhanden zijn of gemakkelijk kunnen worden ontwikkeld. Functionele bekostiging dient de multidisciplinaire samenwerking te versterken en daardoor bij te dragen aan het realiseren van gezondheidswinst voor chronisch zieke patiënten, en aan de betaalbaarheid van de zorg.
Op dit moment kunnen verschillende zorgverleners dezelfde verrichtingen uitvoeren en declareren. Dat brengt dubbele bekostiging met zich mee. Bij functionele bekostiging wordt een deel van de zorg van een patiënt op een andere wijze betaald. Dit kan consequenties hebben voor het totaal aan geleverde zorg aan patiënten, in het bijzonder voor de eerstelijnszorg. De kernvraag daarbij is hoe het integrale en persoonsgerichte karakter van de eerste lijn zich verhoudt tot de functionele omschrijving en bekostiging.
Anders gezegd, hoe ziektespecifiek is de eerstelijnszorg voor patiënten met diabetes mellitus, COPD, hartfalen en voor personen die risico lopen op hart- en vaatziekten. Het zorggebruik van deze groepen chronische patiënten, geanalyseerd met behulp van gegevens uit 2007 van het Nationaal Panel Chronisch Zieken en Gehandicapten (NPCG: www.nivel.nl) en het Landelijk Informatie Netwerk Huisartsenzorg (LINH: www.linh.nl), is reden voor enkele kanttekeningen bij functionele bekostiging.
Integrale aanpak
Ketenzorg wordt omschreven als ‘zorg die, vanuit het perspectief van de patiënt, een continu karakter heeft door het afstemmen en samenwerken van de betrokken beroepsgroepen en instellingen’.2 Deze continuïteit van zorg is vooral belangrijk voor mensen met een chronische aandoening, omdat zij gebruikmaken van een breed scala aan zorgverleners.
Uit cijfers van het NPCG blijkt dat 11 procent van de chronisch zieken contact heeft met één zorgverlener, 35 procent met twee of drie, 27 procent met vier of vijf en 23 procent zelfs met zes of meer zorgverleners. Dit pleit voor een integrale aanpak bij deze ziekten.
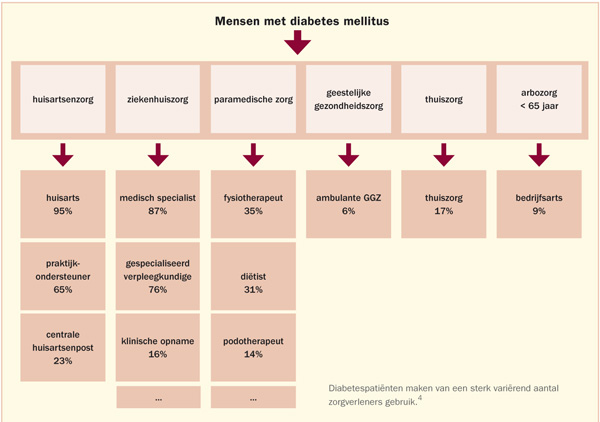
De onderlinge verschillen zijn echter groot. Het overgrote deel van bijvoorbeeld diabetespatiënten maakt gebruik van huisartsenzorg (95%) en medisch specialist (87%). Een veel kleiner deel doet een beroep op onder andere fysiotherapie (35%), diëtetiek (31%), ambulante GGZ (6%) of thuiszorg (17%) (zie schema).
Dit levert een grote variëteit aan zorgprofielen op van patiënten met dezelfde specifieke ziekte. De zorgvraag kan ook uiteenlopen door het ziektebeloop, zodat het zorggebruikprofiel van een bepaalde patiënt in de loop van de tijd verandert. En de hoge multimorbiditeit bij chronisch zieke patiënten kan de oorzaak zijn van dubbele zorgprofielen, die dezelfde problematiek met zich mee brengen als dubbele DBC’s in ziekenhuizen. Variabele zorggebruikprofielen, verschuiving binnen profielen en hoge multimorbiditeit kunnen allemaal problemen veroorzaken bij de inrichting van de functionele bekostiging.
Onderhandelen
Bij functionele bekostiging moet een hoofdcontractant de zorg voor de chronisch zieke patiënt organiseren en inkopen. Een voor de handliggende hoofdcontractant is de huisarts. In dat geval moet de huisarts of een groep van huisartsen onderhandelen met de zorgverzekeraar over het totaalbedrag voor het complete zorgpakket voor bijvoorbeeld een diabetespatiënt.
Dezelfde huisartsen moeten op hun beurt overeenkomsten sluiten met de andere zorgverleners die betrokken zijn bij die zorg. Bijvoorbeeld met een diëtist, fysiotherapeut en oogarts. Het organiseren van een dergelijke structuur kost veel tijd terwijl het aantal patiënten waarop die functionele bekostiging betrekking heeft, relatief klein is. In Nederland staan gemiddeld 2322 patiënten ingeschreven per fte huisarts. Per fulltime huisarts zijn er ongeveer 88 patiënten met diabetes, 34 met COPD, 17 met hartfalen en 141 met een verhoogd risico op hart- en vaatziekten.
In deze laatste groep zitten patiënten in de leeftijdscategorie 45-70 met een hoge bloeddruk, hoog cholesterol of diabetes. Wellicht is het voor patiënten met diabetes, COPD en een verhoogd risico op hart- en vaatziekten nog haalbaar om een specifiek zorgaanbod in te richten, maar voor minder frequent voorkomende aandoeningen wordt dat twijfelachtig. De vraag is of de functionele benadering wel kan worden uitgebreid naar een breder scala aan aandoeningen.
Loon naar werken
In de huisartsenpraktijk is 4 procent van de patiënten bekend met diabetes mellitus terwijl zij verantwoordelijk zijn voor 12 procent van alle patiëntcontacten. Voor patiënten met hartfalen (1% vs. 3%), COPD (2% vs. 5%) en met een verhoogd risico op hart- en vaatziekten (6% vs. 12%) wordt eenzelfde beeld waargenomen.
Patiënten met een chronische aandoening of risico daarop gebruiken relatief veel zorg. Hierop speelt de functionele benadering in. Aparte honorering betekent meer loon naar werken voor de behandeling van deze groep patiënten. Een probleem daarbij is wel dat cijfers van LINH uitwijzen dat het grootste deel van de zorg juist niet is gerelateerd aan de specifieke ziekte. Voor bijvoorbeeld patiënten met COPD heeft slechts 17 procent van het zorggebruik bij de huisarts betrekking op de COPD.
Voor diabetes, hartfalen en verhoogd risico op hart- en vaatziekten is dit respectievelijk 39, 15 en 42 procent. Een deel van deze lage percentages kan worden verklaard door de hoge multimorbiditeit in deze groepen. Van de patiënten met diabetes, COPD of hartfalen is 8,4 procent bekend met twee of meer van deze drie aandoeningen. Ondanks dat, blijft overeind dat een groot deel van de zorgvraag van deze patiënten andere problemen betreft dan de ‘indexziekte’. Invoering van een functionele bekostiging isoleert een gedeelte van de zorg voor deze patiënten uit de generalistische eerstelijnszorg.
Een functionele benadering kan op twee manieren een deling in de zorg veroorzaken, afhankelijk van wat er wordt gehonoreerd: de totale zorgvraag van een patiënt met een chronische aandoening of alleen het ziektespecifieke deel. Bij een bekostiging van de totale zorgvraag wordt ook een deel van de generalistische zorg voor deze patiënt betaald via dit systeem.
Het risico daarvan is dat zorgverleners zich onevenredig gaan richten op de zorg voor de patiënt met een chronische aandoening en dat de zorg voor de niet-chronisch zieke patiënt verschraalt. Ziektespecifieke honorering brengt echter het risico met zich mee dat zorgverleners zich voornamelijk richten op de zorg voor de chronische aandoening. En daardoor komt de meer generalistische zorg onder druk te staan.
Bovendien kunnen zorgverzekeraars de zorg voor de chronische aandoening bij een andere hulpverlener dan de eigen huisarts van de patiënt inkopen. In dat geval zouden patiënten zelf onderscheid moeten maken tussen ziekte- en niet-ziektespecifieke zorgvragen. Dat kan natuurlijk niet van hen worden verwacht. Een patiënt zal bijvoorbeeld een verminderd gevoel in de voeten niet altijd in verband brengen met zijn diabetes mellitus.
Belemmeringen
Functionele bekostiging kent grote voordelen. Zo biedt het goede mogelijkheden voor een betere multidisciplinaire samenwerking tussen de verschillende zorgverleners. Deze geïntegreerde aanpak kan uitmonden in een betere samenhang en minder versnippering en daardoor in betere kwaliteit en continuïteit van zorg voor patiënten met een chronische ziekte. Ook kan de functionele benadering wellicht bijdragen aan de betaalbaarheid van zorg voor chronische ziekten, doordat daarmee een deel van de dubbele bekostiging wordt voorkomen.
Er zijn echter ook kanttekeningen te plaatsen. Op de eerste plaats kan functionele bekostiging inbreuk maken op het integrale en persoonsgerichte karakter van de eerstelijnszorg doordat de zorgvraag van chronische patiënten vaak niet ziektespecifiek is. Daarnaast gaat het voor huisartsen, die de meest voor de handliggende hoofdcontractant zijn, om een beperkt aantal patiënten met een zeer gevarieerd profiel van zorggebruik.
Deze belangrijke, praktische belemmeringen voor de invoering moeten bij de vormgeving van het beleid rondom functionele bekostiging worden meegewogen. Verder blijkt uit internationaal onderzoek dat functionele bekostiging van ketenzorg vooral succesvol wordt ingevoerd in gezondheidssystemen met een zwakke eerste lijn, zoals Duitsland.3 Ook dat moet een rol spelen in de overwegingen. In Nederland, dat over een sterke eerste lijn beschikt, kan wellicht een vorm van fundholding uitkomst bieden.
De huisarts zou bijvoorbeeld een budget kunnen ontvangen om de zorg voor zijn patiënten te bekostigen. Hierdoor blijft het integrale en persoonsgerichte karakter van de eerstelijnszorg intact en zijn zorgverleners gedeeltelijk risicodragend, wat ten goede kan komen aan de betaalbaarheid en kwaliteit van zorg. Het belang van generalistische zorg in de zorgstandaarden en het feit dat er slechts één hoofdcontractant per patiënt en niet per ziekte hoort te komen, staat al op de agenda.
Christel van Dijk, onderzoeker, Nivel
François Schellevis, hoofd onderzoeksafdeling Nivel, Utrecht; hoogleraar afd. Huisartsgeneeskunde/EMGO+ Instituut, VUmc, Amsterdam;
Mieke Rijken, programmaleider Nivel;
Dinny de Bakker, hoofd onderzoeksafdeling Nivel; hoogleraar Tranzo, Universiteit van Tilburg;
Robert Verheij, projectleider LINH; Peter Groenewegen, directeur Nivel, hoogleraar Universiteit Utrecht
Correspondentieadres: f.schellevis@nivel.nl;
c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Samenvatting
- De bekostiging van ketenzorg – functionele bekostiging – moet multidisciplinaire samenwerking stimuleren, met als resultaat gezondheidwinst voor chronisch zieken en betaalbaarheid van zorg.
- Bij de toepasbaarheid zijn kanttekeningen te plaatsen. Deze wordt beperkt door kleine patiëntenaantallen per huisarts en het risico dat door variatie in zorggebruik binnen patiëntengroepen en multimorbiditeit een groot aantal zorggebruikprofielen binnen één ziektegroep ontstaan.
- De zorgvraag van chronisch zieke patiënten is in de huisartsenpraktijk niet ziektespecifiek. Hierdoor kan het integrale en persoonsgerichte karakter van de eerstelijnszorg onder druk komen te staan.
Literatuur
1. Brief van minister van Volksgezondheid, Welzijn en Sport ‘De patiënt centraal door omslag naar functionele bekostiging’ aan de Tweede Kamer, d.d. 22-12-2008.
2. Strategienota stichting Ketenkwaliteit COPD (intern document). Stichting Ketenkwaliteit COPD: Leusden 2006.
3. Gress S, Baan CA, Calnan M, Dedeu T, Groenewegen P, Howson H, Maroy L, Nolte E, Redaèlli M, Saarelma O, Schmacke N, Schumacher K, Lente EJ van, Vrijhoef B. Co-ordination and management of chronic conditions in Europe: the role of primary care – position paper of the European Forum for Primary Care. Quality in Primary Care 2009; 17: 75-86.
4. Lemmens L, Spreeuwenberg P, Rijken M. Kerngegevens Zorg 2007: Nationaal Panel Chronische zieken en Gehandicapten. Utrecht: Nivel 2008.


- Er zijn nog geen reacties















