Uitkomst meten begint te renderen
Plaats een reactieKWALITEIT
De motor achter kwaliteitsverbetering bij de Santeon-ziekenhuizen
Het project van de Santeon-ziekenhuizen om uitkomsten te meten leidt tot tastbare resultaten. De zorg voor patiënten met longkanker of prostaatkanker is aangepast en verbeterd. En artsen leren van het kijkje in elkaars keuken.
Het systematisch meten van de uitkomsten van oncologische zorg draagt bij aan kwaliteitsverbetering. Het programma Zorg voor Uitkomst, waaraan inmiddels alle zes Santeon-ziekenhuizen* meedoen, heeft bijvoorbeeld al geleid tot een scherpere indicatiestelling voor radicale prostatectomie en een actiever beleid rond chemotherapie bij longkanker.
* Santeon bestaat uit het St. Antonius Ziekenhuis, Canisius-Wilhelmina Ziekenhuis, Catharina Ziekenhuis, Martini Ziekenhuis, Medisch Spectrum Twente en het Onze Lieve Vrouwe Gasthuis.
Vorig jaar werden voor het eerst resultaten bekendgemaakt van het Santeon-programma Zorg voor Uitkomst, (zie: MC 7/2014: 310). Op grond van uitkomst-indicatoren die aan de hand van de
vakliteratuur waren geformuleerd door een team van medisch specialisten en kwaliteitsadviseurs, werden retrospectief uitkomstdata verzameld van alle patiënten met prostaatcarcinoom of longcarcinoom die naar de participerende ziekenhuizen waren verwezen. Aanvankelijk deden drie ziekenhuizen mee, inmiddels zijn gegevens beschikbaar van alle zes ziekenhuizen. In dit artikel, dat wij schrijven namens dertig betrokken artsen zullen we – na een betoog over het belang van uitkomstmetingen – enkele saillante uitkomsten rond long- en prostaatkanker bespreken.
Superieur aan procesparameters
De oncologische zorg is sterk in beweging. Ontwikkelingen reiken van de introductie van operatierobots tot het groeiende arsenaal aan oncologische geneesmiddelen en van toenemende concentratie tot steeds verdergaande afstemming tussen centra. Al deze innovatie wordt slechts ten dele ondersteund door wetenschappelijke evidence uit gerandomiseerde klinische trials. Zelfs als er wel evidence bestaat, is in het individuele geval lang niet altijd duidelijk wat het beste beleid is. Voor de concrete patiënt, die vaak buiten de selectiecriteria van klinische trials valt, zou het mooi zijn als er meer informatie uit de dagelijkse praktijk beschikbaar was. Systematisch verzamelde ongeselecteerde uitkomstdata van alle patiënten vormen een welkome aanvulling van onze kennis. Naarmate er meer van zulke data uit meer ziekenhuizen beschikbaar komen, groeien de mogelijkheden om met een statistisch instrumentarium gerichte vragen te stellen en daaruit voortvloeiend maatregelen ter kwaliteitsverbetering te nemen. In die zin staan wij nog slechts aan het begin van een ontwikkeling.
Bij het streven naar meer transparantie zijn uitkomstparameters superieur aan procesparameters. Daar waar proces- of structuurparameters wel zinvol zijn voor kwaliteitsverbetering, is het de koppeling tussen proces, infrastructuur en uitkomst waar het uiteindelijk om gaat. We hebben daarom in Zorg voor Uitkomst zorgvuldig die uitkomstparameters gedefinieerd die echt iets zeggen over de door patiënten en behandelaars gewenste uitkomsten. We pleiten ervoor dat ziekenhuizen ook niet veel meer dan deze afgewogen set parameters meten, zo nodig aangevuld met een zorgvuldig gekozen set proces- en structuurparameters, met de mogelijkheid deze aan elkaar te koppelen. Terughoudendheid is het devies bij het samenstellen van deze sets – de registratie- en administratielast in de gezondheidszorg is immers al zwaar genoeg.
Zorg voor Uitkomst heeft de deelnemende specialisten ook nog iets anders gebracht, dat iets minder makkelijk in maat en getal is uit te drukken: de uitwisseling met collega’s uit andere ziekenhuizen. Als specialist werk je immers jarenlang in hetzelfde ziekenhuis, en schuif je telkens met dezelfde collega’s aan bij het multidisciplinair overleg. Daardoor kan een soort bijziendheid
ontstaan, waarbij het kan lijken alsof de lokale gang van zaken automatisch de beste is. Zorg voor Uitkomst confronteert ons niet alleen met getallen van collega’s uit andere ziekenhuizen, maar we spreken die collega’s ook regelmatig in videoconferenties en rechtstreekse uitwisselingen. De ruimere blik die dat oplevert, is naar onze overtuiging een belangrijk extra winstpunt van dit project.
Levensduur longkanker
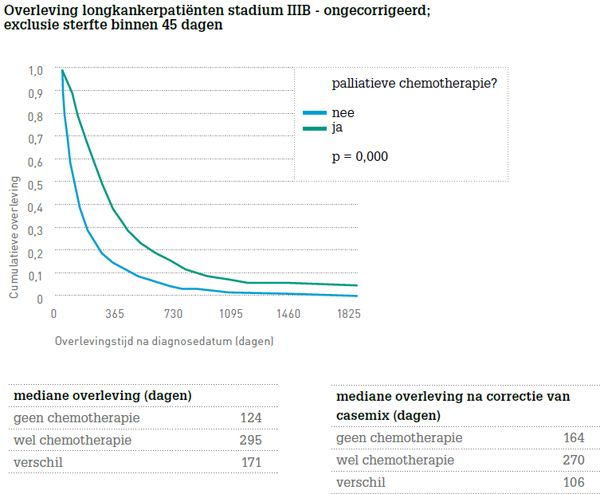
Een opvallend resultaat van Zorg voor Uitkomst is het verschil tussen ziekenhuizen in de levensduur van patiënten met niet-kleincellig longcarcinoom in een vergevorderd stadium (3B en 4, zie figuur). Als we de twee ziekenhuizen met de meest extreme getallen vergelijken, is er een verschil in levensduur van ongeveer 100 dagen gemiddeld, zelfs na correctie voor verschillen in casemix. De oorzaak van zo’n verschil is bij retrospectieve data nooit met 100 procent zekerheid te geven. Maar de belangrijkste verklaring is hoogstwaarschijnlijk het verschil in lokaal beleid op het gebied van chemotherapie. Ook hier zijn de verschillen namelijk groot: 36 procent van de patiënten met stadium 3B of 4 in het ene ziekenhuis versus 59 procent van deze patiënten in het andere ziekenhuis. Uit deze van nature ontstane verschillen blijkt dus dat chemotherapie hoogstwaarschijnlijk een duidelijk effect heeft op levensduur bij longkanker. Dit is een uitkomst om mee te nemen in de shared decision making met patiënt en diens familie. Volgend jaar verwachten wij meer te weten over de subjectieve uitkomstdata (Patient Reported Outcome Measures, PROM’s) in relatie tot het al dan niet ontvangen van chemotherapie. Daaruit valt af te leiden in hoeverre de gewonnen levensduur ook leven met voldoende kwaliteit betreft.
Uit de metingen bij patiënten met longkanker zijn nog andere interessante conclusies te trekken. Bij de operabele patiënten is comorbiditeit zeer relevant gebleken. Diabetes en coronair lijden beïnvloeden de uitkomst negatief. Bij deze patiënten zou men dus stereotactische radiotherapie als optie kunnen inbrengen. Stereotactische radiotherapie levert nagenoeg vergelijkbare overlevingscijfers op in vergelijking met chirurgie bij vroege stadia van het niet-kleincellig longcarcinoom. Uit de getallen blijkt ook dat een afgenomen diffusie-capaciteit (een longfunctieparameter die de mate van emfyseem weergeeft) ongunstig is. Dit zou de longarts als extra argument kunnen gebruiken om patiënten die nog roken te overtuigen van de noodzaak om te stoppen. Bij de patiënten met verder gevorderde longkanker blijkt uit onze getallen dat leeftijd onafhankelijk van andere variabelen een ongunstige invloed heeft op de behandeluitkomst. Uit de literatuur komt juist naar voren dat leeftijd geen invloed zou hebben.
Tot slot geven de cijfers aanleiding om kritisch te blijven kijken naar het proces van registratie zelf. Zo zou uit de getallen te concluderen zijn dat patiënten die postoperatief op de longafdeling verblijven, vaker complicaties hebben dan lotgenoten op een chirurgische verpleegafdeling. Aangezien de overige uitkomstmaten zoals overleving en ligduur niet wijzen op een dergelijk verschil, betreft het hier vermoedelijk verschillen in registratie. Ook hebben wij besloten om de klinische TNM-stadiëring pas in het dossier vast te leggen als de diagnostiek is afgerond. Voor de medewerkers die gegevens uit het epd moeten halen, biedt dit meer duidelijkheid.
Behandeling prostaatcarcinoom
Voor de behandeling van patiënten met prostaatcarcinoom is de samenwerking binnen Santeon gunstig voor het bereiken van voldoende volume. Zo maakt de afdeling Urologie uit het Catharina Ziekenhuis in Eindhoven gebruik van de (robot)operatiefaciliteiten in het Nijmeegse Canisius-Wilhelmina Ziekenhuis. De verzamelde uitkomsten uit de zes ziekenhuizen bieden mogelijkheden voor verdere kwaliteitsverbetering. Een voorbeeld daarvan is de indicatiestelling voor de radicale prostatectomie. Volgens richtlijnen wordt deze ingreep in principe alleen verricht als deze leidt tot voldoende winst in termen van overleving en/of levenskwaliteit. Comorbiditeit speelt bij deze afweging een belangrijke rol. Als de patiënt met comorbiditeit na de operatie zou overlijden door andere oorzaken dan de prostaatkanker, is de prostatectomie niet zinvol geweest. Kosten, operatierisico en ongewenste gevolgen (erectiele disfunctie, incontinentie) zijn dan voor niets geweest. Kijken we naar onze cijfers, dan is de vijfjaarsoverleving in de gehele groep met 95 procent conform de verwachtingen. Als we echter kijken naar de subgroep van patiënten met meer comorbiditeit (13,8% van de totale populatie), bedraagt de overleving slechts 83 procent. Op grond van onze getallen hebben we besloten om nog kritischer te kijken naar de indicatiestelling van de prostatectomie bij patiënten met significante comorbiditeit in ons multidisciplinair overleg. Het is niet de bedoeling om patiënten met comorbiditeit in alle gevallen uit te sluiten van chirurgie. Bij een zeer agressieve tumor kan opereren bijvoorbeeld betere kansen bieden op een goede levenskwaliteit in de resterende levensjaren. Maar we zullen onze getallen zeker meenemen in het gesprek met de patiënt, met een rekenregel op basis van leeftijd, comorbiditeit (Charlson-score) en tumorgraad (Gleason-score) als hulpmiddel. Het streven is om ook voor andere behandelopties zulke rekenregels te ontwikkelen, mede aan de hand van onze data.
De komende jaren zal uit de PROM’s duidelijk worden wat de extra winst is van nieuwe behandeltechnieken, zoals de robot-geassisteerde radicale prostatectomie, in termen van levenskwaliteit. Met name voor patiënten die nog werken, zou het snellere herstel een gunstig effect moeten hebben op werkhervatting. Ook bij andere behandelingen zoals brachytherapie, uitwendige radiotherapie en farmacotherapie zullen de voortgaande inspanningen binnen Zorg voor Uitkomst hopelijk leiden tot verdere kwaliteitsverbetering. We zien bijvoorbeeld significante verschillen in overleving bij de groep gemetastaseerde patiënten die wordt behandeld met hormonale therapie. Zo lijkt het erop dat de effectiviteit van hormonale therapie bij gemetastaseerd prostaatcarcinoom afneemt als deze intermitterend wordt toegediend.
Verbreden programma
Ons programma biedt mogelijkheden om de kwaliteit nog verder te verbeteren, onder meer door onze uitkomsten te vergelijken met gerenommeerde buitenlandse klinieken. De Santeon-ziekenhuizen hebben zich aangesloten bij ICHOM (International Consortium of Healthcare Outcome Measurements), waarin bijvoorbeeld de in de behandeling van prostaatkanker gespecialiseerde Hamburgse Martini-Klinik toonaangevend is. Deze samenwerking maakt onderlinge vergelijkingen mogelijk, waardoor wij de lat steeds hoger leggen. Ook voor longkanker en binnenkort voor darmkanker en borstkanker zijn er connecties met ICHOM en de werkgroepen rond deze tumortypen.
Wij vinden het uiteraard een goede zaak dat de sets uitkomstindicatoren die er nu liggen, een plek krijgen in de landelijke registraties en de landelijke benchmark van ziekenhuizen. Wij zijn daarom verheugd dat de data voor de Santeon- prostaatkankerindicatoren zijn opgenomen in proZIB (prostaatkanker Zorg In Beeld). DICA start binnenkort met prospectieve registraties voor longkanker (DLSA, Dutch Lung Surgery Audit). Zo krijgen we een nog vollediger en actueler beeld van de uitkomsten van oncologische zorg in Nederland die we kunnen gebruiken bij onze gezamenlijke kwaliteitsverbetering.
dr. Ben van den Borne
longarts, Catharina Ziekenhuis Eindhoven
Ruben Korthorst
uroloog, Medisch Spectrum Twente, Enschede
dr. Franz Schramel
longarts, St. Antonius Ziekenhuis, Utrecht/Nieuwegein
dr. Rik Somford
uroloog, Canisius-Wilhelmina Ziekenhuis, Nijmegen
contact: l.van.den.boogaard@santeon.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Meer informatie over de Santeon uitkomstindicatoren en de recente resultaten op zorgvooruitkomst.nl
Vanaf 17 april zijn alle nieuwe uitkomsten beschikbaar in het Uitkomstenboek 2014 (PDF).
- Er zijn nog geen reacties
















