Nederlandse arts druk met ggz, palliatie én bureaucratie
1 reactieInternationaal onderzoek naar de huisartsgeneeskundige praktijk:
Uit een internationaal onderzoek blijkt dat Nederlandse huisartsen meer tijd steken in palliatieve zorg en geestelijke gezondheidszorg dan hun buitenlandse collega’s. Helaas staan ze ook aan de top als het gaat om het verrichten van administratieve klussen.
Nederlandse huisartsen oordelen positief over de gezondheidszorg in ons land. De helft van hen vindt dat het zorgsysteem goed functioneert en slechts enkele aanpassingen behoeft. Slechts 2 procent vindt dat er zoveel mis is met ons zorgsysteem dat we het helemaal opnieuw zouden moeten inrichten. Ongeveer één op de vijf huisartsen meent dat de zorg in de afgelopen drie jaar is verbeterd, terwijl een derde vindt dat de kwaliteit van medische zorg is verslechterd. 84 procent van de huisartsen is (erg) tevreden over het eigen beroep.
Dat zijn enkele conclusies van de International Health Policy (IHP) Survey 2015, waarvoor 1600 Nederlandse huisartsen in 2015 een uitnodiging ontvingen (zie kader). 618 Nederlandse huisartsen (40,6% respons) vulden de vragenlijst in. Van hen was 53 procent man, 33 procent jonger dan 45 jaar en 52 procent werkzaam in een kleine plaats of op het platteland.
Administratieve lasten
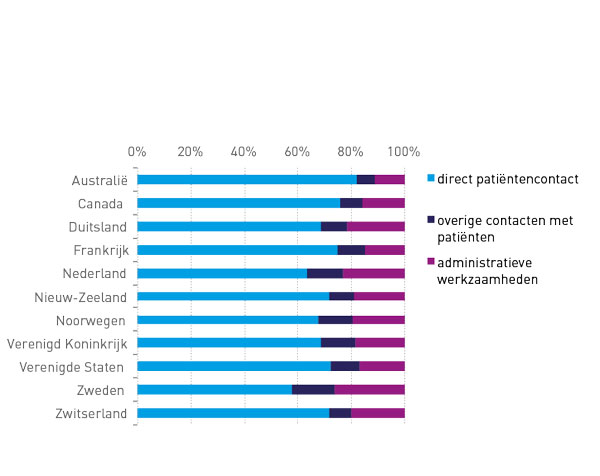
In vergelijking met de andere landen besteden Nederlandse huisartsen relatief weinig tijd aan direct patiëntencontact (zie figuur 1). Als hierbij het patiëntencontact via e-mail of telefoon wordt opgeteld, komt het percentage uit op 76 procent. De overige 24 procent betreft tijd voor administratie. Alleen Zweedse huisartsen besteden minder tijd aan direct patiëntencontact. Deze resultaten bevestigen eerder onderzoek naar patiëntgebonden tijd en laten zien dat de administratieve taken van Nederlandse huisartsen relatief veelomvattend zijn en als problematisch worden ervaren.(1 2)
Met het manifest ‘Het roer moet om’ namen huisartsen collectief het initiatief tot ander beleid. Met als gevolg dat huisartsen, verzekeraars en patiënten in oktober 2015 op drie thema’s een akkoord hebben gesloten, onder andere om de administratieve lasten te verminderen.(3) Er zijn bijvoorbeeld afspraken gemaakt over minder formulieren bij het voorschrijven van genees- en hulpmiddelen. Daarnaast is een taskforce opgericht om het kwaliteitsbeleid te moderniseren, zodat het minder belastend wordt voor de huisarts. De uitkomsten van de IHP Survey 2015 ondersteunen de noodzaak van deze hervormingen.
De administratieve taken worden als problematisch ervaren
Palliatieve zorg
De Nederlandse huisarts ziet relatief vaak patiënten met een palliatieve zorgvraag. 66 procent ziet vaak patiënten die palliatief behandeld moeten worden, alleen huisartsen uit het Verenigd Koninkrijk scoorden hoger (71%). Opvallend was dat 92 procent van de Nederlandse huisartsen aangaf dat zijn of haar praktijk ‘goed’ voorbereid was om deze patiënten optimale zorg te leveren. Geen enkel land scoort zo hoog op dit vlak.
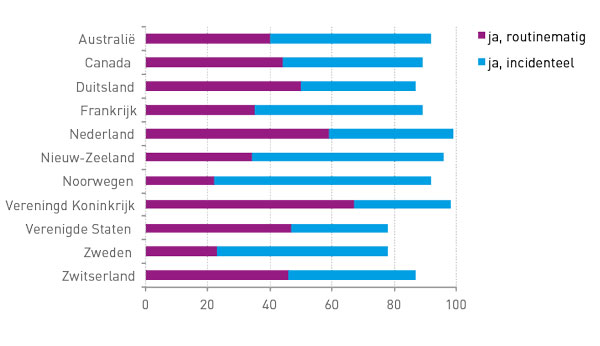
In 2015 zijn voor het eerst twee vragen opgenomen over gesprekken omtrent het levenseinde en anticiperend beleid. 59 procent van de Nederlandse huisartsen bespreekt met oudere of zieke patiënten welke medische behandeling ze willen ondergaan indien ze zeer ziek worden, ernstig letsel oplopen, of zelf geen beslissing meer kunnen nemen (zie figuur 2). Alleen in het Verenigd Koninkrijk bespreken de huisartsen dit vaker routinematig.
In Nederland wordt veel belang gehecht aan het thuis kunnen sterven. Het unieke karakter van onze gezondheidszorg legt een grote verantwoordelijkheid bij de huisarts om de patiënt te begeleiden en de zorg te coördineren. Verschillende (beroeps-)organisaties, waaronder het NHG, de LHV en de KNMG, hebben actief beleid ontwikkeld voor palliatieve zorg. Mogelijk weerspiegelen onze data de effecten van dit beleid.
Een van de initiatieven om de zorg voor palliatieve patiënten in Nederland te optimaliseren is de oprichting van PaTz-groepen (palliatieve thuiszorg). Huisartsen en wijkverpleegkundigen bespreken in PaTz-groepen de problemen en zorg-behoeften van patiënten.(4) Om een extra impuls te geven aan de zorg voor palliatieve patiënten is in 2014 het Nationaal Programma Palliatieve Zorg ingericht. De basisvisie hierbij is dat palliatieve zorg uitgaat van de wensen en behoeften van de patiënt en zijn naasten, deel uitmaakt van de reguliere zorgverlening en zo dicht mogelijk bij huis wordt georganiseerd. Het programma beoogt de specifieke rol van de huisarts bij palliatieve zorg te versterken.
Geestelijke gezondheidszorg
De reorganisatie van de geestelijke gezondheidszorg (ggz) in 2014 heeft ertoe geleid dat meer ggz binnen de huisartsvoorziening wordt geleverd.(5) De huisarts krijgt hierdoor meer op zijn bord, zowel qua management als qua problematiek. De IHP Survey 2015 laat zien dat de Nederlandse huisarts veel patiënten ziet met ernstige psychische problemen.
IHP Survey
De International Health Policy (IHP) Survey van het Commonwealth Fund is een internationaal onderzoek naar ervaringen van huisartsen, burgers en patiënten. Jaarlijks is er in de deelnemende landen een enquête onder één van de drie doelgroepen, met grote steekproeven en uniforme methodologie. Daardoor kunnen de prestaties van gezondheidszorgsystemen worden vergeleken.
Sinds 2006 participeert Nederland in de IHP Survey, samen met Duitsland, Frankrijk, Noorwegen, het Verenigd Koninkrijk, Zweden, Zwitserland, de Verenigde Staten, Canada, Australië en Nieuw-Zeeland. IQ Healthcare van het Radboudumc is verantwoordelijk voor de Nederlandse deelname. De resultaten worden gerapporteerd aan het ministerie van VWS en voeden ook de Zorgbalans (gezondheidszorgbalans.nl).
Dit jaar richtte de survey zich op huisartsen.
Bron: Osborn R, Moulds D, Schneider EC, Doty MM, Squires D, Sarnak DO. Primary Care Physicians In Ten Countries Report Challenges Caring For Patients With Complex Health Needs. Health Aff (Millwood). Dec 1 2015; 34(12): 2104-12.
Slechts de helft van de Nederlandse huisartsen zegt voldoende voorbereid te zijn om optimale zorg te leveren voor patiënten met ernstige psychische problematiek. De rest vindt dat de zorg voor deze patiënten onder druk staat, maar oorzaken hiervoor zijn in deze IHP niet onderzocht.
De praktijkondersteuner speelt een belangrijke rol bij de uitvoering van de geestelijke gezondheidszorg. De Monitor Generalistische Basis GGZ laat zien dat het aantal praktijkondersteuners en het aantal nieuwe patiënten bij de POH-ggz fors is toegenomen sinds de invoering van de generalistische basis-ggz.(6) Naar verwachting zal de toestroom van patiënten in de basis-ggz de komende jaren verder toenemen. Dat vraagt veel van de samenwerking tussen huisarts en POH-ggz, waarbij de rol en functie van de POH-ggz zich verder zal ontwikkelen. In het landelijke beleid zullen hiervoor voldoende aandacht en middelen moeten zijn.
Kostenbewustzijn
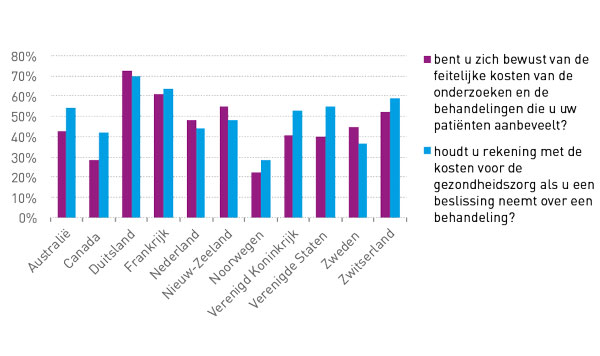
Van de huisarts als poortwachter wordt kostenbewustzijn verwacht; hij moet bij behandelbeslissingen de kosten in overweging nemen. Na de IHP 2012 wezen wij er al op dat huisartsen in potentie de gezondheidszorg goedkoper kunnen maken.(7) In de IHP 2012 gaf bijna 60 procent van de ondervraagde huisartsen aan dat Nederlanders te veel zorg krijgen. In 2015 is het daadwerkelijke kostenbewustzijn voor het eerst onderzocht. Figuur 3 toont welk deel van de huisartsen zich ‘vaak’ bewust is van de kosten, of ‘vaak’ rekening houdt met kosten bij behandelbeslissingen. Landen verschillen sterk op beide indicatoren. Duitse en Franse huisartsen zijn zich het sterkst bewust van de kosten en houden het vaakst rekening met kosten in hun behandelbeslissingen. Daarentegen tonen huisartsen uit Noorwegen relatief weinig kostenbewustzijn en houden zij niet vaak rekening met kosten bij hun behandelbeslissingen. Nederlandse huisartsen scoren gemiddeld.
De Nederlandse huisarts is zich, net als veel buitenlandse collega’s, niet erg bewust van de feitelijke kosten van de zorg en houdt er bij behandelbeslissingen in minder dan de helft van de gevallen rekening mee. Dit zogenoemde ‘stewardship’ kan een belangrijke bijdrage leveren aan het beheersbaar houden van de zorgkosten; gericht beleid om deze inbreng te verhogen lijkt noodzakelijk.(8)
Mogelijk verklaart de afwezigheid van concurrentie het gebrek aan kostenbewustzijn van de Nederlandse huisarts. Hij hoeft zelf niet op prijs te concurreren en heeft – anders dan veel buitenlandse collega’s – geen directe concurrentiepositie ten opzichte van de tweede lijn. Ook worden voor hun patiënten, op het eigen risico na, de vervolgkosten in de dure specialistische zorg volledig vergoed. De kosten van de zorg vormen dus geen direct aandachtspunt voor de huisarts. Tegelijkertijd heeft de Nederlandse huisarts als poortwachter een rol in het beheersen van kosten. Het is dus van belang om het stewardship van de Nederlandse huisarts te stimuleren.
Beschikbaarheid van data over de kosten van de zorg en specifieke scholing zouden dit aspect meer onder de aandacht kunnen brengen. De onlangs gelanceerde ‘Praktijkspiegel’ van Vektis geeft huisartspraktijken een objectief beeld van het totale zorggebruik van hun patiënten en de kosten die hiermee samenhangen. Hiervoor worden de declaratiegegevens van alle zorgverzekeraars gebundeld en in heldere overzichten aangereikt.(9) Mogelijk draagt dit bij aan de beschikbaarheid van data en de mogelijkheid van huisartsen om daarop te reflecteren.
Philip van der Wees, senior onderzoeker, IQ healthcare, Radboudumc Nijmegen
Joost Wammes, onderzoeker, IQ healthcare, Radboudumc Nijmegen
Jako Burgers, hoofd Richtlijnontwikkeling & Wetenschap, Nederlands Huisartsen Genootschap
Pim Assendelft, hoogleraar huisartsgeneeskunde, Radboudumc Nijmegen
contact
philip.vanderwees@radboudumc.nl
cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Lees ook:
Referenties
1. van Hassel D, van der Velden L, Batenburg R. Landelijk SMS-tijdsbestedingsonderzoek huisartsen. Utrecht: Nivel, 2015.
2. Schäfer W, Groenewegen P, van den Berg M. De werkbelasting van huisartsen: Nederland in internationaal perspectief. Utrecht: Nivel, 2016.
3. Croonen H. ‘Het roer moet om’ bereikt akkoord. Medisch Contact 2015; 41.
4. Bruntink R. Samenwerken voor betere palliatieve thuiszorg. Medisch Contact, 2015; 42: 20-2.
5. http://invoeringbasisggz.nl/
6. Monitor Generalistische Basis GGZ. KPMG/Plexus. December 2015
7. Faber F, van Loenen T, van den Berg M, Westert GP. Huisarts kan zorg betaalbaarder maken. Medisch Contact. 2012; 47: 2574-7.
8. Tilburt JC, Wynia MK, Sheeler RD, et al. Views of US physicians about controlling health care costs. JAMA 2013; 310(4): 380-8.
9. http://www.vektis.nl/index.php/producten-en-diensten/praktijkspiegel


















B.A. Thoonsen
huisarts/onderzoeker, NIJMEGEN Nederland
Mooi:92% van de huisartsen geeft aan goed voorbereid te zijn om hun patiënten optimale palliatieve zorg te leveren. En meer dan de helft geeft aan dat ze met hun kwetsbare patiënten gesprekken rondom toekomstige medische besluitvoering voeren.
Onze c...ijfers tonen iets heel anders aan. Wij trainden huisartsen in het tijdig identificeren van hun palliatieve patiënten met kanker, COPD of hartfalen. Ze leerden een anticiperend zorgplan te maken en met hun patiënt over de toekomstige zorg te spreken. We nodigden de getrainde huisartsen uit om vervolgens hun palliatieve patiënten tijdig identificeren, het gesprek met ze aan te gaan en palliatieve zorg te gaan plannen.
Een jaar later bleek dat ze bij slechts 25% van de in dat jaar overleden patiënten palliatieve zorg waren gestart. Die 25% hadden inderdaad hun huisarts vaker gezien, hadden 25% minder ziekenhuisopnames, en 67% overleed thuis, tegenover 45% in de niet-geïdentificeerde groep.
Waarschijnlijk hebben huisartsen bij het invullen van de vragenlijst waarover MC nr 26 rapporteert díe patiënten voor ogen bij wie ze palliatieve zorg verlenen. Ze zijn zich niet bewust dat een groot deel het zonder palliatieve zorg moet stellen. Huisartsen bleken het vaak lastig te vinden het gesprek over de toekomst aan te gaan. Daarnaast weten patiënten met orgaanfalen vaak niet dat hun ziekte levensverkortend is. Het ziekteverloop is lastig te voorspellen ze blijven tot laat in het ziektetraject bij de specialist onder behandeling.
Nog steeds krijgt een groot deel van de patiënten die daar wel baat bij zouden kunnen hebben geen, of pas in de terminale fase palliatieve zorg. En dus reactieve zorg in plaats van proactieve zorg.
Palliatieve zorg kan bijdragen aan een verbetering van kwaliteit van leven in de laatste fase van het leven. Een betere afstemming tussen 1ste en 2de lijn, het gesprek over de toekomst aan durven gaan en in afstemming met de patiënt een zorgplan opstellen zijn daarvoor essentieel.
K.Vissers Y.Engels