Risico bij heup- of knieprothese niet gering
Toenemend aantal infecties dwingt tot nieuwe behandelstrategieën
3 reacties
Veel patiënten, maar ook huisartsen, onderschatten de risico’s van een heup- of knieprothese, waarschuwen drie orthopedisch chirurgen. Steeds meer patiënten lopen bij deze ingreep een slecht behandelbare chronische infectie op.
In Nederland stijgt het aantal patiënten met een totale heupprothese (THP) of totale knieprothese (TKP). In 2015 werden er 52.905 THP’s en TKP’s geplaatst.1 Dit is een aanzienlijke toename (14,2%) ten opzichte van 2012 (46.311), waarbij de stijging voor de THP (21%) het grootst is. 1 tot 2 procent van deze patiënten krijgt een vroege postoperatieve infectie. Het infectiepercentage voor de TKP stijgt naar verwachting zelfs tot 3 procent.2
Immuungecompromitteerde patiënten, zoals reumapatiënten, hebben een verhoogd risico op een periprothetische infectie (PPJI; periprosthetic joint infection).3 Een behandeling van een PPJI kost 50 tot 100 duizend euro per patiënt, afhankelijk van de complexiteit van de behandeling.
Behandeling van een vroege postoperatieve infectie bestaat uit spoelen van het gewricht, vervangen van de mobiele delen van de prothese en antibiotica gedurende drie maanden. Een zo vroeg mogelijke herkenning en behandeling van een prothese-infectie is van groot belang als het gaat om het behouden van de prothese op de langere termijn. Ongeveer 80 procent van de patiënten toont volledig herstel en kan weer genieten van de hernieuwde mobiliteit. 20 procent heeft echter een persisterende PPJI en dient hiervoor meerdere ingrijpende operaties te ondergaan, waarbij er soms uiteindelijk geen operatieve opties meer zijn.
De casus hieronder illustreert dat een kunstgewricht niet altijd tot een tevreden patiënt met een goede mobiliteit leidt, maar ook tot morbiditeit en zelfs mortaliteit kan leiden.
Casus
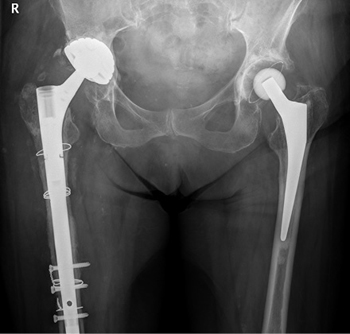
Een voorbeeld van zo’n persisterende infectie is de 82-jarige patiënte A, met in de voorgeschiedenis in 1992 een THP rechts en in 1998 een THP links. In 2014 heeft ze een aortaklepvervanging ondergaan en ze is tevens bekend met nierfunctiestoornissen en polymyalgia rheumatica. In 2010 onderging ze een revisie van de THP rechts, gecompliceerd door een late infectie. In 2011 werd de infectie behandeld door het verwijderen van de prothese en plaatsen van een spacer (prothese van botcement met antibiotica erin). Zes weken later werd de heupprothese gereïmplanteerd. In eerste instantie ging dit goed, maar in 2015 werd ze acuut opgenomen in verband met een sepsis op basis van een recidiefinfectie van de rechterheup. Gezien de algehele gezondheidstoestand kon de heup niet verwijderd worden en werd deze gespoeld. Daarnaast kreeg ze suppressietherapie met antibiotica. Er ontwikkelde zich een chronische fistel, waarna de antibiotica werden gestaakt. Deze patiënt is recentelijk overleden.
Parallellen
De behandeling van patiënten met een PPJI toont een groot aantal parallellen met de oncologische patiënt:
- meerdere en (langdurige) ziekenhuisopnames;
- meerdere operaties;
- veel morbiditeit en soms zelfs mortaliteit;
- langdurig gebruik van medicatie (met de nodige bijwerkingen);
- uitkomst onzeker (20 tot 40 procent houdt een persisterende infectie of krijgt een recidiefinfectie).
Risico’s
Uiteraard worden alle patiënten geïnformeerd over de risico’s van een gewrichtsvervangende operatie. Maar een patiënt kan de volledige reikwijdte en consequenties van een geïnfecteerde prothese niet overzien. Binnen de bestaande patiëntenverenigingen is er (te) weinig informatie over een PPJI en de mogelijke consequenties. De informatievoorziening voor de (toekomstige) patiënt moet dus verbeterd worden, maar ook voor de zorgverleners, zoals de huisarts. Die kan de patiënt dan met meer kennis informeren en adviseren over de voor- en nadelen van een THP of TKP.
Patiënten vragen tegenwoordig om een heup- of knieprothese en eisen soms een operatie, terwijl ze het conservatieve traject nog niet hebben doorlopen. Als ze niet hun zin krijgen, gaan ze op zoek naar een andere dokter, die wel bereid is te opereren.
Daarnaast gaan patiënten op steeds jongere leeftijd onder het mes en maken klinieken volop reclame om patiënten binnen te halen. Korte wachttijd, sportheup, voorste benadering; kosten noch moeite worden gespaard om de patiënt te verleiden zich te laten opereren. Er gaat echter geen geld naar patiëntenvoorlichting over de mogelijke risico’s.
Kwaliteitscriteria
Bewustwording van de risico’s en de grootte van het probleem is dus van belang. Binnen de (internationale) orthopedische wereld is hier ook steeds meer aandacht voor. Jaarlijks is er een groot Europees congres over orthopedische infecties, en de Werkgroep Orthopedische Infecties (WOI, subvereniging van de Nederlandse Orthopaedische Vereniging) houdt zich actief bezig met het ontwikkelen van richtlijnen en optimaliseren van de kennis over PPJI. De NOV en de WOI hebben kwaliteitscriteria en volumenormen vastgesteld. Hierdoor vindt behandeling van patiënten met een chronische PPJI alleen nog plaats in gespecialiseerde centra.
Dit is echter niet genoeg. Mede gezien het groeiend aantal patiënten met een PPJI en de resistentie tegen antibiotica is meer klinisch, maar ook basaal wetenschappelijk onderzoek nodig. Nog meer operaties en meer antibiotica zullen het (toekomstige) probleem niet kunnen oplossen en dus moeten er nieuwe behandelstrategieën ontwikkeld worden. Enkele voorbeelden hiervan zijn: coating van de prothese met nanopartikels, waardoor de bacteriën niet kunnen hechten op het implantaat, peroperatief spoelen van het geïnfecteerde gewricht met een oplossing die de biofilm (slijmlaag waarin de bacteriën zich verschuilen) oplost en aanbrengen van een met antibiotica geïmpregneerde hydrogel op de prothese, waardoor de bacteriën zich niet kunnen hechten en de biofilm zich niet kan vormen. Financiële ondersteuning voor dit type onderzoek is vooralsnog niet gemakkelijk te verkrijgen.
Ziekenhuiskosten
Maatschappelijke bewustwording van het probleem – bij (toekomstige) patiënten, zorgverleners en politiek – zal de informatievoorziening en de financiële middelen voor onderzoek en behandeling van patiënten met een chronische PPJI een positieve impuls geven.
Alleen al de geschatte jaarlijkse ziekenhuiskosten voor revisieoperaties vanwege een geïnfecteerde TKP of THP zullen in Nederland meer dan 43 miljoen euro in 2025 bedragen.1
Reductie van het aantal patiënten met een PPJI en een succesvollere behandeling is dus niet alleen belangrijk voor de patiënt, maar ook voor de maatschappij.
auteurs
Bart van der Wal orthopedisch chirurg, Universitair Medisch Centrum Utrecht (UMCU)
Charles Vogely orthopedisch chirurg, UMCU, voorzitter Werkgroep Orthopedische Infecties
Jon Goosen orthopedisch chirurg, Periprosthetic Joint Infection Unit, Sint Maartenskliniek, Nijmegen
Geen belangenverstrengeling gemeld door de auteurs.
contact
b.c.h.vanderwal@umcutrecht.nl
cc: redactie@medischcontact.nl
lees ookvoetnoten
1. LROI: landelijke registratie orthopedische implantaten.
2. Cram P, Lu X, Kates SL, Singh JA, Li Y, Wolf BR. Total knee arthroplasty volume, utilization, and outcomes among Medicare beneficiaries, 1991-2010. JAMA. 2012 Sep 26; 308(12): 1227-36.
3. Kunutsor SK, Whitehouse MR, Blom AW, Beswick AD; INFORM Team. Patient-Related Risk Factors for Periprosthetic Joint Infection after Total Joint Arthroplasty: A Systematic Review and Meta-Analysis. PLoS One. 2016 Mar 3;11(3)
download dit artikel (pdf)

















tom hogervorst
orthopedisch chirurg, 's-Gravenhage
“Korte wachttijd, sportheup, voorste benadering; kosten noch moeite worden gespaard om de patiënt te verleiden zich te laten opereren. Er gaat echter geen geld naar patiëntenvoorlichting over de mogelijke risico’s”.
Heren heren toch.., Wat lezen wij... nu? De voorste benadering (een wetenschappelijk gevalideerde operatie techniek) als verleiding strategie voor een totale heup operatie?
In bovenstaande zin worden toegang tot zorg, een sinds 7 jaar niet meer gehanteerd implantaat type en de voorste benadering op een hoop gegooid. De samenhang is ons volstrekt onduidelijk.
De voorste benadering is de meest anatomische heup benadering, dwz met de minste weke delen schade. Minder weefsel schade verkleint de infectie kans.
Wij beschouwen de voorste benadering als de benadering voor high-volume heup chirurgen die met een gedegen training geleerd moet worden. Deze trainingen verzorgen wij ook.
Wij denken dat high-volume chirurgie steeds gepaard moet en zal gaan met een focus op een optimaal patiënt resultaat. Anders gezegd, het leven is geen pretje als je veel heupen plaatst, maar ook veel luxaties en infecties moet behandelen. Kwaliteit betekent dan juist het reduceren van reoperaties en infecties.
Bij deze focus op kwaliteit hoort juist ook goede voorlichting, met name ook over infecties. En pre-operatief bespreken en optimaliseren van randvoorwaarden zoals diabetes, roken, gewichtsreductie enz. En dit alles nadat niet-operatieve opties besproken / uitgeprobeerd zijn volgens de richtlijn van onze eigen wetenschappelijke vereniging de NOV.
Wij verkopen geen heupen! Wij leveren kwaliteit. Die is meetbaar en de voorste benadering hoort daar heel duidelijk bij.
orthopedisch chirurgen:
Tom Hogervorst, Haga ziekenhuis Den Haag
Hans-Erik Henkus, Wilbert van Laar, Alrijne ziekenhuis Leiderdorp
Heinse Bouma, Bergman Clinics Naarden
Julius Wolkenfelt, OLVG Amsterdam
Bas ten Have, Martini ziekenhuis Groningen
J. Hulshof
GGZ-arts, Wolfheze
Ik schrik eerlijk gezegd over het hoge aantal PPJI's en ik vraag me af wat er in de verschillende orthopedische centra aan gedaan wordt om dit aantal te doen verminderen. Toenemende resistentie tegen antibiotica zal zeker een rol spelen, maar hoe zit... het met de pre-operatieve screening van patiënten? Selectie van patiënten die wel of niet een verhoogd risico op infectie hebben? Pre- en peroperatief profylactisch antibiotica toedienen? Gebruik van operatietechnieken en hygiënemaatregelen die de kans op het introduceren van bacteriën verder kunnen minimaliseren? Zijn er verschillen tussen orthopedische centra in Nederland wat betreft het optreden van PPJI's en is dit te relateren aan bovengenoemde zaken? Voorkomen is nog altijd beter dan genezen.
Maarten Vasbinder
médico familiar e comunitario, Ubon Ratchathani
Het optreden van infecties lijkt mij geen goed argument. Infecties kunnen tot een minimum worden teruggebracht met militaire discipline. Ook post-chirurgisch kan sterieler worden gewerkt. Ook hier gaat de kost voor de baat uit. Niet leuk, maar kennel...ijk de enige manier, hoe goed de voornemens ook zijn. Daar kan nog heel veel gedaan worden.
Dat er te veel en vaak onnodig geopereerd wordt, is een andere zaak. Dat blijkt ook weer uit de laatste artikelen over knie-arthroscopiën.