Met de beste bedoelingen in Zuid-Soedan
Een schotwond legt de culturele verschillen bloot
2 reacties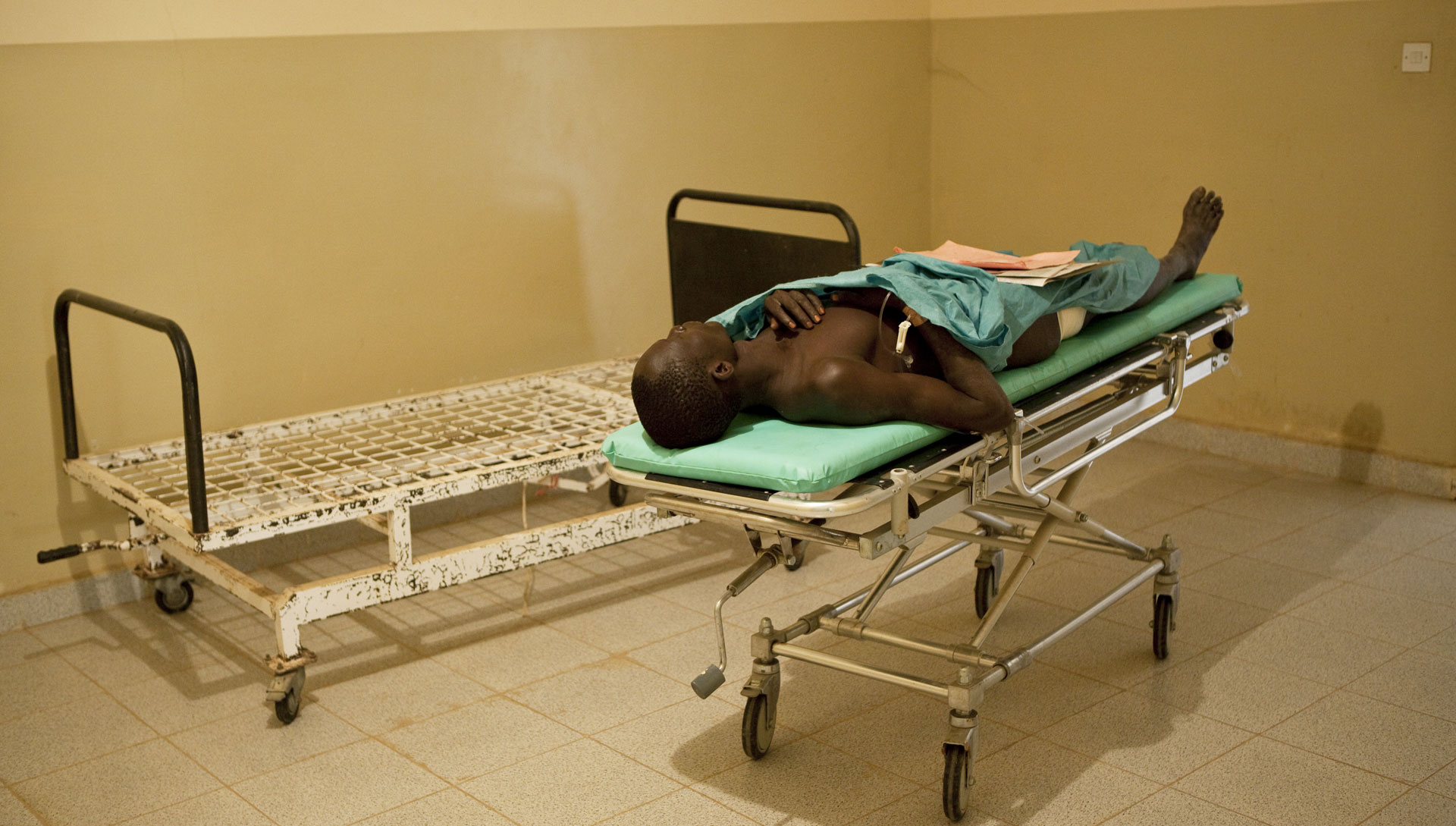
Ik ga acht weken werken voor Artsen zonder Grenzen in Zuid-Soedan in het Unity State Bentiu Hospital. Het is een ziekenhuis in het noorden van het land met ongeveer 150 bedden en de enige spoedeisendehulpafdeling in de wijde omgeving.
Naast veel lokaal personeel zijn er slechts drie specialisten: een kinderarts, een anesthesioloog en een chirurg, die dus 24/7 dienst hebben. Er is een tropenarts kindergeneeskunde en obstetrie/gynaecologie die ook algemene diensten doet en er zijn wat lokale artsen, maar die sturen alle patiënten door omdat ze weinig ervaring hebben.
Dan zijn er clinical officers, die hebben een medische opleiding van drie jaar maar zijn dus geen dokter. Op de SEH komen 150 tot 350 patiënten per dag. Nu de malariaperiode weer begint, is er een buitenpost speciaal voor malariapatiënten. Daar komen 500 tot 600 personen per dag van wie 75 procent een positieve malariatest heeft; zij krijgen direct Paludrine.
Een schotwond
Laat op de avond komt een jongen met een schotwond binnen. Op de rechterbil zie ik de ingangswond en op de linkerbil de uitgangswond. Omdat het vrij kleine wonden zijn concludeer ik dat het om een klein kaliber kogel gaat. Er zijn geen mogelijkheden om aan diagnostiek te doen; er is zelfs geen simpel röntgenapparaat. Ik heb dus alleen m’n kennis van de anatomie. Zijn benen zijn warm dus er is geen vaatletsel. Hij voelt ze en kan ze bewegen, dus ook geen zenuwletsel. We brengen een urinekatheter in; de urine is helder: geen bloed, dus geen letsel. Blijven over spieren en rectum. Hij wordt opgenomen en krijgt breedspectrumantibiotica.
De volgende dag zegt hij dat hij gepoept heeft met bloed. De kogel is dus door de endeldarm gegaan. Ik had gezegd dat hij niet mocht eten, maar hij is niet nuchter en kan niet mee naar de ok. Er ontstaat direct discussie met zijn moeder die hem voedt en verzorgt – het ziekenhuis serveert geen voeding. Omdat hij niet nuchter is, moet hij wachten tot de volgende dag, zaterdag.
Vóór de operatie nemen we het consentformulier door. Via een tolk leg ik uit dat ik zijn billen en rectum zal onderzoeken. Als het rectum inderdaad geperforeerd is, zal ik een stoma aanleggen zodat feces niet meer langs het kogelgat gaan. Het is een lang gesprek waar ook moeder en een broer bij zijn. Is alles begrepen? Ja. Zijn er nog vragen? Nee. Het consentformulier waarin de ingreep stap voor stap is uitgelegd, wordt met een duimafdruk ondertekend.

Discussie
Zaterdag, kort voor de operatie loop ik nog even langs. Zijn er nog vragen? Nee. Een uurtje later als de jongeman al bijna op de operatietafel ligt, dringt zijn broer het operatiecomplexje binnen en sommeert dat we alleen billen en rectum mogen opereren maar geen stoma aanleggen. Ik probeer met de broer in discussie te gaan, maar dat is onmogelijk. Ik besluit alleen de operatie aan billen en rectum te doen. Maar ik zal nog eens met meer overtuiging met de familie gaan praten en kan dan ongetwijfeld zondag de stoma aanleggen.
De operatie bevestigt dat het rectum geperforeerd is. Er is ook pus; de infectie is dus al begonnen. Via drains langs het kogeltraject naar het rectum spoel ik om de wond schoon te maken. Helaas vind ik geen traject naar de uitgangswond aan de huid; soms volgt een kogel geen rechte baan omdat hij ricocheert op het bekken of het bovenbeen. Na afloop van de operatie besef ik dat dit niet dé behandeling is. In de namiddag ga ik met de tolk en een lokale arts terug naar de jongen en zijn familie om met een tekening mijn bevindingen tijdens de operatie uit te leggen. Mijn plan is zondag weer te opereren en een stoma aan te leggen; de familie gaat overleggen. Zondag is een rustdag maar iedereen begrijpt dat dit belangrijk is. Ook het lokale team van de operatiekamer gaat naar de familie om uitleg te geven. Maar we krijgen geen toestemming voor een stoma. Op de ok spoelen we de wond weer zorgvuldig; er is veel pus. De jongen heeft geen koorts, labwaarden zijn ok, leukocyten 11 109/l dus iets hoger dan de normaalwaarde.
Kwaad
Maandag heeft hij geen koorts, leukocyten: 12 109/l én er is subcutaan emfyseem. Linksonder in de buik en aan de flank tot aan de thorax zit lucht onder de huid. Dit komt door gasvormende bacteriën en duidt op voortgaande infectie van spier- en bindweefsel van de buikwand. Het betekent ook dat een buikoperatie en een stoma noodzakelijk zijn. Maar de familie blijft weigeren. Hun redenering: hij kan nog zelf poepen. Ik spoel de wond weer een keer; er is heel veel pus. We praten nogmaals indringend met de familie en dringen aan op een buikoperatie, maar dat wordt weer geweigerd. De antibiotica worden voortgezet, er is koorts, leukocyten 20 109/l. De volgende ochtend nemen we de jongen mee naar het operatiecomplex waar we meer metingen kunnen doen, maar vóór het zover is, overlijdt hij aan een infectieuze shock door de gevorderde infectie.
De familie is kwaad op ons. Ze komen zelfs de operatiekamer in en uit pure frustratie schoppen en slaan ze de anesthesioloog en mij. Dat maakt indruk, we zijn er niet op voorbereid.
De familie weigert een buikoperatie en een stoma
Hun probleem
In de nabespreking met de bazin van het ziekenhuis en de lokale verbindingsman, zegt de laatste: ‘Als de familie een behandeling weigert, trek je je handen ervan af. Dan zeg je: neem de patiënt mee naar een ander ziekenhuis en een andere chirurg.’
Wij als team wilden het beste voor de jongen. Je probeert binnen de beschikbare mogelijkheden wat je kunt, maar je voelt dat het niet goed zal gaan. De verbindingsman herhaalt: ‘Het is hun keuze, hun probleem, niet het jouwe.’
Wijze les: leg alles vast op een consentformulier, maar als de patiënt weigert, is daarmee de zaak af. Helaas. Het is een dilemma: je beschikt over chirurgische vaardigheden en je wéét wat het beste is voor je patiënt. Maar je bent ook onmachtig. Je doet je werk bij mensen die jou niet begrijpen en met wie je niet direct zelf kunt communiceren. Je ziet achterdocht en trots in hun houding en ogen. Er zijn culturele verschillen die je niet begrijpt, zoals dat een stoma een stigma is. Dat is in deze cultuur zo, maar waarom is me niet duidelijk. Ik schrik hiervan maar ben ook nieuwsgierig naar hun manier van leven, hun keuzes. Ik moet over mijn cultuurschok heenstappen en mijn westerse instelling aanpassen.
‘Goed werk’
In Nederland hebben we goed opgeleide artsen, voldoende artsen per inwoner en de bevolking is gezond met een levensverwachting van 82 jaar. Zuid-Soedan heeft niet genoeg artsen, een gering bruto nationaal product en een laag inkomen per inwoner. De levensverwachting is ongeveer 60 jaar.
Waarom ga je hier als westerse arts naartoe? Is het altruïsme? Omdat wij het goed hebben en zij niet? Ik doe ‘goed werk’, jazeker, door heel veel mensen met simpele middelen te helpen. En ze zijn Artsen zonder Grenzen en mij daar dankbaar voor. Maar zitten ze op ons te wachten? Kunnen ze het niet beter zelf? Moeten we ze misschien alleen helpen met opleiden? En wat zouden ze doen als we niet meer komen? Er ontbreekt een structuur om goede zorg te bieden en er worden veel te weinig artsen opgeleid. Is de cultuur ernaar om patiënten in eigen land te behandelen? Er is het lokale staatsziekenhuis maar dat functioneert maar ongeveer 25 procent van de tijd omdat ze geen geld van de regering krijgen om diesel te kopen voor de generator. En áls de generator werkt hebben ze geen geld voor medicijnen of andere spullen. In de hoofdstad Juba is een faculteit geneeskunde en een modern ziekenhuis met één CT-scan en beperkte chirurgische mogelijkheden. In Zuid-Soedan leven allerlei stammen en er is een beperkte gemeenschappelijke cultuur. Stammenpolitiek, persoonlijke verrijking, corruptie, criminaliteit en (seksueel) geweld zijn er aan de orde van de dag. En in veel subculturen zijn de macht en het belang van de familie erg sterk en soms allesbepalend.
Opleiden
De grootste drie veroorzakers van ziekte zijn malaria, diarree en pneumonie. Ze zijn met goede hygiëne en geld te behandelen. Geweld komt op plek vier. Alleen voor die slachtoffers komt een chirurg van pas. Je ziet hier schot- en speerverwondingen, ongevallen met open fracturen, seksueel en huiselijk geweld, brandwonden van open vuren, slangen- en mensenbeten. Regelmatig melden patiënten zich pas na dagen of weken in het ziekenhuis. In eerste instantie gaan ze naar een lokale ‘dokter’ om te worden ‘behandeld’.
We moeten ze zeker helpen met opleiden. Helaas merk je al direct dat cultuurverschillen en gebrek aan geld belangrijke hindernissen zijn. En wat gebeurt er als we niet meer helpen? Mensen denken: er worden vele beloftes gedaan, (zogenaamd) goede plannen gemaakt en daarna houdt het allemaal weer op. Dat klinkt heel cynisch, maar helaas is het de laatste honderd jaar vaak zo gegaan in vele landen in Afrika. Kennelijk hecht de regering in deze regio weinig belang aan goede gezondheidszorg en scholing. Of misschien vinden ze het wel te bedreigend.
auteur
Victor de Ridder, traumachirurg, WKZ, Utrecht
contact
vicrid@mac.com
cc: redactie@medischcontact.nl
Lees ook















H. Klandermans
physician assistant, Wijchen
Ik heb vanaf 2004 twee jaar in Eastern equatoria, Nanyangachor gewerkt. Een hele bijzondere ervaring, de Toposa wonen daar met hun vee. Het is niet te vergelijken met andere delen van Afrika waar ik ook heb gewerkt (Nigeria, Tanzania), we zagen ziekt...en waarvan ik het bestaan niet wist brucelose, guinea worm, hydatic cyste en kala azar. Over cultuurverschillen maar niet te spreken, de vrouwen vertelden letterlijk dat als hun mannen hun niet sloegen (met een zweep, meerderheid van de vrouwen had striemen op de rug) hij niet van haar hield. Mijn ogen uitgekeken en veel vaccinaties en voorlichting kunnen geven. Een ziekenhuis was in de verste verte niet aanwezig, dus roeien met de riemen die je hebt. Antwoord op je vragen heb ik niet, het blijft voor mij onverteerbaar die ongelijkheid in de wereld maar ik zou niet weten hoe ze op te lossen. In ieder geval bedankt voor je verhaal.
J.M. Keppel Hesselink
pijnarts, Bosch en Duin
Whoa, dappere collega met hart voor de zaak. Petje af. Ht lijkt een fikse afspiegeling van onze eigen Covid misere. Als de patient geen vaccinatie wil, en hij krijgt toch Covid.......vul het maar in. Anyhow, ik heb het 'genoegen' gehad 2 jaar lang i...n Gambia te proberen de locale artsen te helpen met pijnbehandeling. Daar was het roadblok niet de patient maar de locale artsen die wel mee wilde doen maar niets wilde bijdragen..... Afrika blijft een lastig continent! Hulde aan Victor!