Chemo wordt te lang doorgezet
1 reactieHet niet-kleincellig longcarcinoom wordt soms te lang bestreden met chemotherapie. Dat is slecht voor de kwaliteit van leven na de behandeling. De afdeling Longziekten van de Isala klinieken onderzocht dit fenomeen en bedacht een oplossing.
Jaarlijks sterven meer mensen aan longkanker dan aan elke andere vorm van kanker.1 Het aantal mensen dat aan longkanker overlijdt (ruim 10.000 in 2008), is bijna gelijk aan het aantal nieuwe gevallen per jaar.2 3
Longkanker wordt vaak pas vastgesteld in een vergevorderd stadium, waardoor van genezing geen sprake meer kan zijn.4 Palliatieve chemotherapie is dan de behandeling van eerste keus, eventueel in combinatie met radiotherapie. Door chemotherapie zou de mediane overlevingsduur in beperkte mate (hooguit maanden) toenemen, zonder de kwaliteit van leven aan te tasten. 5 6
Door uitbreiding van het chemotherapeutische arsenaal, toenemend optimisme onder oncologen en hooggespannen verwachtingen van patiënten tekent zich een trend af van het langer doorbehandelen met chemotherapie. 7 8 Patiënten krijgen hierdoor minder gelegenheid zich voor te bereiden op de stervensfase. Te lang doorbehandelen wordt daarom beschouwd als een indicator van slechte kwaliteit van zorg.9
Om te bezien of patiënten in de Isala klinieken in Zwolle de laatste jaren ook langer zijn behandeld dan daarvoor, onderzochten wij retrospectief de overlevingsduur na de laatste palliatieve chemokuur bij patiënten met niet-kleincellig bronchuscarcinoom, in twee cohorten: degenen bij wie de diagnose in de periode 2004-2005 respectievelijk 2008-2010 is gesteld.
Overleving
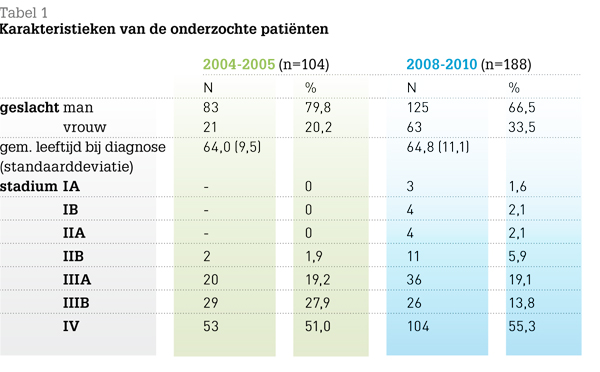
In de periode 2004-2005 en in de periode 2008-2010 zijn respectievelijk 104 en 188 patiënten geïdentificeerd. Hun karakteristieken staan in tabel 1.
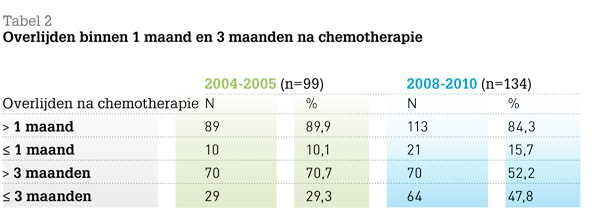
De mediane tijd tussen chemotherapie en het moment van overlijden was in 2008-2010 significant korter dan in 2004-2005 (98 versus 144). Tabel 2 toont het aantal patiënten dat binnen 1 maand en binnen 3 maanden na chemotherapie overleed. Het aantal patiënten dat binnen 1 maand overleed nam toe van 10 naar 15 procent; deze toename was niet significant. In 2008-2010 overleden wel significant meer mensen binnen 3 maanden na chemotherapie dan in 2004-2005 (stijging van 29 naar 48%).
Doorbehandelen
Voor zover ons bekend is dit de eerste keer dat de tijd tussen de laatste chemotherapiekuur en het moment van overlijden is onderzocht bij patiënten met longkanker. Er zijn duidelijke aanwijzingen dat patiënten uit de Isala klinieken in 2008-2010 langer werden doorbehandeld dan in 2004-2005. Ten eerste nam de mediane tijd tussen de laatste chemotherapie en overlijden af met 46 dagen. Ten tweede steeg het percentage patiënten dat binnen 3 maanden na de laatste chemokuur kwam te overlijden aanzienlijk. In onze studiepopulatie leidde langer doorbehandelen niet tot een statisch significant overlevingsvoordeel. Omdat we niet over cijfers van andere ziekenhuizen beschikken, kunnen we onze resultaten niet vergelijken.
Folie à deux
Welke andere factoren zouden dit effect van doorbehandelen kunnen verklaren? Naast de in de inleiding geschetste oorzaken spelen arts en patiënt ook een belangrijke rol. Patiënten schetsen tegenover hun arts vaak een positiever beeld van de effecten van de behandeling en hun algemene conditie in de hoop dat ze nog andere behandelingen zullen krijgen. Artsen beginnen liever niet over het staken van de chemotherapie omdat ze hun patiënten de hoop niet willen ontnemen. Hierdoor ontstaat een soort folie à deux, waardoor er langer en mogelijk te lang wordt doorbehandeld.10 Ten slotte blijken artsen de levensverwachting regelmatig te overschatten, tot meer dan vier weken.11
Donkere kanten
Bovenstaande constateringen hebben ertoe geleid dat op onze afdeling Longenoncologie een verpleegkundige specialist is opgeleid, die zich nadrukkelijk zal bezighouden met palliatieve zorg. Deze zorg dient in onze optiek te beginnen als de diagnose wordt gesteld, en niet pas als de chemotherapeutische mogelijkheden zijn uitgeput en het tijdstip van overlijden (zeer) nabij komt.
Het is duidelijk dat te veel geneeskunde ook niet goed is. Daarom pleiten we ervoor dat bij de evaluatie van de behandeling met chemotherapie bij longkanker er niet alleen wordt gekeken naar positieve zaken (overlevingswinst, response rate) maar ook naar de donkere kant ervan, uitgedrukt in ziekenhuisopnames, dagen in ziekenhuis, en tijd tussen laatste chemo en overlijden.
Jan Willem van den Berg, longarts, Isala klinieken, Zwolle
Gerdien Venema, aios longgeneeskunde, Isala klinieken, Zwolle
Steven Uil, gezondheidswetenschapper, Isala klinieken, Zwolle
Corinne Kloosterziel, longarts, Isala klinieken, Zwolle
contact: j.w.k.van.den.berg@isala.nl; cc: redactie@medischcontact.nl
contact: j.w.k.van.den.berg@isala.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Lees ook
- ‘De arts staat in de behandelmodus’ (mei 2012)
- Niet behandelen is soms beter (feb 2012)
- Tussen helpen en zinloos handelen (jan 2012)
- Een goed gesprek over de dood (juni 2011)
Literatuur
1. Jemal A, Bray F, Center MM, Ferlay J, Ward E, Forman D. Global cancer statistics. CA Cancer J.Clin. 2011; 61: 69-90.
2. Ferlay J, Parkin DM, Steliarova-Foucher E. Estimates of cancer incidence and mortality in Europe in 2008. Eur.J.Cancer 2010; 46: 765-81.
3. Gommer AM, Poos MJJC, Burgers JA. Hoe vaak komt longkanker voor en hoeveel mensen sterven eraan? 2011. Nationaal Kompas Volksgezondheid.
4. Yang P, Allen MS, Aubry MC, Wampfler JA, Marks RS, Edell ES, Thibodeau S, Adjei AA, Jett J, Deschamps C. Clinical Features of 5,628 Primary Lung Cancer Patients*. Chest 2005; 128: 452-62.
5. Quantin X, Riviere A, Daures JP, Oliver P, Comte-Bardonnet M, Khial F, Marcillac I, Pujol JL. Phase I-II study of high dose epirubicin plus cisplatin in unresectable non-small-cell lung cancer: searching for the maximal tolerated dose. Am.J.Clin.Oncol 2000; 23: 192-6.
6. Spiro SG, Rudd RM, Souhami RL, Brown J, Fairlamb DJ, Gower NH, Maslove L, Milroy R, Napp V, Parmar MK, Peake MD, Stephens RJ, Thorpe H, Waller DA, West P. Chemotherapy versus supportive care in advanced non-small cell lung cancer: improved survival without detriment to quality of life. Thorax 2004. 59: 828-36.
7. Murillo Jr JR, Koeller J. Chemotherapy given near the end of life by community oncologists for advanced non-small cell lung cancer. Oncologist 2006; 11: 1095-9.
8. Matsuyama R, Reddy S, Smith TJ. Why do patients choose chemotherapy near the end of life? A review of the perspective of those facing death from cancer. J.Clin.Oncol. 2006; 24: 3490-6.
9. Earle CC, Landrum MB, Souza JM, Neville BA, Weeks JC, Ayanian JZ. Aggressiveness of Cancer Care Near the End of Life: Is It a Quality-of-Care Issue? J.Clin.Onco; 2008; 26: 3860-6.
10. Buiting HM, Rurup ML, Wijsbek H, Zuylen ZL van, Hartogh HG den. Understanding provision of chemotherapy to patients with end stage cancer: qualitative interview study. BMJ 2011. 342:d1933.
11. Glare P, Virik K, Jones M, Hudson M, Eychmuller S, Simes J, Christakis N. A systematic review of physicians' survival predictions in terminally ill cancer patients. BMJ 2003; 327: 195-8.


















C.M.A. Bruijninckx
chirurg, ROTTERDAM
Ik wil de auteurs danken en complimenteren voor hun moed om deze negatieve resultaten te publiceren. Ik vermoed dat hun verklaring van de 'folie à deux' overeenkomt met de werkelijkheid. Ik betreur het dat zij hieruit concluderen dat een verpleegkund...ige specialist de aangewezen persoon zou zijn om patiënten in deze moeilijke fase te begeleiden. Ik denk dat juist artsen met hun grotere kennis van pathofysiologie daarvoor beter zijn toegerust omdat zij dankzij die kennis beter kunnen individualiseren en nuanceren.