Van casus tot expertisecentrum
5 reactiesORGANISATIE
Focus op bijzondere buikpijn- en liesbreukproblematiek
Het pijnsyndroom Acnes is weliswaar al in 1926 beschreven, maar de diagnose werd zelden gesteld. En een behandeling was er al helemaal niet. Totdat zich in het Máxima Medisch Centrum een patiënt aandiende met precies die klachten.
Begin 2002 zagen we, zonder het te weten, de eerste patiënt met Acnes in Máxima Medisch Centrum (MMC). Zij had al negen jaar een met één vinger aanwijsbare buikpijn die wisselend goed reageerde op een lidocaïne-injectie. Na een kleine operatie, waarbij huidtakjes van een intercostaalzenuw precies op haar pijnpunt werden doorgesneden, was zij blijvend van haar klachten verlost. In de maanden daarna zagen wij twee andere patiënten met exact dezelfde problematiek. Verbaasd over de presentatie van deze bijzondere soort buikpijn – en beschaamd door ons eigen tekort aan kennis hieromtrent – doorzochten wij de literatuur en kwamen uit bij het anterior cutaneous nerve entrapment syndrome (Acnes), dat al in 1926 uitgebreid was beschreven door J.B. Carnett.
Bij Acnes is er sprake van een wisselend heftige pijn in één kwadrant van de buikwand, lokaliseerbaar met één vinger, verergerend bij inspanning en activiteiten van de buikspieren, met somatosensorische huidafwijkingen ter plaatse, en veelal gepaard gaande met pseudoviscerale klachten. De diagnose ‘pijn door een buikwandaandoening’ wordt echter zelden gesteld, vooral door onbekendheid bij artsen, waardoor patiënten in een medische mallemolen terechtkomen, steeds andere onderzoeken krijgen en, bij gebrek aan beter, zelfs futiele ingrepen moeten ondergaan.1 Gestimuleerd door de doelmatigheid van een simpele behandeling met buikwandinjecties of een kleine chirurgische ingreep, werd het een missie om dit pijnsyndroom definitief op de medische kaart te zetten.2
Chronische pijn
Bij één op de vijftig acute buikpatiënten op de SEH kan de diagnose Acnes gesteld worden. Gecombineerd met gegevens uit de polikliniek en onderzoek bij patiënten met functionele buikklachten, is de totale incidentie één op tweeduizend. Ter ver-gelijking, de incidentie van appendicitis acuta is één op duizend. Een Nederlandse huisarts ziet dus ongeveer één nieuwe patiënt met Acnes per jaar. Zo zijn er mogelijk jaarlijks tussen de zevenduizend en tienduizend buikpijnpatiënten bij wie de diagnose Acnes kan worden gesteld. Uit langetermijnonderzoek (>3 jaar mediaan) blijken Acnes-patiënten in meer dan 80 procent van de gevallen baat te hebben bij een toegespitst behandeltraject.
In diezelfde periode was bij ons vanuit een ‘algemeen chirurgische’ achtergrond een interesse ontstaan voor liespijnproblematiek. In Nederland worden jaarlijks ruim dertigduizend liesbreukoperaties verricht, grotendeels via een open (lichtenstein)procedure. 10 procent van deze patiënten ontwikkelt chronische liespijn, van wie 2 tot 3 procent zeer ernstig, soms leidend tot arbeidsongeschiktheid en invaliditeit. Hetzelfde geldt voor liespijn bij vrouwen na een keizersnede (meer dan 28.000 per jaar); 7 procent van deze groep heeft chronisch pijn, van wie 1 tot 2 procent zeer ernstig.
Al met al ontwikkelen in Nederland tussen de duizend en twaalfhonderd patiënten jaarlijks een iatrogene pijn die met relatief simpele therapieën redelijk goed te behandelen is. Het gaat vaak om neuropathische pijnklachten ten gevolge van beschadiging of beknelling van lieszenuwen.3 Voor de postoperatieve liespijnpatiënten gelden – ten opzichte van Acnes – iets lagere succespercentages (60-70%). Binnen beide categorieën blijft er een restgroep chronische pijnpatiënten bestaan die niet met de huidige strategie kan worden geholpen. Voor dergelijke complexe gevallen moeten we zoeken naar alternatieven, zoals spinale- of dorsale-ganglionmodulatie.
Expertisecentrum
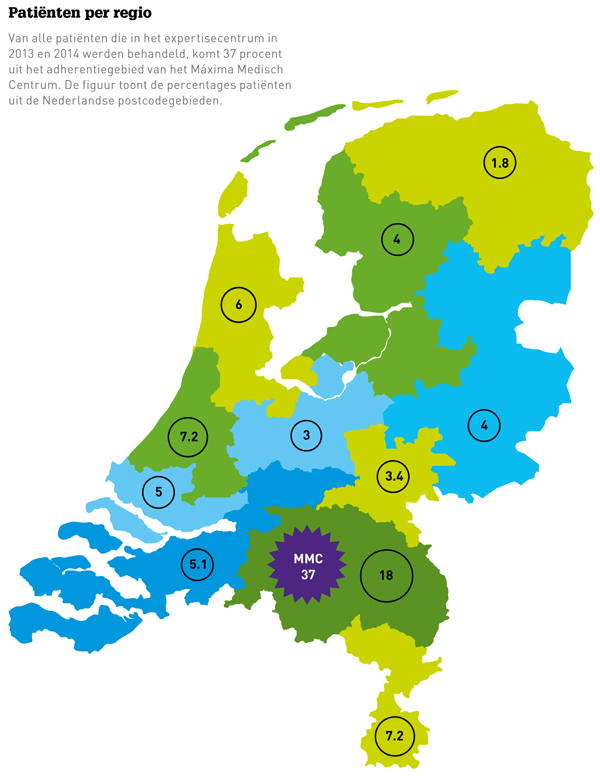
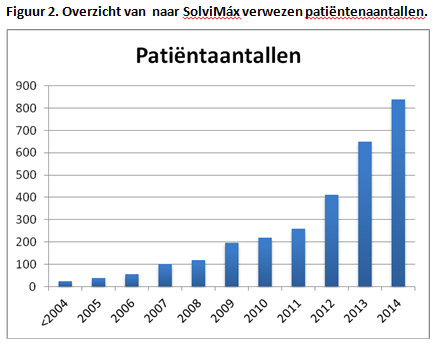
Vanaf 2004 hielden wij een nauwkeurige registratie bij. In 2007 waren reeds zoveel data verzameld dat wij een toenmalige coassistent vroegen om het patiëntenmateriaal nader te analyseren. In 2011 promoveerde collega Loos op een proefschrift getiteld ‘Surgical management of chronic inguinal pain syndromes’. Aanvankelijk hadden we met twee chirurgen incidenteel een gezamenlijk spreekuur. Door het toenemende aanbod raakten eigen oncologische en vaatchirurgische spreekuren echter door lies- en buikwandpijnpatiënten ‘verstopt’. Stroomlijning van de gestage groei van patiëntenaanbod was noodzakelijk. Meldden zich in 2004 nog maar 25 patiënten, in 2014 was dit aantal toegenomen tot bijna 850. De laatste twee jaar werd 65 procent verwezen van buiten ons eigen adherentiegebied (zie figuur onderaan). Ongeveer de helft ondergaat uiteindelijk een chirurgische ingreep.
Omdat diagnostiek en behandeling van deze complexe groep chronische pijnpatiënten (gemiddelde duur van de pijn >3 jaar) veel tijd kostten, terwijl een adequate dbc-code ontbrak, ontstond er kritiek vanuit de zorggroep en maatschap, die zich zorgen maakten over de financiële mismatch tussen onze tijdsinvestering en opbrengst. We ontwikkelden een businessplan en er volgden besprekingen met de raad van bestuur en zorgverzekeraars, om begrip te kweken voor deze bijzondere vorm van zorg. Hoewel zowel poliklinische als klinische chirurgische activiteiten voor ziekenhuis en maatschap aanvankelijk financieel dus onaantrekkelijk waren, volgde per 2014 – na intensief onderhoud met bovengenoemde partijen – een positief resultaat. Verhoging van het tarief van de betreffende zorgproducten leidde tot een adequate financiële dekking en de polikliniekondersteuning kon verder geprofessionaliseerd worden.
Aangezien we voldeden aan alle STZ-criteria voor een ‘expertisecentrum’, werd in 2012 het expertisecentrum voor buikwand- en liespijnproblemen SolviMáx opgericht. Ongezouten scepsis van kritische specialisten over onze chirurgische benadering van deze pijnsyndromen, stimuleerde ons tot het uitvoeren van gerandomiseerde studies. Geruchtmakend was een dubbelblinde chirurgische trial bij patiënten met verdenking op Acnes, die na informed consent ófwel een echte neurectomie ondergingen ófwel een placebo-operatie.4 Patiënten die niet wisten wat er met hen was gebeurd scoorden na een neurectomie sterk significant beter qua pijnreductie dan degenen die een placebo-operatie ondergingen. Tot op heden zijn zes in het Dutch Trial Register opgenomen gerandomiseerde trials lopende of reeds uitgevoerd.
Wetenschap
In januari 2012 werd een Acnes-congres georganiseerd dat ruim honderd artsen uit zeer verschillende disciplines bezochten. Op ons verzoek werd in de tweede editie van het standaardleerboek der chirurgie (red. Gooszen e.a.) een hoofdstuk over zowel Acnes als liespijn opgenomen, zodat studenten geneeskunde van deze ziektebeelden kennis konden nemen. Voortgaande wetenschappelijke activiteiten leidden tot cyclisch terugkerende bijdragen aan huisartsennascholingen en meerdere voordrachten bij jaarvergaderingen van diverse specialismen en internationale congressen. De Acnes-onderzoekslijn zal in 2015 resulteren in promoties van collega’s Boelens (UMC Nijmegen) en Van Assen (UMC Maastricht). Tot begin 2015 verschenen er van onze hand ruim twintig peer reviewed publicaties over Acnes en liespijnaandoeningen.
Een belangrijke stap om patiënten te bereiken die met onbegrepen buikwand- en liespijnklachten kampten, was het initiëren van de websites buikpijn.nl, acnes.nl en liespijn.nl. Daarnaast zijn verschillende (niet door onszelf geïnitieerde) patiëntenfora opgericht, waardoor verspreiding van lekenkennis over dit beeld sterk is toegenomen. Recentelijk hebben wij een Nederlandse en Engelse Wikipedia-pagina over Acnes aangemaakt.
Wachttijden
Twee collega’s kwamen SolviMáx versterken, om zo de wachttijden te beperken. We kregen subsidie voor onderzoek bij liespijnpatiënten die ook na een chirurgische ingreep niet pijnvrij waren, de zogenaamde Smashing-trial, waardoor ook een extra arts-onderzoeker kon worden aangetrokken. Een geoptimaliseerde logistieke routing waarbij patiënten, voorafgaande aan een polibezoek, obligaat een vragenlijst invullen, het aanpassen van een toegespitst elektronisch dossier en de inzet van gespecialiseerde polikliniekmedewerkers hebben ertoe geleid dat er een geoliede spreekuurstructuur is, waarbij wachttijden zowel voor toegang tot de polikliniek als tot de operatiefaciliteiten zeer acceptabel zijn.
Ten slotte toonden we in een recente studie aan dat er waarschijnlijk een enorme socio-economische winst kan worden geboekt bij tijdige behandeling van Acnes-patiënten, waardoor veel onnodige onderzoeken en behandelingen kunnen worden voorkomen. Doorgerekend naar landelijk niveau liet dat een hypothetische medische kostenbesparing van vele tientallen miljoenen euro’s zien. Een belangrijk deel van additionele kosten wordt veroorzaakt door ziekteverzuim, arbeidsongeschiktheid en misgelopen opleidingskansen.
Voorwaarden voor een succesvolle ontwikkeling van dit soort nieuwe initiatieven zijn: registratie, evaluatie, presentatie, publicatie en scholing. Hierdoor is het mogelijk om vanuit goedbedoeld ‘medisch hobbyisme’ uit te groeien tot ‘focus op bijzondere zorg’ en een expertisecentrumfunctie te verkrijgen.
Specifieke zorg
Diverse collega’s uit den lande participeerden in spreekuren of opereerden mee, waardoor kennis verder diffundeert. Er zijn momenteel enkele chirurgische klinieken in Nederland die zich richten op de behandeling van deze patiëntencategorieën. Omdat Máxima Medisch Centrum een STZ-opleidingsziekenhuis is, vindt verspreiding van kennis ook plaats via bij ons opgeleide chirurgen (en coassistenten).
De verwachting is dat de diagnose Acnes binnen een aantal jaren in de medische curricula standaard wordt opgenomen in de differentiaaldiagnose van buikpijn. Een conservatieve behandeling van Acnes kan door huisarts, chirurg, internist of mdl-arts eenvoudig worden uitgevoerd. Uiteraard zullen complexe casussen een verwijzing naar een expertisecentrum noodzakelijk maken.
Diagnostiek en behandeling van patiënten met chronische postoperatieve liespijn is veeleisender. De chirurgische liespijnaanpak kent een duidelijke leercurve. Een recentelijk gepubliceerde internationale richtlijn adviseert centralisatie van deze specifieke problematiek.5 Een vroege herkenning van de aard van het pijnprobleem blijft echter cruciaal.
‘De casus is de basis.’ Eens te meer blijkt dat dit adagium kan leiden tot een enorme vergroting van kennis over een grote, deels vergeten patiëntengroep. Hopelijk motiveert dit collega’s om zich, in deze tijd van toenemende concentratie van zorg, te blijven verdiepen in bijzondere casuïstiek, op zoek te gaan naar vergelijkbare patiënten en zich zo te focussen op specifieke zorg. Uit één enkele, ogenschijnlijk onverklaarbare, casus kan een compleet expertisecentrum ontstaan.
dr. Rudi Roumen
chirurg, Máxima Medisch Centrum, Veldhoven
dr. Marc Scheltinga
chirurg, Máxima Medisch Centrum, Veldhoven
Jacob van den Berg
zorggroepmanager, Máxima Medisch Centrum, Veldhoven
contact: r.roumen@mmc.nl; cc: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld
Voetnoten
1. Assen T van, Boelens OB, Eerten PV van, Perquin C, Scheltinga MR, Roumen RM. Long-term success rates after an anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome. Surgery. 2015 Jan; 157 (1): 137-43.
2. Roumen RM, Scheltinga MR. Abdominale intercostale neuralgie: een vergeten oorzaak van buikpijn. [Abdominal intercostal neuralgia: a forgotten cause of abdominal pain]. Ned Tijdschr Geneeskd. 2006 Sep 2; 150 (35): 1909-15.
3. Roumen RM, Scheltinga MR. Liespijn en geen liesbreuk, maar wat dan wel? [Inguinal pain without inguinal hernia: what could it be?]. Ned Tijdschr Geneeskd. 2004 Dec 4; 148 (49): 2421-6.
4. Boelens OB, Assen T van, Houterman S, Scheltinga MR, Roumen RM. A double-blind, randomized, controlled trial on surgery for chronic abdominal pain due to anterior cutaneous nerve entrapment syndrome. Ann Surg. 2013 May;257 (5): 845-9.
5. Lange JF, Kaufmann R Wijsmuller AR, Pierie JP, Ploeg RJ, Chen DC, Amid PK. An international consensus algorithm for management of chronic postoperative inguinal pain. Hernia. 2015 Feb;19 (1): 33-43.

















C.N.M. Renckens
vrouwenarts n.p., HOORN NH Nederland
In de laatste zin van hun reactie op mijn kritisch commentaar op hun artikel over ‘ACNES’ word ik weer geïdentificeerd met mijn verzet tegen de kwakzalverij in ons land, maar ik wil de collegae Roumen en Scheltinga erop wijzen dat mijn reactie voortk...wam uit mijn bijna 40-jarige beroepservaring als vrouwenarts, een beroepsgroep die zeer vaak patiënten ziet met functionele buikpijn. De diagnose ‘buikwandpijn’ heeft een aanzienlijke beschermende uitwerking op het verdere beloop, want de patiënt dient geduldige uitleg te krijgen over de onschuldige aard van de klacht, maar ook over het ontbreken van een werkzame therapie. Net als Kloosterman heb ik decennia lang kunnen constateren dat deze de-escalatie van de klacht (‘er is niets ernstigs aan hand in uw buik’) veelal leidt to het verdwijnen of dragelijk worden ervan. Dat zal veel minder het geval zijn als de patiënt te horen krijgt dat er een zenuw is bekneld. Dat is catastroferende informatie. Een ingreep wordt dan aantrekkelijk.
Ik handhaaf mijn opmerking over de onbegrijpelijkheid van verdwijning van de pijn na een lidocaïne-injectie. Dat zoiets bij neuropathische pijn kan voorkomen, dat zal best, maar dat een zenuw-entrapment erdoor wordt opgeheven, dat is niet te verklaren. Het is daarom beter om te blijven spreken van buikwandpijn, waarbij in het midden moet worden gelaten of de pijn in subcutis, fascie, zenuwen, buikspieren of peritoneum is gelokaliseerd. Gynaecologen hebben moeten leren dat dergelijke pijn niet reageert op retroflexie-operaties, op hysterectomie, op laparoscopische interventies (diagnostisch of presacrale neurectomie) en voeren deze thans vrijwel niet meer uit. Deze patiëntencategorie is gebaat bij begrip en uitleg en een benadering met aandacht voor psychosomatiek en minder met chirurgen, die hun wachttijden hebben gereduceerd door: ‘Een geoptimaliseerde logistieke routing waarbij patiënten, voorafgaande aan een polibezoek, obligaat een vragenlijst invullen, het aanpassen van een toegespitst elektronisch dossier en de inzet van gespecialiseerde polikliniekmedewerkers hebben ertoe geleid dat er een geoliede spreekuurstructuur is, waarbij wachttijden zowel voor toegang tot de polikliniek als tot de operatiefaciliteiten zeer acceptabel zijn.’ (einde citaat)
De auteurs moeten toegeven dat dubbelblind onderzoek naar deze interventie onmogelijk is en dat verzwaart de bewijslast die op hun schouders rust aanzienlijk. ik wijs de auteurs er ten overvloede op dat een chirurgische ingreep een aanzienlijk placebo-effect kan hebben (Boyle K1, Batzer FR. Is a placebo-controlled surgical trial an oxymoron? J Minim Invasive Gynecol. 2007 May-Jun;14(3):278-83.)
dr Rudi Roumen & dr Marc Scheltinga
chirurgen, Máxima MC Veld
Collega Renckens beargumenteert dat een buikwandpijnsyndroom zoals Acnes niet kan bestaan (MC 24/2015: 1199). Het argument dat de gynaecoloog Kloosterman 50 jaar geleden met zijn bimanuele handgreep patiënten met pijn in het onderlichaam op wonderbaa...rlijke wijze al geruststellende genas, telt bij hem blijkbaar zwaarder dan de peer-reviewed resultaten van onze gerandomiseerde onderzoeken.
Ook blijkt in Renckens’ optiek de studieblindering niet te kloppen, want de verumgroep heeft postoperatief vast meer wondhypesthesie. Jammer dat hij niet weet dat praktisch iedere patiënt met een dergelijke buikwandpijn reeds, door het neuropathische karakter, preoperatief een gestoorde huidsensibiliteit heeft. Nog merkwaardiger is zijn constatering dat het bijna onmogelijk is dat er een typische seksespecifieke voorkeur voor (ook) deze medische entiteit bestaat. Een gynaecoloog, ook al is hij in ruste, zou beter moeten weten!
Het fenomeen dat één lidocaïne-injectie een chronische vicieuze pijncirkel kan doorbreken, is in de medische (pijn)literatuur al volop verklaard, maar dit is Renckens onbekend (Amir R, e.a. J Pain 2006; 7: S1–29). Waren we er met zijn allen ook niet tientallen jaren van overtuigd, dat een maagzweer door stress werd veroorzaakt, terwijl uiteindelijk een doodgewone bacterie de oorzaak bleek?
Hij stelt vast dat de door ons gepubliceerde succespercentages (waar hij niet van onder de indruk is) in de toekomst wel zal zakken. Echter, wij lieten eerst in een retrospectieve serie zien dat ruim 70 procent van de patiënten pijnvrij werd, een percentage dat opvallend gelijk bleek aan later uitgevoerde prospectieve gerandomiseerde onderzoeken en vervolgens ook met de getallen van onze langetermijnstudie (met meer dan 2,5 jaar mediane follow up).
Wij wensen collega Renckens veel sterkte bij zijn aanhoudende Don-Quichot-achtige strijd om alles wat je niet weet, snapt of kent, af te doen als kwakzalverij.
te Gussinklo
Voormalig internist, ZWOLLE Nederland
Naar mijn mening schieten we helemaal door. In 2014 800+ patienten gediagnostiseerd met ACNES. Op de Amerikaanse website PatientsLikme slechts 4 (!) patienten aangemeld. Dat ondersteunt mijn scepsis en ik denk genoeg te weten:
https://www.linkedin.c...om/pulse/acnes-geen-acne-abces-wat-dan-wel-jan-taco-te-gussinklo
J.J.P. Lamoré
chirurg in ruste,
Geachte collega, uw artikel was een eyeopener voor mij. Ik heb 3 patiënten gezien met het beeld dat u beschrijft. Bij herhaling bezochten zij de polikliniek met inderdaad pijn op die ene aanwijsbare plek. Het had nogal wat impact omdat de patiënten b...leven persisteren. In een geval volgde zelfs nog een second opinion. In een ander geval meende ik dat er sprake zou kunnen zijn van een Hernia Spigellii en werd er zelfs daartoe geëxploreerd. Jazeker, in mijn tijd hadden chirurgen “losse handjes”. Meer vertrouwd was ik met een entrapment van de Nervus peroneus superficialis met pijn aan de anterolaterale zijde distaal in het onderbeen, ook zo’n miskende diagnose. Er is er nog zo een : een entrapment van de Nervus cutaneus femoris posterior, de “zitzenuw”. Ik werkte samen met een neuroloog die hier onderzoek naar deed. Mijn stelling dat er heel weinig “tussen de oren zit” is weer bevestigd
C.N.M. Renckens
vrouwenarts n.p., HOORN NH Nederland
Met interesse las ik het artikel van Roumen c.s. over een vermeende ‘vergeten diagnose’ bij mensen, vooral vrouwen, met chronische buikpijn: ACNES. Zonder overdrijving kan gesteld worden dat er in de meeste gevallen van chronische pijn in de onderbui...k en niet zelden ook bij acute pijn sprake is van functionele pijn, vooral gelokaliseerd in de buikwand, soms – bij vrouwen - tevens in het steunapparaat van de uterus. Het is Kloosterman geweest, die reeds in 1963 in een fraaie klinische les beschreef welke bevindingen er dan verwacht kunnen worden bij het bimanuele vaginale onderzoek. Ook noemde hij de soms verbluffend instantane genezing als de geruststellende woorden eenmaal zijn uitgesproken. Interessant is ook dat hij memoreerde dat dit ‘bekkenpijnsyndroom’ of deze ‘buikwandneuralgie’, termen die hij koos bij gebrek aan beter, ook wel de ziekte met de twintig namen werd genoemd. Al die namen verwijzen naar non-existente somatische oorzaken en onjuiste verklaringen.
Roumen c.s. hebben de verleiding niet kunnen weerstaan een van die oude en vergeten organische verklaringen voor buikwandpijn nog eens flink af te stoffen. De pathofysiologische verklaring die gemeenlijk bij deze ACNES-diagnose wordt gegeven overtuigt echter niet: beklemming van huidzenuwtakjes, maar waardoor dan? En zo zijn er meer vragen. Waarom bijvoorbeeld zou dat fenomeen in overgrote meerderheid vrouwen treffen? In hun publikatie uit 2015 (Van Assen c.s.) was dat ruim 82%. Bij vrouwen met chronische onderbuikspijn zijn vrouwen met seksueel misbruik in de voorgeschiedenis oververtegenwoordigd (Weijenborg). Waarom zouden bij deze groep vrouwen huidzenuwen vaker bekneld raken dan bij vrouwen die die achtergrond niet hebben? Ook is onbegrijpelijk hoe een blijvende verdwijning van de pijnklachten na infiltratie van de pijnlijke plek te verklaren is. Die beknelling kan daardoor toch niet zomaar verdwijnen? Functionele klachten kunnen natuurlijk wel spontaan en soms vrij snel teruggaan. Een ander nadeel van de overtuiging dat er zoiets als ACNES bestaat, ligt in de verleiding om deze pijnpatiënten te gaan opereren, hetgeen blijkens het artikel in Veldhoven ook al op aanzienlijke schaal gebeurt. Hier ligt somatische fixatie en medicalisering op de loer en op dat beleid is het oude chirurgische adagium van toepassing: ‘wie opereert voor pijn, die krijgt pijn’. Nooit doen, dus. Van de resultaten ben ik niet onder de indruk: bij 60 à 70 % wordt acceptabele pijnreductie bereikt. Dit percentage zal zeker nog gaan zakken, zoals ook nieuwe medicijnen het effectiefst zijn bij hun introductie. Later valt dat vaak tegen. Heroperatie na een ‘gefaalde’ neurectomie vindt nu al met enige regelmaat plaats. De auteurs moeten worden geprezen voor de moeite die zij zich hebben getroost om hun resultaten goed te beschrijven en zelfs een gerandomiseerde trial te hebben gedaan. Ik vraag mij in dat verband overigens af of de blindering van de patiënten wel lukte: na neurectomie zal toch een anesthetisch gebied resteren en dan weet de patiënt dat zij in de verumgroep heeft gezeten. Dat stimuleert een krachtig placebo-effect, ook al aanwezig door de roep van een ‘nieuwe therapie’ voor een zeer veel voorkomende klacht: functionele buikpijn. Ook de entourage van het ‘expertisecentrum’ zal de patiënt vertrouwen inboezemen en optimistisch gestemd hebben.
Het is de verdienste van de auteurs dat zij de aandacht hebben gevestigd op de grote regelmaat waarmee buikpijn los staat van afwijkingen van de inwendige organen maar gelokaliseerd is in de buikwand. Hun mening echter dat daarbij nu voortaan de diagnose ACNES moet worden overwogen, die is niet hard gemaakt en vermoedelijk onjuist. De eerste beschrijving van ACNES dateert volgens de auteurs van 1926. Het zou mij verbazen als de diagnose het jaar 2026 gaat halen.
Literatuur
Kloosterman GJ. Pijn in de onderbuik (klinische les). Ned Tijdschr Geneeskd 1963;101-107.
Weijenborg PTM. Women in pain. The course and diagnosis of chronic pelvic pain (proefschrift). Univ Leiden, 2009.
Van Assen et al. Long-term success rates after an anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome. Surgery. 2015 Jan;157(1):137-43. doi: 10.1016/j.surg.2014.05.022. Epub 2014 Oct 14.