Patiënt beheert eigen gegevens
1 reactiePersonal health record is completer dan EPD
Door internet komen patiënten steeds beter geïnformeerd patiënten op consult. Diezelfde technologie biedt de patiënt ook de mogelijkheid zijn eigen gezondheid te ‘managen’. Maar dan wel met een deugdelijk systeem.
De zorg is aan het veranderen. Het accent verschuift van het verlenen van zorg naar het behouden van gezondheid. Gezondheid 2.0, waarbij patiënten via internet participeren in de gezondheidszorg, speelt hierin een grote rol.1 Gezondheid 2.0 houdt in dat de patiënt echt centraal staat. Hij heeft de regie over zijn eigen gezondheid, ondersteund door een netwerk van professionals en lotgenoten. Hierdoor ontstaat een andere arts-patiëntrelatie. De arts krijgt een geïnformeerde, geëngageerde patiënt tegenover zich aan wie hij niet de meest basale zaken hoeft uit te leggen. Onderzoek heeft aangetoond dat geëngageerde patiënten een sneller en/of beter gezondheidsresultaat laten zien dan niet-geëngageerde.2 Dit is in de eerste plaats gunstig voor de patiënt. Bijkomend voordeel is dat het de vraag om zorg vermindert.
Inmiddels zijn er al groepen patiënten, met name chronische, die zelf verantwoordelijkheid nemen door zelfmanagement toe te passen. Denk bijvoorbeeld aan mensen met diabetes en hartfalen. Resultaten zijn onder meer hogere levensverwachting, minder pijn, angst en depressie, verbetering van de kwaliteit van leven, minder arbeidsverzuim, minder huisartsbezoek, minder ziekenhuisopnamen, kortere verblijfsduur in ziekenhuizen en betere therapietrouw.3
Betrouwbaarder
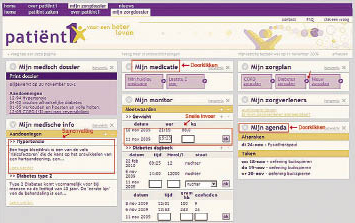
Om de gezondheid zelf te kunnen ‘managen’ is het belangrijk dat men over adequate gegevens over de eigen gezondheid beschikt. Hiervoor zijn personal health records (PHR’s) ontwikkeld, die de patiënt via internet kan beheren. In deze persoonlijke gezondheidsdossiers kunnen zowel door de zorgverlener geregistreerde gegevens als door de patiënt zelf verzamelde gegevens worden vastgelegd. De door de zorgverlener geregistreerde gegevens kunnen vanuit het EPD naar het PHR worden gekopieerd en de patiënt kan gegevens toevoegen, bijvoorbeeld meetwaarden zoals bloeddruk en glucosespiegel, zonder recept gekochte geneesmiddelen en andere gegevens die voor zelfmanagement belangrijk zijn.
PHR’s lossen een belangrijk deel
van het privacyprobleem op
De patiënt heeft op deze manier een uitgebreidere verzameling gegevens dan de gegevens die in het EPD zijn vastgelegd. Zo zijn bij de drogist verkrijgbare middelen als ibuprofen of sint-janskruid, die ongewenste interacties met voorgeschreven geneesmiddelen kunnen geven, doorgaans niet in het EPD opgenomen, maar veelal wel in het PHR.
Verder is bekend dat er bij medicatieoverdracht fouten worden gemaakt. Uit verschillende studies blijkt dat er in 50 tot 80 procent van de gevallen omissies zijn.4 Een onlangs gepubliceerd onderzoek laat zien dat patiënten zeer goed in staat zijn om voorafgaand aan een polibezoek een actueel medicatieoverzicht in te vullen en dat daarmee de door de patiënt aangeleverde gegevens betrouwbaarder zijn dan de in EPD’s vastgelegde gegevens.5
Technologie
Het ligt dus voor de hand om niet EPD’s, maar PHR’s centraal te stellen bij de behandeling. Dit betekent zeker niet dat het EPD overbodig wordt, integendeel. Artsen hebben uit oogpunt van het verlenen van adequate zorg een dossierplicht op grond van de Wet op de geneeskundige behandelingsovereenkomst (WGBO). Als deze vastlegging elektronisch gebeurt, wat in toenemende mate het geval is, vormt het EPD dit dossier.
Volgens dezelfde WGBO hebben patiënten inzagerecht en recht op afschrift. Een aantal zorgaanbieders geeft hun patiënten reeds ‘afschrift’ door de EPD-gegevens, als de patiënt dit wenst, door te sturen naar zijn of haar PHR.6 Het zou een concretisering van de WGBO zijn als zorgaanbieders worden verplicht om – op wens van de patiënt – de gegevens uit het EPD (in ziekenhuisinformatiesysteem of huisartsinformatiesysteem) te ‘kopiëren’ naar het PHR van de patiënt.
Het door de patiënt zelf vastleggen van gegevens in zijn PHR zal door de voortschrijdende technologie steeds meer automatisch gebeuren; meetwaarden die direct in het PHR worden geregistreerd bijvoorbeeld. En softwarematig kan uitgebreider op interacties worden gecheckt (medicatiebewaking), zo nodig ook in combinatie met voeding en drank.
Privacy
Bijkomend voordeel van het gebruik van PHR’s is dat het een belangrijk deel van de privacyproblematiek oplost. De patiënt kan immers zelf beslissen welke gegevens hij aan wie wil laten zien door desgewenst delen van zijn PHR af te schermen.
Het centraal stellen van PHR’s in de dagelijkse praktijk kan op verschillende manieren. Een van de opties is om dit via internet te laten verlopen. Als de behandelaar gegevens in het EPD heeft vastgelegd, stuurt zijn huisarts- of ziekenhuisinformatiesysteem automatisch de vastgelegde gegevens over zijn patiënt naar het PHR van deze patiënt. In het PHR geeft de patiënt aan welke behandelaar toegang heeft tot welke informatie. Als de patiënt voor een consult verschijnt, beschikt de behandelend arts via internet over al zijn patiëntgegevens, voor zover de patiënt hem daartoe toegang heeft verleend. Op het beeldscherm moet duidelijk te zien zijn wie welke informatie heeft aangeleverd: de behandelend arts zelf, andere behandelaars of de patiënt zelf.
PHR’s worden al door private partijen aangeboden. Het is belangrijk dat burgers niet worden geconfronteerd met wildgroei, waardoor de kansen die PHR’s bieden niet of onvoldoende worden benut. PHR’s zullen aan een aantal randvoorwaarden moeten voldoen. Zo moeten zorgverleners erop kunnen vertrouwen dat de gegevens in het PHR die uit EPD’s afkomstig zijn, actueel zijn en niet veranderd door de patiënt, tenzij dit is gebeurd op grond van het door de WGBO aan de patiënt toegekende correctierecht.
Zelf kiezen
Ook moeten PHR’s om ten minste twee redenen gestandaardiseerd zijn. In de eerste plaats moeten patiënten gemakkelijk kunnen overstappen van de ene naar de andere PHR-leverancier. In de tweede plaats moet worden voorkomen dat vele verschillende softwaremodules ontwikkeld moeten worden om de gegevens uit EPD’s naar PHR’s te kopiëren. Basis voor standaardisatie zou de Europese standaard EN 13606 moeten zijn. De overheid kan dit als een van de voorwaarden stellen. Om vanuit ziekenhuis- en huisartsinformatiesystemen gegevens te ‘kopiëren’ naar het PHR kunnen de leveranciers aanvullend conversiesoftware ontwikkelen, maar nog handiger, beter en op termijn goedkoper is om ook hun ZIS’en en HIS’en te baseren op EN 13606, zoals de RVZ vijf jaar geleden adviseerde.7
PHR’s kunnen door zorgverzekeraars ter beschikking worden gesteld. Patiënten moeten wel zelf kunnen kiezen van wie ze een PHR willen afnemen. Zij nemen hiervoor een abonnement bij een PHR-aanbieder.
Slapende status
De verwachting is dat aanbieders van PHR’s over de beveiliging en privacy van hun klanten zullen waken. Bij een incident lopen zij immers grote kans hun klandizie te verliezen. De gegevensuitwisseling verloopt via beveiligd internet (https), net als bij internetbankieren. De communicatie tussen zorgverleners (die niet binnen één organisatie werken) over een patiënt kan via het PHR gaan. Dit kan op mondiaal niveau tot en met in hartje Afrika, waar iemands PHR op een mobiele telefoon kan worden bekeken als de patiënt hiervoor toestemming heeft gegeven. Uiteraard kan de patiënt ook voor een andere oplossing kiezen, bijvoorbeeld door een ‘medische kaart’ bij zich te dragen waarop de belangrijkste gegevens staan vermeld, zoals allergieën en geneesmiddelengebruik.8
In principe gaat een PHR een leven lang mee: vanaf de geboorte, via vaccinaties en kinderziekten naar andere gezondheidsinformatie. Er kan, en voor velen is dit gelukkig zo, een ruime periode in het leven zijn dat men niet of nauwelijks gebruikmaakt van zorg. In die periode heeft het PHR een ‘slapende status’. Voor degenen die niet bekwaam zijn, bestaan reeds wettelijke regelingen over hoe te handelen bij onbekwaamheid. Daarnaast is er de mogelijkheid anderen te machtigen.
Om de toepassing van het PHR in goede banen te leiden, is het van belang een aantal aspecten tegen het licht te houden, zoals beveiliging, privacy en aansprakelijkheid. Het ligt voor de hand dat dit dezelfde aspecten zijn als die bij regionale en landelijke gegevensuitwisseling aan de orde komen. Er is echter één groot verschil. Bij het gebruik van PHR’s staat de patiënt centraal en krijgt hijzelf de regie over de gegevensuitwisseling die over hem gaat.
Onno van Rijen, senior adviseur bij de Raad voor de Volksgezondheid en Zorg (RVZ), Den Haag
Leo Ottes, senior adviseur bij de RVZ, Den Haag
De auteurs hebben dit artikel op persoonlijke titel geschreven.
Correspondentieadres: o.vanrijen@rvz.net; c.c.: redactie@medischcontact.nl.
Samenvatting
- Gezondheid 2.0 verandert de zorg.
- Het geeft de patiënt regie en verantwoordelijkheid over de eigen gezondheid, bijvoorbeeld door zelfmanagement.
- Het personal health record (PHR) zal hierbij een belangrijke rol spelen.
- Om wildgroei te voorkomen, moet de overheid randvoorwaarden stellen als het gaat om standaardisatie, beveiliging, privacy en aansprakelijkheid.

Referenties
1. Raad voor de Volksgezondheid en Zorg. Advies Gezondheid 2.0. RVZ, Den Haag, 2010 (http://www.rvz.net/data/download/280700_V09_BW_NF_Advies_WEB.pdf).
2. Zie onder meer: Coulter A and Rozansky. Full engagement in health. BMJ 2004; 329: 1197-8 (20 november), doi:10.1136/bmj.329.7476.1197.
3. Department of Health (UK). Research evidence on the effectiveness of self care support. 2007 (http://www.dh.gov.uk/en/Publicationsandstatistics/Publications/PublicationsPolicyAndGuidance/DH_080689).
4. Zie onder meer: Carter et al. Pharmacist-acquired medication histories in a university hospital emergency department. Am. J. Health Syst Pharm 63 (24); 2500-3 (2006) en Vira et al. Reconcilable differenced: correcting medication errors at hospital admissions and discharge. Qual Safety Health Care 15 (2); 122-6 (2006) en Leeuw M de. Veel mis bij overdracht. Pharmaceutisch Weekblad 2010; 145 (10): 12-4.
5. Terwiel Chr et al. Het actuele medicatieoverzicht op de polikliniek. Tijdschrift voor Verpleegkundigen 2010; nr. 5: 42-6 (http://medicatieoverdracht.nl/uploaddb/downl_object.asp?atoom=10011&VolgNr=1).
6. Zoals Medisch Centrum Haaglanden via: https://www.medischegegevens.nl.
7. Raad voor de Volksgezondheid en Zorg. Briefadvies Standaardisering Elektronisch Patiëntendossier. RVZ, Zoetermeer, 2005 (http://www.rvz.net/data/download/epd.pdf).
8. De ANWB levert een dergelijke kaart voor reizigers naar het buitenland; zie: http://www.anwb.nl/vakantie/nieuws-en-tips/archief,/2010/juni/ANWB-Medische-kaart.html.



















Mw. A.K. Offringa
, Groessen
Waar gaat het eigenlijk om in het door van Rijen en Ottes aangehaalde artikel? Er wordt gesteld dat de beste en meest kosteneffectieve manier om vraag en aanbod van zorg op elkaar af te stemmen, onder andere het stimuleren van zelfzorg omvat. Er zijn... aanwijzingen dat gezondheidszorg in het Verenigd Koninkrijk op een meer paternalistische manier wordt geleverd dan in andere landen. (1) In het Verenigd Koninkrijk wordt minder uitleg gegeven over mogelijke bijwerkingen en behandelopties dan in de andere onderzochte landen (Nederland is in dit onderzoek niet vertegenwoordigd). Slechts 28% van de Britse patiënten gaven aan advies te hebben gekregen van hun arts over gewicht, voeding en lichaamsbeweging. Het artikel legt kortgezegd genadeloos de tekortkomingen bloot van de Britse gezondheidszorg. En zes jaar na dato worden deze gegevens door de heren van Rijen en Ottes eventjes schaamteloos geëxtrapoleerd naar de Nederlandse situatie, wanneer zij impliciet stellen dat patiënten in Nederland meer betrokken dienen te worden bij hun behandeling. Het idee van van Rijen en Ottes om patiënten inzage te geven in hun EPD, is een slechte oplossing voor een niet bestaand probleem. Ik wil de heren verzoeken zorgvuldiger te zijn in het beoordelen van wetenschappelijk onderzoek en bij het lanceren van plannen met grote gevolgen.
1. Schoen C, Osborn R, Huynh P T, Doty M, Davis K, Zapert K, et al. Primary care and health system performance: adults' experiences in five countries. Health Aff 2004;10.1377/hlthaff.w4.487.