De verborgen kosten van ons zorgsysteem
Overheid weigert bureaucratie aan te pakken
3 reacties
De verantwoordelijkheid voor de explosieve kostenstijging binnen de zorg legt de overheid vooral in ‘het veld’ neer. Vergrijzing, kostbare medicijnen, geavanceerde technologie en zorgprofessionals zijn regelmatig de zondebok. Maar de werkelijke oorzaak ligt weggestopt in zogenaamde beheerskosten.
De kosten van een product worden overwegend bepaald door het productieproces zelf. In ons zorgstelsel is dat enerzijds de infrastructuur (gebouwen, apparatuur), materieel en middelen (technische hulpmiddelen en medicijnen) en personeel en anderzijds het ‘beheer’, of ook wel ‘overhead’. Beheerskosten omvatten de hele organisatorische en administratieve inrichting van de zorg zoals wij die in Nederland hebben ontwikkeld.
Iedere euro besteed aan zorg kan aldus verdeeld worden in een percentage patiëntgebonden zorg en niet-patiëntgebonden zorg. Dus ook de kosten van organisaties als de NMa en NZa, DBC-Onderhoud, maar evenzeer reclameactiviteiten, lobbyorganisaties en het gefragmenteerde verzekeringsstelsel, vallen onder de beheerskosten.
Minder inzichtelijk
Tot 2003 stonden de beheerskosten van ons zorgstelsel vermeld in het Jaaroverzicht Zorg (JOZ). In deze nota’s werden naast de macrokaders van de premiegefinancierde zorg ook alle bestedingen aangegeven. Feit was dat onze beheerskosten zeer beperkt konden worden gehouden, tot een respectabel percentage van minder dan 10 procent. Dit in schril contrast met de ontwikkeling in de Verenigde Staten waar dit is opgelopen tot rond de 30 procent. Van iedere dollar besteed aan zorg, gaat 30 dollarcent naar overhead.1
Sinds 2004 zijn de zorgnota’s geïntegreerd in de rijksbegroting en daardoor veel minder inzichtelijk geworden. Bovendien is door de versnippering van het aanbod aan verzekeraars, verzekeringspakketten en zorginstanties, zeker ten opzichte van het vroegere ziekenfondssysteem, het inzicht in de beheerskosten afgenomen. Weliswaar doen organisaties zoals Berenschot – vaak in opdracht van instellingen – onderzoek naar de overheadkosten in de betrokken instellingen. Maar daarmee worden de totale overheadkosten van het zorgsysteem als geheel niet in kaart gebracht.
Waar Nederland inmiddels staat is niet goed bekend, maar het vermoeden rijst dat een percentage van 15 à 20 procent in de buurt komt. In het veel geciteerde onderzoek van Huijben worden als overheadkosten voor de sectoren verpleging/verzorging, welzijn en verzekeraars, percentages van respectievelijk 13, 17 en 25 genoemd.2
Uit de laatste OESO-gegevens blijkt dat de patiëntgebonden kosten in Nederland nog steeds behoorlijk onder het gemiddelde liggen en ook vrij stabiel zijn. De sterke kostenstijging binnen ons zorgstelsel is dan ook moeilijk ‘medisch’ te verklaren. Hoe dan wel? Een vergelijking met de Verenigde Staten levert interessante informatie op.
Enorme bureaucratie
Het marktdenken in de zorg zoals dat nu in Nederland in ontwikkeling is, bestaat in Amerika al sinds 1980. Bestudering van de kostenontwikkeling daar laat zien wat ons mogelijk te wachten staat.3
Opvallend is de stijging in de periode 1980-1990. Deze kan niet verklaard worden vanuit medisch of demografisch perspectief. Er is dan ook een externe factor in het spel. Onder druk van met name de auto-industrie, die onder invloed stond van sterke concurrentie uit Japan, moesten de productiekosten van auto’s omlaag. In het Amerikaanse verzekeringsstelsel worden ziektekostenverzekeringen van werknemers betaald door de werkgever. Er ontstond een krachtige lobby vanuit de auto-industrie om deze kosten te reduceren. Om dit te bereiken werd het DRG-rekeningsysteem (Diagnosis Related Groups) ontwikkeld. In 1980 voerde de toenmalige president Reagan het systeem in met de bedoeling om werkgevers effectiever met verzekeraars te kunnen laten onderhandelen. Ons dbc-systeem (diagnose-behandelcombinatie) is een variant op deze systematiek. In feite is een dbc een soort all-intarief op basis van te verwachten noodzakelijke diagnostiek, therapeutische ingrepen en ziekenhuiskosten. Een breed gedragen bezwaar tegen de systematiek is de meervoudige interpreteerbaarheid, waardoor moeilijk traceerbare kostenstijgingen kunnen ontstaan.
Hoe dan ook is de opzet in de VS volledig mislukt, mede doordat de uitvoering van het DRG-systeem met een enorme bureaucratie gepaard is gegaan (zie figuur 1).4
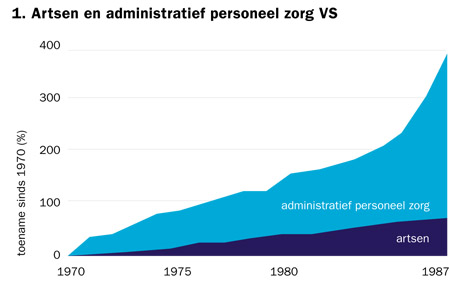
In een periode van zeventien jaar steeg het percentage artsen werkzaam in de zorg met ongeveer 50 procent, maar het percentage administratief personeel met bijna 400 procent!
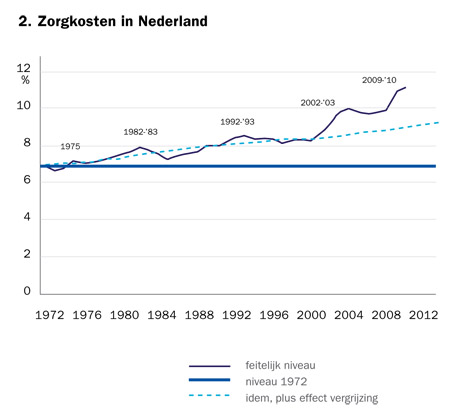
De vraag is nu of de stijging van de zorgkosten in Nederland eveneens overwegend gebaseerd is op een stijging van de ‘beheerskosten’ en niet zozeer op een toename van de patiëntgebonden zorg. Een studie naar de zorgkosten van het CPB en de UvA doet vermoeden dat dit inderdaad het geval is (zie figuur 2).5
De grafiek toont een tweetal opvallende momenten van stijging:
- 2002-2003. Dan eindigt de periode van budgettering en de zorginstellingen werken enorme wachtlijsten weg. Er is sprake van een soort inhaaleffect.
- 2009-2010. Na een korte daling treedt weer een flinke stijging op. Dit is het moment van de invoering van het marktmechanisme en de bijbehorende dbc-systematiek in Nederland.
Opvallend is verder dat de kostenstijging geen relatie lijkt te hebben met het effect van de vergrijzing.
Ook hier geldt weer dat dergelijke fluctuaties niet op grond van medische en demografische ontwikkelingen zijn te verklaren. De kostenstijgingen moeten dus samenhangen met de geïntroduceerde veranderingen in het financieringssysteem van het zorgstelsel.
Overhead
Iedereen die in zorginstellingen werkt, heeft in de laatste jaren de administratieve belasting sterk zien toenemen. Dit zowel op het niveau van mankracht als op basis van de noodzakelijke maar helaas kostbare en frequent haperende automatiseringstrajecten.
Daarnaast is er echter mogelijk een nog veel groter probleem. Het dbc-systeem leidt onvermijdelijk tot een soort ‘rondpompen’ van geldstromen, met een daarbij horende verspilling. Het beste kan dit worden toegelicht aan de hand van een recentelijk door Achmea gepubliceerd voorbeeld.6
Samengestelde dbc’s – een soort integrale prijsvaststelling van complexe aandoeningen zoals diabetes – zouden tot een verhoogde efficiëntie en dus kostenverlaging moeten leiden. De zorgkosten van diabetespatiënten – behandeld door huisartsen van een bepaalde zorggroep – zijn echter in de periode 2006-2009 met 20,7 miljoen euro gestegen. Ongeveer 15 miljoen hiervan is toe te schrijven aan het administratieve effect van het integrale bekostigingssysteem: overlappende bekostiging van losse verrichtingen in de eerste lijn en dubbele dbc’s tussen de eerste en tweede lijn.
Ten slotte laat het jaarverslag van de zorggroep zien dat tussen de 25 en 50 procent van het ketentarief is uitgegeven aan overheadkosten voor de zorggroep. De uitkomst van de diabeteszorg was niet beter dan in de voorgaande periode.
De publicatie heeft tot veel reacties geleid die duidelijk maken hoe complex integrale dbc’s zijn en hoe onvoorspelbaar de uitkomst dan wel opbrengst is.
Desastreus
Het is duidelijk dat genoemde ontwikkelingen in Nederland leiden tot het jaarlijkse ritueel van premiestijging, verhoging van eigen bijdragen en gelijktijdige uitholling van basisvoorzieningen in de zorg. Immers, in Nederland – in tegenstelling tot de VS – is het macrobudget zorg van kracht. Als kosten van beheer stijgen, kan dit alleen maar ten koste gaan van de
patiëntgebonden zorg en voorzieningen.
Helaas wordt in sommige segmenten van de zorg op dit moment heel veel geld verdiend en weigert de overheid de realiteit van het gevoerde beleid onder ogen te zien. De desastreuze ontwikkelingen zullen derhalve niet snel gestopt worden.
Het wordt tijd dat de Rekenkamer en mogelijk ook een parlementaire enquêtecommissie, zich met de zorgagenda gaan bezighouden.
Auteur
Robert Kreis, chirurg, emeritus hoogleraar Brandwondenzorg VUmc
Contact
c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Samenvatting
- Bij de beoordeling van zorgsystemen moet niet alleen gekeken worden naar de directe patiëntgebonden kosten.
- De kosten van beheers- en uitvoerinsorganen, de effecten van reclame en lobbyorganisaties dienen evenzeer bij de kosten van een zorgsysteem betrokken te worden.
- Een integrale zorg-kostenanalyse dient in beschouwing te worden genomen bij het huidige bezuinigingsbeleid.
Voetnoten
Voetnoten
[1] Costs Health Care Administration US and Canada; S.Woolhandler et al; N Engl J Med 2003; 349: 768-75.
[2] Overhead gewaardeerd. M. Huijben. Thesis RU Groningen 2011.
[3] Bron: Healthcare Economist. Trends in Health Care Spending; January 30, 2006 in HC Statistics.
[4] Bron: The Deteriorating Administrative Efficiency of the U.S. Health Care System; Steffie Woolhandler, MD, MPH, and David U. Himmelstein, MD. N Engl J Med 1991; 324: 1253-8.
[5] Bron: CPB & UvA: Zorg na de kredietcrisis, de verkiezingen en de vergrijzing, Van Ewijk C, Seneca, 7 sept. 2010.
[6] Integrale bekostiging diabetes duur, Edgar P e.a. Medisch Contact 16/2012: 991.
lees ook
















W.J. den Ouden
kinderarts, SPIJKENISSE
Medio jaren 80 werd mijn moeder opgenomen in de USA na een val waarbij ze een aantal ribben brak en een spanningspneumothorax opliep. Wat mijn vader, eveneens medisch specialist, het meest opviel was dat er continu iemand rond liep die telde hoeveel ...gaasjes, verband materialen etc. er gebruikt werden bij de behandeling.
In Nederland gaan we dezelfde kant op. Ook in de verpleeghuiszorg zien we in Nederland tegenwoordig elke verrichting geteld worden.
En dan de verzekeraars met hun enorme reclame budgetten en uitgaven aan sponsoring van voetbalclubs als Ajax en Feyenoord. Als die uitgaven nu eens aan de zorg besteed konden worden...
M.H. Hemmelder
Internist, GROU
Prachtige analyse, de uitkomst zal geen arts verbazen. Maar wat kunnen we ermee? In de verkiezingscampagne louter niet gestaafd gekrakeel door de politici; in de media slechts actie-reactie op incidenten; en overheidsinstanties als de rekenkamer die ...al jaren bericht over de chaos op VWS. Nog meer consultancy advies van Klink c.s. levert niets op. We zullen dus als medici zelf het initiatief moeten nemen en houden. Meer deelname in raden van bestuur, meer zeggenschap van besturen medische staf en meer visie vanuit de wetenschappelijke verenigingen bij voorkeur gecoördineerd door de Orde of de KNMG. Zelfreflectie is nodig om niet geïndiceerde diagnostiek of therapie te vermijden. Wij hebben de verantwoordelijkheid dat de hoog kwalitatieve zorg die we al jaren bieden verbeterd wordt waar nodig en beschikbaar blijft voor de patiënten in Nederland.
L.W. Boland
Jeugdarts, DIEMEN
Dank voor deze heldere analyse, waarin in een notendop beschreven staat waartoe 'marktwerking in de zorg' leidt.